膀胱破裂CT多方位重组1例
2010-11-08刘文瑾
刘文瑾
患者, 男, 50岁。1天前大量饮酒, 后从床上跌落,感全腹疼痛, 血尿、排尿困难。查体: 腹部压痛, 肠鸣音弱, 移动性浊音(+)。给予导尿, 导出少量血性尿液。
CT: 肝脾周围见低密度液体影环绕, 右侧膈下和右中腹肠系膜见点状气体影(图1), 膀胱腔充盈扩张明显, 内见导尿管影, 多方位图像重组(MPR)显示导尿管贯穿膀胱, 导尿管球囊位于膀胱顶后部轮廓外, 内含气液体(图2)。腹盆腔其余脏器未见异常。
拟诊: 膀胱破裂伴腹腔积液。
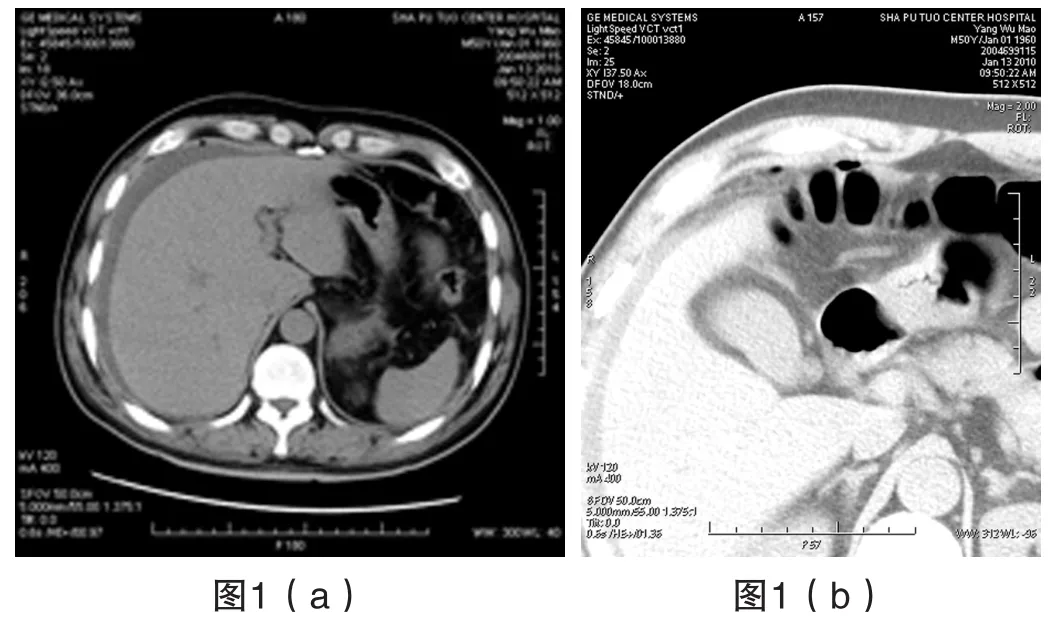
图1 (a)肝脏外周见弧形低密度液体影, 前腹壁下液体中见点状气体影。图1 (b)前腹壁下结肠轮廓外见低密度气影。
手术: 腹膜内膀胱后壁破裂, 破裂口长3cm~4cm,周围见坏死组织, 裂口旁结肠浆膜层部分坏死, 腹、盆腔尿性积液1000ml。行膀胱部分切除加修补术。讨论膀胱位于盆腔前部, 系腹膜下器官。空虚的膀胱位于骨盆深处, 其周围受骨盆及肌肉的保护, 一般不易受伤。膀胱外伤多发生在膀胱充盈时, 此时膀胱顶部高出耻骨联合, 并与前腹壁相贴, 失去骨盆的保护, 而且其体积增大, 壁薄而紧张; 当下腹部、耻骨联合前受到直接或间接的强大外力作用时, 可使膀胱内压急剧上升而致膀胱破裂; 或身体受到冲击震动而致膀胱破裂[1]。
膀胱破裂包括闭合性和开放性两种, 与暴力作用方式及部位、膀胱充盈程度以及骨盆骨折端移位挤压等密切相关, 前者多见于直接或间接暴力, 后者则由骨盆开放性骨折或锐器损伤形成。膀胱破裂常伴骨盆骨折, 甚至还伴有其它脏器的合并伤; 合并伤常常危及患者生命而被临床所重视, 而忽视了膀胱破裂。因此在下腹部外伤或骨盆骨折时, 必须注意有无膀胱破裂。按破裂的位置与腹膜的关系, 临床将膀胱破裂分为3种类型: ①腹膜内型膀胱破裂, 主要发生于膀胱顶部和后壁, 尿液外渗, 量少时局限于破裂局部,量大时尿液进入腹腔、盆腔广泛区域, 引起尿性腹膜炎, 本例即属于此型。②腹膜外型膀胱破裂, 见于耻骨骨折时, 破裂口多在近膀胱颈的前下部, 尿液渗入膀胱周围组织及耻骨后间隙, 引起严重的盆腔蜂窝织炎。③混合型: 两者同时存在。
外伤性膀胱破裂诊断并不困难, 一般依据下腹部外伤史、伤后有无排尿及血尿、腹膜刺激征、耻骨上区压痛等临床表现结合影像检查可明确。腹膜外型膀胱破裂, 多能排出少量血性尿液并有排尿痛, 但常合并多脏器损伤或骨盆骨折, 易掩盖膀胱破裂的症状和体征, 造成漏诊。腹膜内型膀胱破裂, 主要表现为急性腹膜炎的症状和体征, 常有尿急而不能排尿。以往膀胱造影是诊断膀胱破裂最可靠的首选方法, 正确率达85%~100%[2], 但膀胱造影检查所需时间长, 变换体位时对于合并骨折的患者非常痛苦; 而CT检查时间短, 检查范围广, 且能提供腹盆腔多脏器损伤情况。段承祥等[3]认为CT不仅能准确显示膀胱损伤, 结合增强扫描还能鉴别外渗的尿液、血液, 对异物及骨盆骨折的敏感性明显高于平片, 尤其适用于伤情不明者的观察。而且CT可准确地显示腹腔内少量积液, 并能与腹膜外积液加以鉴别, 准确区别腹膜内型或外型膀胱破裂[4]。
多层螺旋CT薄层扫描后处理能力明显提高图像质量, 且无创伤, 操作简便, 在诊断腹盆腔外伤方面的应用有独到的价值。MPR图像后处理技术适用于全身各个系统组织器官的形态学改变, 尤其对判断解剖结构复杂的盆腔内的病变性质、侵及范围、毗邻关系的定位诊断具有明显优势, 对于膀胱破裂MPR图像重组有助于确定大多数膀胱破裂的部位[5]。
1.吴阶平主编, 吴阶平泌尿外科学(上卷)[M].济南: 山东科学技术出版社, 2004.846-849
2.金鸿宾主编, 创伤学(下卷)[M].天津: 天津科学技术出版社, 2003.1227-1230
3.段承祥, 杨世埙主编.盆腔疾病影像鉴别诊断[M].北京: 化学工业出版社, 2008, 9: 34-35
4.江浩.主编.急腹症影像学[M].上海: 上海科学技术出版社,2006, 7.173-174
5.Chan DP, Abujudeh HH, Cushing GL Jr, et al.CT cystography with multiplanar reformation for suspected bladder rupture:Experience in 234 cases[J].Am J Roentgenol, 2006, 187(5):1296-1302
