胰岛素泵联合动态血糖监测系统治疗2型糖尿病疗效观察
2010-09-21胡凤楠
冯 金 胡凤楠*
中国医科大学第一临床学院内分泌与代谢病专业(110001)
目前,胰岛素泵持续皮下输注胰岛素(CSlI)能更好的模拟生理性胰岛素分泌,故在治疗糖尿病的领域中取得成功经验和满意疗效,至上市以来带给糖尿病患者很大的益处。持续动态血糖监测系统(CGMS)能更全面的了解血糖的波动,在临床上弥补了传统7~8次指血糖监测的缺憾,为CSII治疗提供了更加全面的信息。对于伴有显著高血糖的住院糖尿病患者而言, CSII与CGMS联合(双C方案)是较为有效的治疗模式[1-2]。本研究在胰岛素泵联合二甲双胍治疗2型糖尿病(T2DM)患者中,应用CGMS在更短的时间内达到了更有效、更安全的血糖控制,缩短了住院时间。
1 资料与方法
1.1 一般资料
2009年1月~2009年12月于笔者所在医院内分泌科住院的2型糖尿病患者56例(空腹血糖FBG≥13.9 mmol/L或/和餐后2 h血糖2 h BG≥16.7mmol/L,HbAlc≥8.0%),排除糖尿病的急慢性并发症,及严重感染、外伤等。男性29例,女性27。均使用胰岛素泵(美敦力712或易泵)联合二甲双胍(格华止),胰岛素为诺和锐,二甲双胍每日剂量为200 0 mg,血糖仪为强生稳步血糖仪。56例患者随机分为两组:CGMS组30例,指血组26例。其中CGMS组为男性15例,女性15例;指血组男性14例,女性12例。所有患者均进行糖尿病标准热卡饮食,体力活动相对固定,接受糖尿病教育。比较,性别、年龄、体质量指数、腰臀比、病史、空腹胰岛素、空腹血糖及餐后2 h血糖均无显著性差异(P>0.05,见表1两组一般情况的比较,表2 两组病史与血糖变化的比较),表明两组患者基线一致,具有可比性。
1.2 方法
CGMS组每日4次监测指血糖,用以校正动态血糖曲线,每日下载1次血糖变化图谱,根据血糖情况调整次日基础及餐前胰岛素剂量。72 h后综合分析CGMS血糖变化,找出运动、进餐、药物对血糖的影响,分析血糖波动特点,直至达标。指血组在胰岛素泵治疗同时,每日监测三餐前、三餐后2 h及睡前7次血糖,每周测2次凌晨3点血糖。两组患者治疗过程中均计入低血糖事件发生时间、血糖数值。血糖目标值:空腹4.4~7.0mmol/L,三餐后2 h BG 4.4~10.0mmol/L,午餐、晚餐前4.4~7.0mmol/L。血糖<3.9mmol/L为低血糖,血糖<2.8mmol/L为严重低血糖。
1.3 统计学处理
应用SPSS10.0 统计软件统计计量资料,以均数±标准差(±s)表示,组间比较t检验。
2 结 果
2.1 血糖两组不同监测方式
联合胰岛素泵治疗均可达到强化血糖目标值。治疗后CGMS组FBG为5.74 ±1.24 mmol/L,2 h BG为7.91±1.85 mmol/L;指血组FBG为6.08 ±1.48mmol/L,2 h BG为8.24±1.94mmol/L,空腹血糖t=-0.936,P>0.05,餐后血糖t=-0.651,P≥0.05,差异无统计学意义。
2.2 临床达标时间
CGMS组稳定达标(三餐前及三餐后2 h)所需天数(5.4±1.5)d显著少于指血组(7.4 ±1.7)d,t=-4.678,P<0.001。
2.3 胰岛素用量
CGMS组血糖稳定期每日每千克体质量胰岛素用量(0.71 ±0.19)u,指血组(0.74±0.21)U ,t=-0.561 ,P>0.05。
2.4 低血糖发生率CGMS组在动态血糖监测时间段
发现28次低血糖事件(血糖<3.9 mmol/L),平均每人(1.41±0.89)次,而指血组仅发现8次,平均每人(0.41±0.45)次,t=5.180,P<0.001,CGMS组低血糖发生率显著高于指血组;而血糖<2.8 mmoL/L的严重低血糖事件,指血组发生3次,CGMS组未出现。
3 讨 论
随着社会经济的发展、人民生活水平的提高、生活方式的改变及社会人口老年化,目前中国糖尿病的患病率已经达到11.48%,跃居世界第二位,而2型糖尿病患者占80%以上。2型糖尿病由于胰岛素分泌相对不足及胰岛素抵抗,餐后血糖受进餐的影响漂移大,并且随着病程的延长β细胞储备能力下降,血糖漂移幅度更明显。糖尿病患者的直接死亡原因是其并发症,UKPDS研究显示,强化血糖治疗降低相关并发症的发生危险。而强化血糖控制的同时会带来血糖的波动。血糖波动性越大,慢性并发症的发生率越高,预后越差[3]。
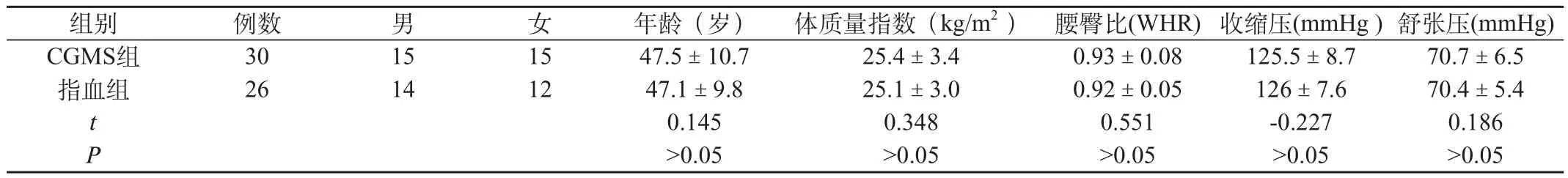
表1 两组一般情况的比较
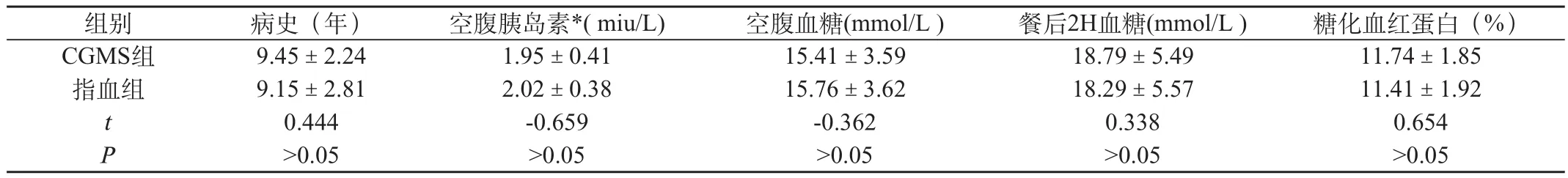
表2 两组病史与血糖变化的比较
从20世纪70年代末,多家公司对CSII进行临床研究,而随着“强化治疗”的理念,目前CSII被广泛应用。CSII是一种能连续不断不停地微量输注胰岛素的装置,它能模拟生理胰腺胰岛素分泌模式。尽管其比多次皮下注射可以更快、更好的控制血糖,但也同样带来血糖 的波动和低血糖的发生率的增加,病程长、胰岛素分泌障碍的糖尿病患者由于升糖调节障碍及中枢神经介质的交感神经对低血糖反应缺陷,更易发生潜在危害更大的无症状低血糖。故在胰岛素泵治疗时,血糖监测是非常重要的。
持续动态血糖监测(CCMS)于1999年在美国上市,主要用于优化1型糖尿病患者的治疗方案。国内CGMS的应用及研究始于2002年,目前已在临床上逐步得到推广与应用,对进一步提高血糖达标率发挥了重要作用。本研究的结果显示,在CSII联合二甲双胍治疗2型糖尿病时,通过CGMS监测及血糖仪监测两组进行比较,二者均能使血糖理想达标,而且两组空腹血糖及餐后血糖无明显差别,而且胰岛素需要量也无明显差别。但两组的达标时间却有显著差别,CGMS联合CSII组能缩短达标天数。CGMS每天储存288个血糖值,是一本全面的血糖日志,每日血糖图;多日血糖图;特定时间血糖图;血糖图小结:血糖波动、平均值、平均绝对差、相关系数、血糖控制拼图、血糖曲线下面积。在CGMS提供大量的数据下,CSII才能更精细快速的调整胰岛素用量,从而更快的使血糖达标,缩短达标的时间。而由于血糖仪测定的仅是某个时间点的血糖值,常常不能准确发现夜间无症状性低血糖和高血糖状态持续时间,故在临床中会带来相应的弊端。周建等研究表明[4],无论餐前还是餐后血糖,单次的血糖测定值并不能准确反映日内血糖的漂移幅度。故日间多次血糖监测固然能反映患者血糖水平及血糖漂移情况,但不能准确全面的反映全天血糖水平及血糖漂移情况。
一次严重的医源性低血糖或由此诱发的心血管事件可能会抵消一生维持血糖在正常范围所带来的益处[5]。在强化血糖控制的同时,低血糖事件是不可避免的。在该研究中CSII联合CGMS能更多的发现低血糖事件,严重的低血糖事件却从未出现。CGMS组因能每日收集288个血糖,能及时发现低血糖,并很快提供给临床医师,而临床医师能根据患者的饮食、运动等情况及时对胰岛素用量进行调整,从而遏制严重低血糖事件的发生,减少由此诱发的心血管事件,提高患者的生存质量。指血组尽管每日监测血糖的次数达到7~9次,但餐前及夜间也不能时时监测,故发现低血糖就较难,而直至患者出现心悸、出汗、神智不清等严重的低血糖事件。
糖尿病患者在胰岛素治疗过程中,血糖监测非常重要,尤其在CSII治疗时,血糖监测更加精细及重要。CGMS能够在全天、包括在睡眠期间不需要唤醒的情况下,观察到24 h血糖波动曲线,便于医师及时精细调整胰岛素用量,使患者全天的血糖水平得到良好的控制。胰岛素泵可准确控制胰岛素输入剂量、速度和时间,模拟人体胰岛素的生理分泌,是糖尿病胰岛素强化治疗的最佳手段。故二者很好的联合应用,为糖尿病患者带来更大的益处。
[1]刘爱云,孙聊东,孟庆河等.胰岛素泵联合动态血糖监测治疗初诊重症2型糖尿病有效性和安全性[J].中国糖尿病杂志,2007,25:611-612.
[2]王战建,苏杰英.动态血糖监测系统在糖尿病诊治中的应用进展[J].中国实用内科杂志,2007,27:307-309.
[3]Klonoff DC.Continuous glucose monitoring:roadmap for 21st century diabetes therapy[J].Diabetes Care,2005,28(6):1231.
[4]周健,喻明,马晓静等.2型糖尿病全天血糖水平与糖化血红蛋白血糖漂移幅度的相关性分析[J].中华实用内科杂志,2006,26(10):763.
[5]Cryer PE,Davis SN,Shamoon H.Hypoglycemia in dibetes[J].Diabetes Care,2003,19(2):12.
