Rasmussen脑炎患者大脑中动脉血流速度的变化
2010-06-15吴小未刘兴洲黄光栾国明陈树花张玮
吴小未,刘兴洲,黄光,栾国明,陈树花,张玮
Rasmussen脑炎是一种罕见的儿童时期起病为主的疾病,其特征是难治性癫痫发作伴进行性神经系统衰退和单侧大脑半球进行性萎缩。早期诊断及外科手术治疗是阻止患儿神经功能进一步缺损的有效手段。单光子放射计算机断层显像术(single photon emission computed tomography,SPECT)在致痫灶定位方面起着重要作用[1]。SPECT技术评估脑血流量(cerebral blood flow,CBF)变化的不足在于低的时间分辨性;而经颅多普勒超声(transcranial Doppler,TCD)是一种无创技术,可以连续检测颅内动脉血流速度(cerebral blood flow velocity,CBFV),具有高度时间分辨性。由于CBFV的变化与CBF的改变密切相关[2],本文采用TCD技术检测患者大脑中动脉(middle cerebral artery,MCA)的血流速度,分析痫性发作与脑血流速度变化的关系。
1 资料与方法
1.1 入组标准 依据2005年Bien等[3]介绍的欧洲学者对Rasmussen脑炎共识为诊断标准,选取Rasmussen脑炎确诊患儿,且患儿经TCD检测后行大脑半球切除术,术后病理证实Rasmussen脑炎诊断成立。
1.2 临床资料 共入组Rasmussen脑炎确诊患儿8例,男性3例,女性 5例;发病年龄 2~12岁,平均 7岁;平均病程17个月;3例病前有前期感染史,其中2例发病前出现流涕、鼻塞、发热,1例发病前2个月患水痘,发病前十余天出现流涕、鼻塞症状;其余5例病因不明。
本组患儿以单纯部分性发作形式起病多见(6/8),随着病程发展逐渐出现进行性偏瘫及智力减退,病程中存在多种癫痫发作形式:单纯部分性发作7例,部分性发作伴泛化4例,自动症3例,复杂部分性发作2例,全身强直-阵挛发作2例,部分性癫痫持续状态8例。
系列头MRI检查可表现为新病灶陆续出现、病变范围扩大,患侧大脑半球进行性萎缩。典型病例(病例8)见图1:起病时双侧大脑半球对称(图A);病后6个月左额叶沿中央前沟两侧脑灰质可见长T1长 T2信号,局部脑组织肿胀,脑沟变浅(图B);病后9个月病变累及左侧额叶、颞叶,左侧额叶病变范围明显扩大(图C),左侧颞叶为新出现病变(图D);病后21个月左侧额叶及颞叶受累部位进一步扩大,左侧颞叶明显萎缩(图 E)。
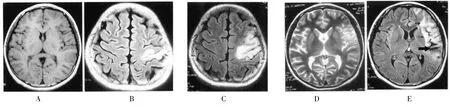
图1 某患儿系列头 MRI检查
每位患儿行长时程视频脑电图监测时均记录到多次癫痫发作。当临床症状表现为单纯部分性发作时,脑电图记录到病灶侧颞叶癫痫样放电。本组患儿中有5名表现为病灶侧背景活动异常,3名显示双侧背景活动异常、以病灶侧为著,背景活动异常表现为不规则的慢波。
1.3 检测方法 应用德国DWL仪器,以2 MHz超声探头经后颞窗检测双侧MCA,深度为 50~58 mm。由专人进行临床观察,从没有癫痫临床发作开始,出现单纯部分性发作,直至此次发作症状消失为止进行连续检测,每10 s采集 1次数据,时间45 min~3.5 h。如其间无癫痫发作,则数据不纳入统计。观察其平均血流速度(mean velocity,Vm)。过程中各种参数,包括发射功率、增益、深度等保持不变。检测期间,患儿头部无明显抽搐,可以保持探头相对固定。
依据临床症状学、脑电图、头MRI结果,将大脑半球分为病灶侧和病灶对侧,TCD连续检测MCA,将没有癫痫临床发作和此次发作症状停止判定为癫痫间歇期,将单纯部分性发作临床症状存在判定为癫痫发作期。
1.4 统计学方法 使用SPSS 11.5软件,Vm以(±s)表示,采用病灶侧与病灶对侧的自身配对t检验,并分析其变化率。

2 结果
2.1 癫痫间歇期 病灶侧与病灶对侧M1段Vm相差>14%者3例,其中2例病灶侧较病灶对侧低,1例较病灶对侧高。见表1。
2.2 癫痫发作期 病灶侧与病灶对侧M1段Vm相差>14%者6例,其中5例病灶侧较病灶对侧高,1例较病灶对侧低。见表2。
2.3 癫痫发作期与间歇期血流速度变化 各患者病灶侧Vm发作期较间歇期增加14%以上,其中5例增加35.84%~48.14%,平均增加(31.68±13.25)%。病灶对侧发作期较间歇期增加-0.74%~22.63%,平均增加(12.04±9.55)%(P<0.001)。见表3。
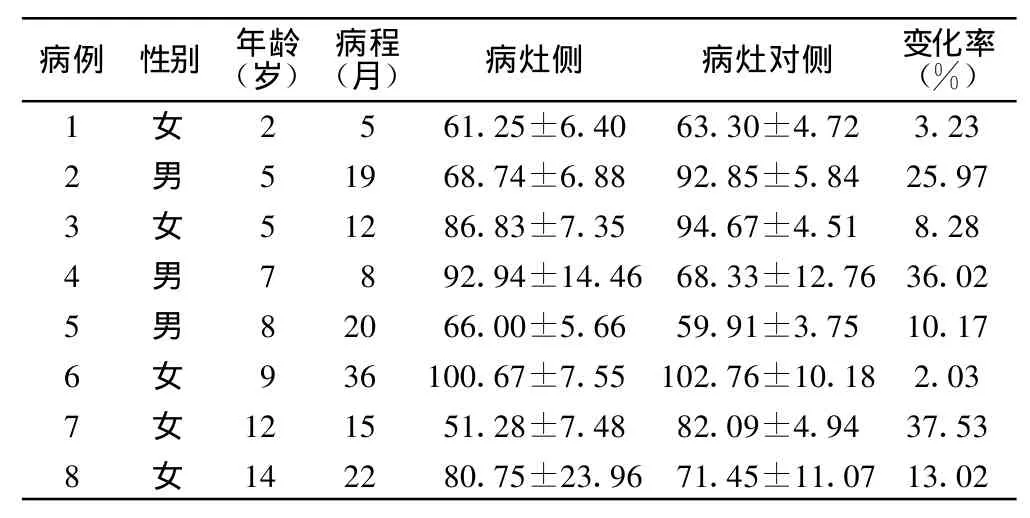
表1 各患者癫痫间歇期Vm(cm/s)
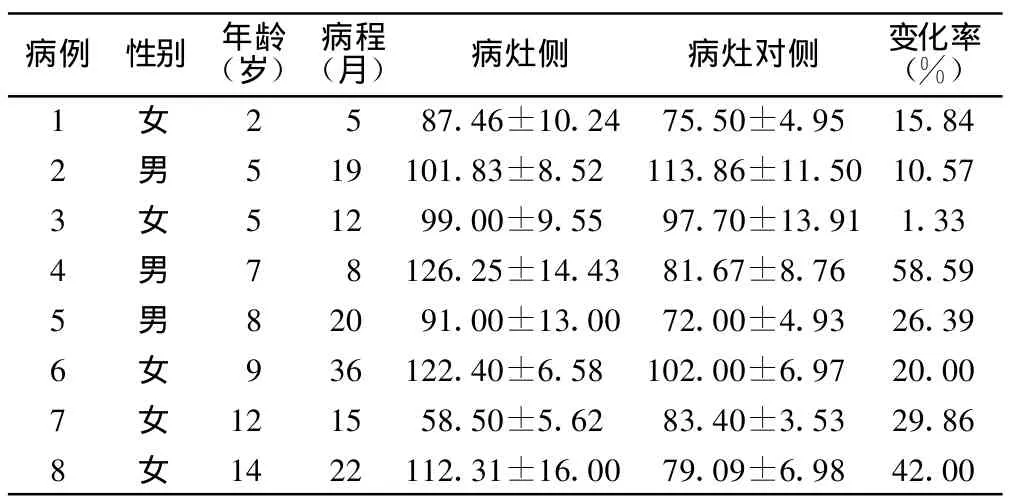
表2 各患者癫痫发作期Vm(cm/s)
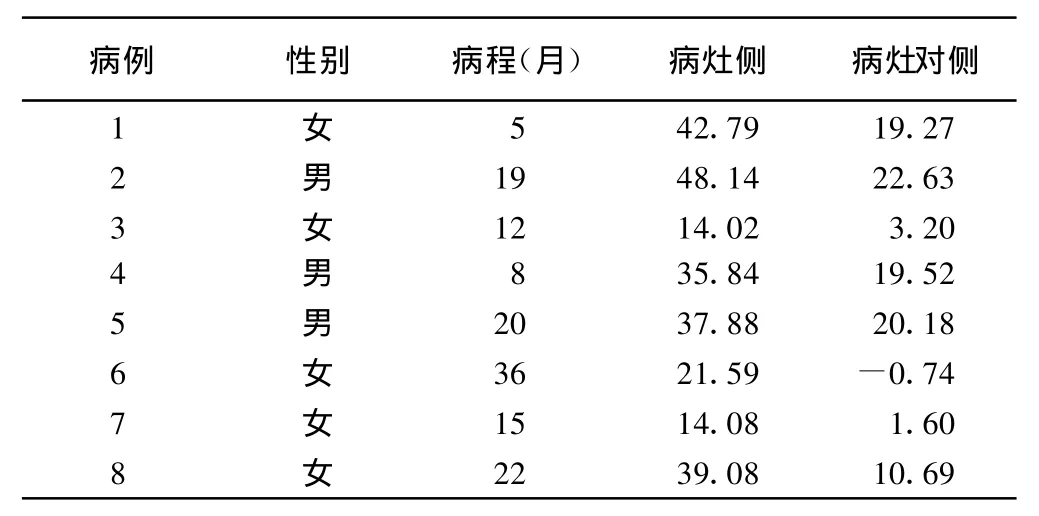
表3 各患者癫痫发作期较间歇期Vm增加率(%)
3 讨论
1958 年Rasmussen首先报道了3例病因不明,临床表现为持续性部分发作性癫痫伴慢性进行性偏瘫和认知功能障碍的患儿,手术后病理提示大脑皮质、白质慢性炎症改变和血管周围袖套现象,称之为Rasmussen脑炎[4]。目前其病因及发病机制未明确,有报道在癫痫首次发作前6个月有感染性或炎性疾病史,提示病毒感染的可能[5]。
本组8例患儿均具有 Rasmussen脑炎的3大主要特征:多种癫痫发作形式、进行性偏瘫及智力减退,癫痫发作形式包括:单纯部分性发作、部分性发作伴泛化、自动症、复杂部分性发作、全身强直-阵挛发作、部分性癫痫持续状态。系列头颅MRI检查可见进行性大脑半球萎缩,病灶侧常见以额颞叶为主进行性萎缩,急性病灶与慢性病灶并存,皮层水肿与萎缩并存。Rasmussen脑炎患儿脑电图异常表现各有不同,早期以单侧背景活动异常为主,后期可累及双侧,背景活动中的慢波与大脑半球炎症、萎缩相关。
SPECT反映的是局部脑血流量。Rasmussen脑炎患者的癫痫间歇期SPECT检查显示,病程早期低代谢区主要见于病灶侧的额、颞区,后期可扩散至后头部及枕区;发作期SPECT检查病灶侧呈高代谢。English等报道了5例Rasmussen脑炎在临床、脑电图、CT和SPECT中具有高度一致的致痫灶定位意义,SPECT成像的灌注不足区与临床确定的致痫灶解剖定位相符[6]。Tessonnier等的研究表明,对表现为单侧大脑半球脑血流灌注不足的可疑 Rasmussen脑炎病例,脑灌注SPECT能早期诊断并且指导没有MRI明确病灶病例的脑活组织检查[7]。
TCD常用指标Vm为完整心动周期的平均最高流速,其生理意义最大。Vm较少受心率、收缩力、外周阻力影响,代表供血强度[8]。由于与痫性发作相关的循环系统或代谢系统改变同时影响双侧大脑半球,患儿的单纯部分性癫痫发作具有发作形式的刻板性,脑电图记录的癫痫临床发作期病灶侧的癫痫样放电具有可重复性,由此推测,本组 Rasmussen脑炎单纯部分性发作的临床发作期及间歇期MCA平均血流速度的变化可以间接反映与痫性发作相关的脑血流量的变化。
Rasmussen脑炎以额颞叶皮层局部性萎缩常见,而MCA供应额、顶、颞和枕叶皮层血流,故本项目以MCA为主要检测血管。Sorteberg等发现,同一人的双侧血流速度无显著性差异,双侧MCA相差14%视为异常[9]。故本组取两侧变化率>14%作为异常的标准。研究显示,癫痫发作期较间歇期变化率增高,提示癫痫发作可能诱发双侧大脑半球脑血流不对称,且发作期灌注明显增加。Niehaus等曾报道,单纯部分性癫痫患者的病灶侧MCA在癫痫发作期血流速度明显增加[10],我们的结果与之相符。癫痫肢体活动的传导过程中相关的活动对CBF的影响小,在反复刺激运动皮层导致与单纯部分性运动发作相似的肌阵挛时,MCA Vm增加<10%[11]。本组患儿发作期血流速度增加应是致痫神经元活动的结果。
与癫痫发作相关的血流速度变化相当复杂。Niehaus等报道了单纯部分性运动发作期间脑灌注的改变:脑电图癫痫样波放电的同侧MCA平均血流速度增加且逐渐上升至基线以上70%;在痫性发作的后期,与癫痫活动扩散有关的对侧大脑半球MCA平均血流速度仅轻度增加(<30%)[10]。本组8名患儿在癫痫发作期病灶对侧MCA Vm增加<25%,与之相符。
Rasmussen脑炎患儿在单纯部分性癫痫临床发作同时,脑电图可见病灶侧颞区癫痫样波放电;癫痫临床发作伴随病灶同侧MCA血流速度迅速增加,而病灶对侧MCA仅有较小的血流增加甚至减低,这种不对称的血流速度改变不能用与痫性发作相关的循环系统或代谢系统改变来解释,因为血压或低碳酸血症应该诱发双侧MCA血流动力学反应,具有同一的潜伏期和程度。因此,我们的 TCD检测结果提示,在Rasmussen脑炎单纯部分性癫痫临床发作期,病灶侧MCA供血区可表现为血流速度异常增高的高流速灌注区。虽然在Rasmussen脑炎患者中的TCD检测结果不是特异性的,但是在癫痫发作期病灶侧致痫灶的供血动脉血流速度显著性增加值得我们关注,这有可能有助于癫痫侧向性定位诊断。
致谢:承蒙北京协和医院高山副教授提供课题设计修改建议。
[1]la Fougè re C,Rominger A,Fö rster S,et al.PET and SPECT in epilepsy:a critical review[J].Epilepsy Behav,2009,15:50-55.
[2]Aaslid R,Markwalder TM,Nornes H.Noninvasive transcranial Doppler ultrasound recording of flow velocity in basal cerebral arteries[J].J Neurosurg,1982,57:769-774.
[3]Bien CG,Granata T,Antozzi C,et al.Pathogenesis,diagnosis and treatment of Rasmussen encephalitis:a European consensus statement[J].Brain,2005,128:454-471.
[4]Rasmussen T,Olszewski J,Lloydsmith D.Focal seizures due to chronic localized encephalitis[J].Neurology,1958,8:435-445.
[5]Gosalkkal JA.Rasmussens syndrome of chronic focal encephalitis[J].Eur J Paediatr Neurol,2002,6:67-72.
[6]English R,Soper N,Shepstone BJ,et al.Five patients with Rasmussen's syndrome investigated by single-photon-emission computed tomography[J].Nucl M ed Commun,1989,10:5-14.
[7]Tessonnier L,T homas P,Benisvy D,et al.Perfusion SPECT finding s in a suspected case of Rasmussen encephalitis[J].J Neuroimaging,2009,19:378-380.
[8]曹起龙.经颅彩色多普勒超声定量检测在脑血管病的进展和应用[J].交通医学,2001,15:135-137.
[9]Sorteberg W,Langmoen IA,Lindegaard KF,et al.Side-to-side differences and day-to-day variations of transcranial Doppler parameters in normal subjects[J].J Ultrasound Med,1990,9:403-409.
[10]Niehaus L,Wieshmann UC,M eyer BU.Changes in cerebral hemodynamics during simple partial motor seizures[J].Eur Neurol,2000,44:8-11.
[11]Niehaus L,Rö richt S,Scholz U,et al.Hemodynamic response to repetitive magnetic stimulation of the motor and visual cortex[J].Electroencephalogr Clin Neurophysiol Suppl,1999,51:41-47.
