双水平无创正压通气对老年COPD并呼吸衰竭治疗作用
2010-04-24卜祥振王新钊谢国旗刘建刚冯天杰
卜祥振,王新钊,谢国旗,刘建刚,冯天杰
机械通气越来越成为老年慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)合并呼吸衰竭患者的重要治疗手段,它能有效地改善COPD患者的动脉血气、呼吸困难和呼吸肌疲劳并降低医院内病死率。但插管、感染、工作量等原因使有创插管机械通气治疗受到限制。而双水平无创正压通气(BiPAP)成为COPD合并呼吸衰竭的重要和首要的治疗手段[1]。笔者所在科采用BiPAP治疗COPD合并呼吸衰竭86例,现将临床探讨结果报告如下。
1 资料与方法
1.1 一般资料 选取2006-01~2009-01笔者所在医院呼吸内科收治的COPD合并呼吸衰竭患者86例为研究对象。均符合中华医学会呼吸病学分会2002年制定的 《慢性阻塞性肺疾病诊断》中的诊断标准[2]。男52例,女34例;年龄均在60岁以上,平均(73.4±9.2)岁。COPD病程10~54年,平均(30.7±13.4)年。随机分为观察组43例,对照组43例。呼吸衰竭的诊断标准:动脉血氧分压(PaO2)<60 mmHg(1 mmHg=0.133 kPa),动脉血二氧化碳分压(PaCO2)>50 mmHg。
1.2 方法 两组患者入院后常规控制呼吸道感染,保持气道通畅,合理使用支气管扩张剂,纠正酸碱水电解质失衡,酌情使用肾上腺皮质激素,控制心力衰竭。观察组采用美国伟康医疗有限公司的BiPAP Vision型无创呼吸机,经鼻或面罩实施持续机械辅助通气(允许短时问摘下鼻、面罩)。调试初始参数:为自主呼吸与定时模式,呼吸频率15~20次/min,吸气压力10 cmH2O,呼气压力4.0 cmH2O。患者戴上鼻罩或面罩,固定,将呼吸机管道及输氧管(氧流量5~10 L/min)与鼻或面罩相连,观察有无漏气,并加温湿化再根据病情,随时调整吸气压力(10~25 cmH2O)和呼气压力(4~10 cmH2O)。 对照组给予持续低流量鼻导管吸氧,载流量(2~3 L/min),并酌情给予呼吸兴奋剂静脉滴注。两组患者均行床边心率、血压、呼吸频率、经皮血氧饱和度监测。
1.3 观察指标 两组分别在治疗前、治疗后3、6、24 h及脱机/停氧后24 h检测动脉血气分析(pH,PaO2,PaCO2)指标的变化情况,观察呼吸机治疗耐受情况、血气改善时间(首次血气PaCO2<60 mmHg的时间)和平均住院天数。
1.4 疗效评价 ①治疗有效:经治疗后患者临床情况好转,动脉血气分析结果改善;②治疗无效:治疗后患者临床情况进一步加重,需要行气管插管有创机械通气或患者家属拒绝气管插管,最终导致死亡的病例。
1.5 统计学处理 采用SPSS 10.0软件。两组样本数据以±s表示,采用t检验;两组疗效比较采用χ2检验进行统计学处理。
2 结 果
2.1 双水平无创正压通气治疗组患者耐受和疾病转归情况观察组43例患者中,39例完成经鼻或面罩呼吸机无创机械通气的操作,耐受良好,4例不能耐受,改为气管插管行有创机械通气治疗,患者中病情稳定后出院者38例,改为有创机械通气者6例,病死1例;对照组43例中病情稳定出院者30例,因病情变化改有创机械通气者10例,病死2例。
2.2 血气改善时间和平均住院天数 观察组血气改善时间PaCO2(38.1±9.3)h,和对照组(102.6±34.3)h比较,有统计学差异 (P<0.01); 观察组平均住院天数 (15.3±3.2)d较对照组(21.8±4.6)d明显缩短(P<0.05)。
2.3 呼吸频率、心率的变化 观察组39例使用BiPAP呼吸机治疗后6 h,呼吸频率和心率均明显降低,呼吸困难症状减轻,与治疗前相比较,有统计学差异(P<0.05)。对照组治疗后24 h呼吸频率、心率与治疗前相比,有统计学差异(P<0.05)。见表1。
2.4 动脉血气分析主要指标的变化 观察组BiPAP呼吸机治疗后6 h,pH、PaO2逐渐升高,PaCO2逐渐下降,与治疗前比较有统计学差异(P<0.05)。对照组患者行常规治疗后pH、PaO2和PaCO2指标有一定改善,治疗后24 h,与治疗前比较有统计学差异(P<0.05);两组脱机/停氧后24 h与治疗前比较均有显著差异(P<0.05)。见表2。
3 讨 论
慢性阻塞性肺疾病合并呼吸衰竭,尤其是老年人,同时合并基础病,该病病程长、反复发作,合并营养不良、电解质紊乱、缺氧等因素导致呼吸肌疲劳,进一步加重呼吸衰竭,形成恶性循环,最后常常引起患者病死。BiPAP呼吸机,可以提供2个正压辅助通气,有一个较高的吸气压作为压力支持通气,缓解呼吸肌疲劳,增加潮气量,改善通气,从而改善呼吸衰竭;另一方面,呼气压力可以提供呼气末正压通气(PEEP),防止小气道和肺泡的陷闭、萎缩和不张,改善气体分布和通气,血流比例失调,提高PaO2。与气管插管和气管切开等有创的连接方式存在显著区别,具有避免有创正压通气所带来的一系列并发症、提高患者生存率、并随之降低治疗成本等优点[3,4],受到了人们的青睐。有资料表明,无创正压通气用于治疗慢性阻塞性肺疾病急性加重期合并呼吸衰竭的患者疗效明确[5]。
本文结果表明,慢性阻塞性肺疾病合并呼吸衰竭,尤其是老年人给予双水平无创正压通气治疗后,与对照组相比,能较快的降低呼吸频率和心率,改善呼吸困难症状,pH趋于正常,PaO2升高,PaCO2下降,更快纠正呼吸衰竭,改善患者全身情况,从而使药物能更快控制病情,缩短患者住院治疗时间。
BiPAP呼吸机提供双相气道正压通气方式辅助患者呼吸,即吸气时,通常选用一个较高的吸气压,帮助患者克服气道阻力和胸廓回缩弹力,不费劲地吸入充足的潮气量,减少呼吸作功并降低氧耗量;而当患者呼气时,BiPAP呼吸机又能立即调到一个较低的呼气压,使患者轻易呼出气体;不仅如此,适当的呼气正压还能提供呼气末正压作用,防止肺泡萎陷,使血气得到进一步交换。应用BiPAP无创通气,可使70%~80%甚至更多的慢性阻塞性肺疾病患者免于气管插管[6,7],其主要优点为:①属无创通气连接方式,易被患者特别是意识清醒患者接受;②行机械通气时患者仍可说话和进食;③对循环系统影响较小;④不会增加新的感染或并发症;⑤同步性能好;⑥治疗后呼吸频率及心率均减慢,表明呼吸肌得到休息,使心血管功能和整个病情得到改善。本组39例患者均在3~25 min达到良好的同步呼吸效果,避免了镇静剂及肌松剂的应用,有较好的耐受性。因此对于老年COPD并呼吸衰竭的患者,双水平无创正压通气是一种安全、易于接受的治疗方法,尤其在基层医院值得推广。
[1]Lightowler JV,Wedzicha JA,Elliott MW,Ram FS.Non-invasive positive pressure ventilation to treat respiratory failure resulting from exacerbations of chronic obstructive pulmonary disease:Cochrane systematic review and meta-analysis.BMJ,2003,326(7382):185.
[2]中华医学会呼吸病学会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2002,25(8):453-460.
[3]British thoracic society standards of care committee.Non-invasive ventilation in acute respiratory failure[J].Thorax,2002,57:192-211.
[4]Garpestad E,Brennan J,Hill NS.Non-invasive ventilation for critical care[J].Chest,2007,132:711-720.
[5]向军超,杨 楠,郭伟安,等.无创正压通气救治慢性阻塞性肺疾病并重度呼吸衰竭的临床探讨[J].中国呼吸与危重监护杂志,2006,5:16-18.
[6]朱 蕾,钮善福,张淑平,等.经面罩机械通气治疗慢性阻塞性肺疾病呼吸衰竭患者的回顾性分析[J].中华结核和呼吸杂志,2003,26(7):407-410.
[7]Liesching T,Kwok H,Hill NS.Acute applications of noninvasive positive pressure ventilation[J].Chest,2003,124(2):699-713.
表1 两组COPD患者治疗前后呼吸频率及心率(±s)

表1 两组COPD患者治疗前后呼吸频率及心率(±s)
后24 h为后脱机/停氧后24 h;与治疗前比较,*P<0.05,#P<0.01
?
表2 两组COPD患者治疗前后动脉血气分析结果(±s)
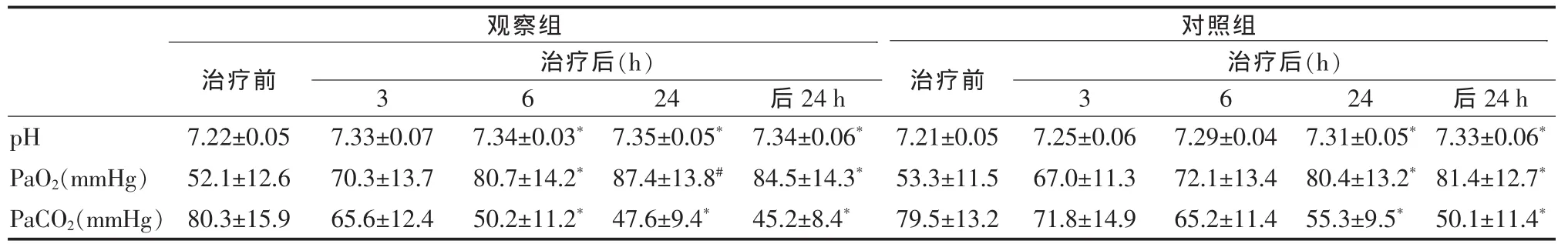
表2 两组COPD患者治疗前后动脉血气分析结果(±s)
后24 h为后脱机/停氧后24 h;与治疗前比较,*P<0.05,#P<0.01
?
