腰大池脑脊液持续外引流治疗外伤性蛛网膜下腔出血临床评价
2010-03-22邓磊
邓磊
(天津市天和医院神经外科,天津300000)
创伤性蛛网膜下腔出血(traumatic subarachnoid hemorrhage,TSAH)是指各种创伤后引起的脑血管突然破裂,血液流至蛛网膜下腔所引起的一系列综合征。天津市天和医院神经外科2005年1月~2009年10月,收治创伤性蛛网膜下腔出血患者48例,按治疗方法分为腰大池持续外引流组与反复腰穿组,分析2种方法对患者疾病恢复的影响,现报道如下。
1 资料与方法
1.1 一般资料48例患者,其中男28例,女20例;年龄21~72岁,平均43岁。选择病例均为创伤性蛛网膜下腔出血住院患者(经腰穿及脑CT确诊),格拉斯哥评分6~15分,合并颅内血肿9例(血肿量<15 ml),脑挫伤25例,颅骨骨折5例。均无脑疝及手术指征,未行开颅手术。入选病例按治疗方法分为2组,治疗组24例,早期行腰大池脑脊液持续外引流;对照组24例,采用每天行腰穿术放脑脊液。两组患者性别、年龄分布、入院病情、受伤原因等方面,均经均衡性检验,两组具有可比性。
1.2 治疗方法两组均使用脱水剂、激素、止血药等药物。在入院24 h内病情稳后,对照组每日行一次腰穿术放脑脊液;治疗组行腰大池脑脊液持续外引流,方法为用硬膜外麻醉穿刺针从腰3~4间隙穿刺入腰大池,向蛛网膜下腔置入1根硬膜外麻醉导管,头端距皮约12~15 cm,通过输液器接无菌引流袋并挂床边。每日注意观察患者的生命体征,有无头痛、呕吐等症状,判断颅内压的高低,谨防脑疝的形成。通过调整引流袋的高度控制流速和流量,观察脑脊液引流的色和量,每日在无菌操作下更换1次输液器和引流袋,隔日留取脑脊液标本行常规细胞检查。拨管时间以脑脊液(CSF)红细胞数少于100×106/L为标准,CT复查蛛网膜下腔高密度影消失,脑室系统梗阻解除,试夹管24 h,临床症状无恶化。如果持续引流2周CSF仍未清亮,可终止操作,以防颅内感染。
1.3 观察指标头痛持续的时间、脑膜刺激征持续时间、脑脊液廓清时间、脑梗死发生数、脑积水发生数、GOS评分良好人数。
2 结果
见表1。
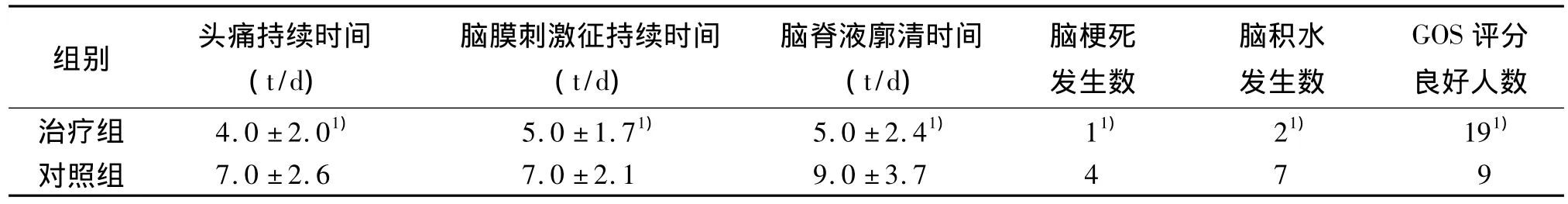
表1 2组患者症状比较(n=24)
与对照组比较,腰大池持续外引流显著缩短SAH患者头痛、脑膜刺激征、脑脊液廓清时间,减少脑梗死、脑积水发生数,GOS评分恢复良好人数比例明显增高。
3 讨论
TSAH在脑外伤后并不少见。有国外文献报道,头部外伤后蛛网膜下腔出血的发生率为12%~53%[1],国内文献报道为30.66%[2]。TSAH可引起脑血管痉挛,严重者可导致脑梗死[3]。由于血块阻塞脑脊液循环通路及蛛网膜绒毛被红细胞阻塞,而且大量的血性脑脊液对脑膜将产生强烈刺激,可引起无菌性炎症反应,因此,可以在软膜与蛛网膜之间发生粘连,从而造成脑脊液循环和吸收障碍,形成脑积水[4]。出血量越大,血液滞留的时间越长,并发症的发生率越高,程度越重[5]。
通过以上对比分析,腰大池持续引流有以下优点:①腰大池持续引流创伤小、带管时间长,可避免反复腰穿造成的局部损伤及患者痛苦,减少蛛网膜下腔粘连。②与反复腰穿相比,持续腰大池引流加快了蛛网膜下腔出血的清除速度,减轻其刺激引起的脑血管痉挛,迅速有效地减轻患者症状,缩短治疗时间,改善愈后。③腰大池引流流速缓慢均匀,避免了一次腰穿所致单位时间内引流量较大而形成的较大压力变化,减少脑疝发生率,并可减少使用脱水药而引起相应的并发症。④与反复进行多次的腰椎穿刺术相比,腰大池置管外引流的感染率较低。⑤经鞘内给药治疗和留取CSF标本较为方便,对可疑颅内感染的病例,由于血脑屏障的存在,单纯使用药物治疗颅内感染有时难以奏效,可经腰大池引流管注入适量药物有效控制感染,预防蛛网膜下腔粘连引起的脑积水。
持续腰大池外引流是一种安全、有效、微创治疗蛛网膜下腔出血的方法,但有如下并发症应予注意:①引流不通畅:主要由血性脑脊液中小血块、碎化组织堵塞造成,另外引流管脱位或打折,引流袋位置不当等因素也可造成。②感染:持续腰大池引流时间长,患者大多神志不清或躁动,局部不易保持清洁,更换引流袋无菌操作不严格,易致感染。由于带管时间过长,可能形成窦道,造成逆行感染。③穿刺部位渗液:由于带管时间较长,导管周围组织炎性增生,弹性差所致。④硬膜下血肿:脑脊液外引流速度过快、引流量过多,导致颅内压降低,桥静脉受牵拉后断裂出血有关,。⑤低颅压综合征:考虑引流量过多、引流瓶放置过低引起,控制引流速度后,症状很快消失。⑥神经根刺激症状:可能与引流管置入蛛网膜下腔过长有关,部分病人出现轻度的神经根痛,双下肢不适,此时应调整引流管的置入深度,拔管后短期内可自行消失。
为防止并发症的发生,取得良好治疗效果,应注意以下几点:①增强无菌观念,在腰穿置管和更换引流瓶时应严格无菌操作,置管成功后,用无菌贴膜固定,防止翻身时将引流管折断或拉脱。每日检测脑脊液常规和生化。适当预防性或治疗性应用抗生素,对可疑颅内感染的病例,应立即更换导管,必要时鞘内给药。②尽可能缩短引流管留置时间,根据脑脊液颜色和检验结果,一般在1周内拔除,最长不超过2周。③注意脑脊液引流的量和速度,尤其遇明显高颅压者,开始释放脑脊液时不能太快,引流过程中要注意患者的临床表现,并通过调节引流瓶的高度来控制脑脊液引流的量和速度,调节滴速每分钟4~6滴,每24 h引流量150~300 ml为宜。④对于引流液血性较浓的病人,可经引流管定时用少量生理盐水冲洗,如果出现管道被血块堵塞、引流不畅,可将尿激酶1~2万U+生理盐水10 ml由导管缓慢注入腰大池内,以达到溶凝的目的。⑤如引流管脱位,可进行再次置管,宜采取不同间隙,确保引流管通畅。⑥若穿刺部位渗液,应及时拔除引流管,必要时穿刺点丝线缝合,更换穿刺点。
[1]Taneda M,Kataoka K,Akai F,et a1.Traumatic subarachnoid hemorrhage as a predictable indicator of delayed is chemic symptoms[J].Neurosurg,1996,84(5):762-765.
[2]田力学,左焕琮,张思迅,等.创伤性蛛网膜下腔出血的临床特点[J].中华创伤杂志,1998,14(4):259.
[3]赵继宗.神经外科学[M].北京:人民卫生出版社,2007.
[4]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,1998.
[5]王忠诚.蛛网膜下腔出血793例临床分析[J].中华神经外科杂志,1993,9(1):1-4.
