术前黄疸程度对胰十二指肠切除术后并发症的影响
2010-01-26王忠裕
祖 国,郭 京,王忠裕
(大连医科大学 附属第一医院 普外二科,辽宁 大连 116011)
自从1935年Whipple对壶腹癌的患者分期行胰头大部和十二指肠全切除术(pancreatico duodenectomy,PD),被视为PD术的原形。随着外科技术操作的不断改进和提高、围手术期治疗、术式的进一步完善等,PD术后死亡率已有明显下降,约为5%~10%,其术后并发症有下降趋势,但仍高达30%~50%[1]。本文通过对大连医科大学附属第一医院2004年1月~2010年1月行PD术的118例患者临床资料的分析,探讨黄疸程度对PD术后并发症的影响及术前减黄的必要性。
1 资料与方法
1.1 一般资料
收集大连医科大学附属第一医院2004年1月~2010年1月行PD术的患者118例。其中,男性71例,女性47例,年龄22~77岁,平均年龄(59.78±10.17)岁。其中108例以Child方式重建、6例以Whipple方式重建、1例行PPPD、3例行胰胆空肠Roux-en-Y式重建。所有病例中有87例黄疸患者。其中,36例术前行减黄处理,51例未减黄。减黄患者中 PTCD 外引流35例,(ERCP+ENBD)引流4例。术后死亡患者4例。
1.2 并发症的判断标准
术后并发症判断标准包括:① 术后出血:术后1周内腹腔血性引流液进行性增加或术后出现呕血、持续超过3 d的黑便,或内镜证实;② 胰瘘:术后3 d以上腹腔引流液中淀粉酶高于正常血清淀粉酶上限值3倍以上且>50 mL/d,或经影像学检查确诊者;③ 胆瘘:腹腔引流液为胆汁样液体,并经生化检查或PTCD证实者;④ 腹腔感染:术后高热、白细胞和中性粒细胞持续升高及腹腔引流液培养出致病菌或有影像学表现并穿刺活检菌培养阳性者;⑤ 胃排空延迟:术后10 d以上患者不能耐受常规饮食或术后胃潴留,需胃肠减压超过10 d者。
1.3 研究方法
1.3.1 分组标准:根据有无黄疸及黄疸的程度将所有病例分为四组:A组为无黄疸组(n=31): TB≤34.20 μmol/L;B组为轻度黄疸组(n=37):34.20 μmol/L
1.4 统计学方法
采用 SPSS 10.0 统计学软件对数据进行统计分析,计数资料采用χ2检验,计量资料采用t检验进行分析,P<0.05为差异有显著性意义。
2 结 果
2.1 不同程度的黄疸对PD术后并发症的影响
A、B、C、D四组并发症发生的例数及发生率结果见表1。

表1 黄疸程度对术后并发症的影响Tab 1 The degree of jaundice on the impact of postoperative complications
1)与A组相比,P<0.05;2)与B组相比,P<0.05
各组间进行比较,B、C、D组术后并发症发生率高于A 组(P<0.05),D组术后并发症发生率高于B组(P<0.05)。提示轻、中、重度黄疸组术后并发症的发生率高于无黄疸组,重度黄疸组术后并发症的发生率高于轻度黄疸组。而B组和C组(P>0.05),C组和D组(P>0.05),提示轻度和中度黄疸组、中度和重度黄疸组术后并发症的发生率差异无显著性意义(P>0.05)。
2.2 不同程度的黄疸对PD术后单项并发症的影响
将A、B、C、D四组术后各种单项并发症发生率进行比较见表2。
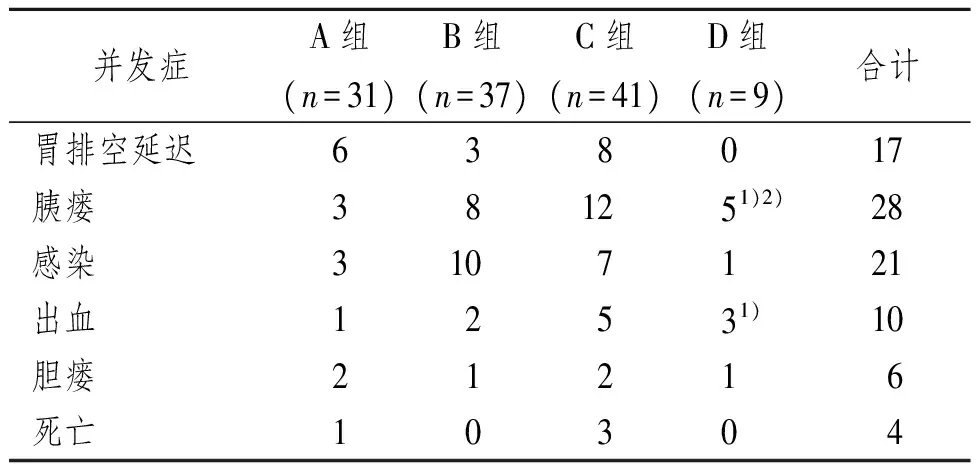
表2 黄疸程度对术后各种并发症的影响Tab 2 Jaundice level on the impact of postoperative complications (n)
1)与A组相比,P<0.05;2)与B组相比,P<0.05
各组术后胃排空延迟、感染、胆瘘、死亡的发生率差异无显著性意义(P>0.05),而胰瘘、出血的发生率差异有显著性意义(P<0.05):D组术后胰瘘的发生率高于A组(P<0.05)和B组(P<0.05);D组术后出血的发生率明显高于A组(P<0.05),而B、C组术后出血的发生率与A组差异无显著性意义(P>0.05)。
2.3 术前是否减黄与术后并发症的关系
将非减黄组(n=51)与减黄组(n=36)术后并发症作比较见表3,非减黄组与减黄组术后并发症的发生率差异无显著性意义(P>0.05)。

表3 非减黄组与减黄组患者术后并发症的比较Tab 3 Comparison of postoperative complications in patients between the group drainage and the group nondrainage
2.4 术前是否减黄与术后死亡率的关系
将减黄组(n=36)与非减黄组(n=51)的术后死亡率作比较见表 4,减黄组与非减黄组术后死亡率差异无显著性意义(P>0.05)。
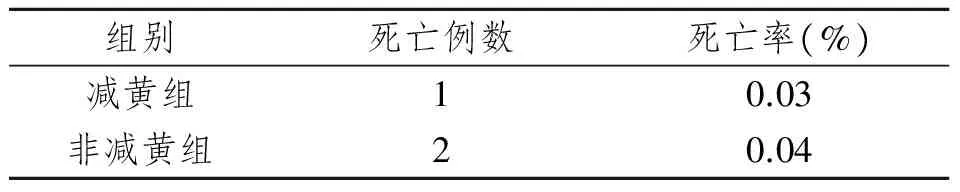
表4 减黄组与非减黄组患者术后死亡率的比较Tab 4 Comparison of postoperative mortality between the group drainage and the group nondrainage
3 讨 论
PD术是治疗胰头、十二指肠壶腹周围肿瘤的经典术式,而该术式涉及的脏器多、手术难度高、时间长、创伤大,故术后并发症多。其术后常见的并发症有:胃排空延迟、胰瘘、腹腔感染、胆瘘、出血等。近年来研究表明:年龄、性别、黄疸、肝肾功能、血白蛋白水平、合并其他疾病如高血压、糖尿病、冠心病等[2]与PD术后并发症的发生有关。
3.1 梗阻性黄疸对机体的影响
3.1.1 对肝细胞及其功能的影响:胆汁淤滞时,胆汁酸的表面活性作用可直接损害细胞膜及肝细胞。进一步损害肝功能,如凝血因子合成障碍等。
3.1.2 对消化系统的影响:由于胆汁不能进入消化道,可产生消化吸收功能障碍,例如妨碍脂肪的吸收及维生素K、A、D、E等缺乏,产生一系列症状。由于肠道内胆汁酸盐减少,抑制革兰氏阴性菌的生长等的作用减弱,导致内毒素入血增多,损害肾脏功能,促进应激性溃疡发生等。
3.1.3 对心血管系统的影响:梗阻性黄疸时,胆汁成分可使心血管系统对去甲肾上腺素反应性降低,易发生低血压,手术后易休克等。
3.1.4 对神经系统的影响:血中胆汁酸对中枢神经系统有直接毒性作用,可引起恶心、头晕,甚至精神错乱、疲乏无力、肌肉神经联接障碍,出现肌肉抽搐、全身痉挛、锥体外系障碍,往往导致死亡。
3.2 术前黄疸程度对术后并发症的影响
梗阻性黄疸,尤其是重度梗阻性黄疸(TB>342.00 μmol/L)对肝细胞及肝脏功能、消化系统、心血管系统、肾脏以及免疫系统等的影响,尤其是在处于应激状态下的术后患者,易出现出血、感染等并发症。因而,黄疸患者术后并发症的发生率高。本组结果支持上述观点,即轻、中、重度黄疸患者术后并发症的发生率明显高于无黄疸组患者,尤其是术后胰瘘、出血的发生率差异有着显著性意义,考虑是因为梗阻性黄疸使得患者肝脏功能及全身的其它脏器功能受到影响,肠道内胆汁酸减少,使抑制革兰氏阴性细菌生长等的作用减弱,内毒素的增多,破坏胃黏膜屏障,应激性溃疡的发生率上升,使得术后出血、胰瘘的发生率增高。
3.3 PD术后并发症的预防
3.3.1 术前减黄:鉴于黄疸对机体各系统的影响,人们很自然地想到术前减黄是否能减轻对机体的影响。而术前是否减黄存在争论。一种观点认为:术前行胆汁引流能有效的改善病人的一般情况,减少术后并发症[3];另一种观点认为,短期内胆汁引流并不能改善各脏器功能,造成水电解质紊乱等,对于恶性梗阻性黄疸应行胆道引流减黄并且持续4~6周,这样才能使肝功能得以改善[4]。临床上因考虑延误恶性肿瘤患者治疗等因素,致使患者肝功能、免疫功能等未恢复至正常即进行手术,故未能明显减少患者术后并发症的发生率及死亡率。本组结果为:术前是否减黄在术后并发症及死亡率方面差异无显著性意义。因此,术前减黄要有选择性。一般认为,在下列情况下应考虑术前减黄[5]:TB>342.00 μmol/L;一般情况差,不能及时进行手术,而且肝功能进行性损害;胆管梗阻合并胆道感染或并发急性重症胆管炎。
3.3.2 术中措施:手术过程中认真操作可能是减少术后并发症发生的重要措施。现已公认,防止PD术后胰瘘等并发症的重要因素是胰肠吻合时技术上的娴熟精细及外科医师具有施行该手术的经验。目前,尚无公认的证据证明哪种重建方式更优,采用何种重建方式主要考虑术者的经验和习惯。
另外,麻醉亦可能是影响PD术后并发症的重要因素。行PD术的患者,由于长时间胆道系统梗阻,肝功能损害严重,麻醉会加重其病理损害,使患者易出现循环系统不稳定、电解质紊乱等,进而增加术后并发症的发生率。
3.3.3 术后预防:生长抑素及其类似物:生长抑素及其类似物可以减少胰液分泌量,降低胰液中胰酶含量,且对胃黏膜有很好的保护作用,而应用奥曲肽是否能减少术后胰瘘的发生,目前尚难以定论。Charles等[6]对比分析PD术后应用奥曲肽和未应用奥曲肽患者,两组在胰瘘发生率、总并发症发生率方面差异无显著性意义。而王欣等[7]研究表明,奥曲肽可以减少行PD术后患者胰瘘的发生率。尽管如此,大多数学者仍倾向于预防性应用生长抑素,尤其对于胰瘘高危患者。以及其他措施,如术后严密观察病情变化,维持好循环系统的稳定;保持引流管引流通畅;行胃肠减压;适当选择抗生素及止血药物等。
[1] Alexakis N,Halloran C,Raraty M,et a1.Current standards of surgery for pancreatic cancer[J].Br J Surg,2004,91(2):1410-1427.
[2] Lin JW,Cameron JL,Yeo CJ,et al.Risk factors and outcomes in postpancreatico-duodenectomy pancreaticocutaneous fistula[J].J Gastrointest Surg,2004,8(8):951-959.
[3] Winter J M,Cameron J L,Campbell K A,et al.1423 pancreatodudenotectomies for pancreatic cancer: a single instititution experience[J].J Gastrointest Surg,2006,19(9):1199-1211.
[4] Seyama Y,Makuuchi M.Urrent surgical treatment for bile duct cancer[J].World J Gastroenterol,2007,13(10):1505-1015.
[5] 梁力建,汤地,华赞鹏,等.胰十二指肠切除术 210例临床分析[J].中华肝胆外科杂志,2004,10(3):242-244.
[6] Charles J Yeo,John L Cameron,Keith D Lillemoe,et al.Does prophylactic octreotide decrease the rates of pancreatic fistula and other complications after pancreaticoduodenectomy[J].Ann Surg,2000,232(3):419-429.
[7] 王欣,金焰,董坤,等.生长抑素及生长激素预防胰十二指肠切除术后胰瘘和肠瘘发生的临床研究[J].云南医药,2004,25(2):18-20.
