机械通气联合一氧化氮吸入治疗新生儿持续肺动脉高压的临床研究
2010-01-25史宝海陈丽萍袁玉美张秀珍张承芳
史宝海 姚 国 陈丽萍 袁玉美 张秀珍 张承芳
(泰山医学院附属泰山医院,山东 泰安 271000)
在新生儿期,各种原因导致的低氧血症如不能及时缓解将引起肺部血管的持续收缩,使肺动脉压力升高,从而引起患儿青紫、低氧血症,吸高浓度氧亦不能缓解,这类患儿对一般的机械通气、扩血管药物以及肺表面活性物质的补充反应较差,导致治疗的失败或患儿的死亡。近年来,一氧化氮作为一种选择性血管扩张剂用于治疗新生儿持续肺动脉高压(persistent pulmonary hypertension of the new-born,PPHN),取得了一定的疗效[1]。为了进一步探讨一氧化氮(NO)吸入治疗新生儿持续肺动脉高压的有效性和安全性,我院NICU从2007年7月至2009年7月开展了机械通气联合吸入NO治疗持续肺动脉高压的随机对照实验研究,取得了满意的疗效。
1 资料与方法
1.1研究对象 选择2007年7月到2009年7月在我院NICU住院并确诊为持续肺动脉高压的患儿45例,男 24例,女21 例;所有患儿经家长同意并签署知情同意书后按随机数字法将患儿随机分为NO治疗组(n=21例)和常规治疗组(对照组,n=24例),两组患儿在体重、胎龄、性别比、Apgar评分、分娩方式以及进入实验的日龄等方面的差异无统计学意义。本实验方案及知情同意书经我院伦理委员会批准。
1.2诊断标准 肺动脉高压主要靠无创性技术诊断[2]: ①临床表现:当肺动脉压力 > 正常值 2 倍时将出现症状,如呼吸困难、晕厥等,为非特异性。②体征:可有颈静脉“α”波 ,P2 增强和亢进,当右心衰竭或右心室扩大时,可出现三尖瓣反流。③胸部 X线基本征象:肺动脉段突出,肺门动脉扩张,搏动增强;肺动脉外围分支纤细、稀疏及右心室增大。④多普勒超声心动图是最具诊断意义的影像学方法,常用公式:肺动脉压力(瓣膜反流法)=4×三尖瓣反流血流峰值速度2+ 右心房压力(约10 mmHg)。
1.3病例的入选条件 ①心脏彩超示肺动脉压力≥70 mmHg;②血气结果示 PO2<50 cmH2O, PCO2>50 cmH2O;③体重≥2500 g。如患儿存在严重的先天畸形包括先心病、膈疝等,或者头颅B超确诊为3级以上颅内出血的情况均不被入选实验。
1.4治疗方法 患儿入院后根据病情给予常规支持治疗,并给予气管插管呼吸机辅助通气。入院后立即行心脏彩超测定肺动脉压力,如肺动脉压力>70 mmHg且患儿呼吸机参数FiO2>60%,PIP>25 cmH2O,血气分析结果PO2<50 cmH2O,PCO2>50 cmH2O即给予NO吸入治疗,所有患儿均未使用血管活性药物。NO气源由上海诺芬生物技术有限公司提供, NO气体流量控制仪由杭州利华科技有限公司生产, NO监护仪由英国 Bedfont公司生产。在机械通气情况下,吸入NO的初始浓度为10 ppm,吸入1 h后行动脉血气分析,PaO2提高>20 cmHg,为完全有效;PaO2提高在10~20 cmHg之间时需要提高浓度,浓度为20 ppm时时间控制在1小时以内,如PaO2无明显改善,再调回10 ppm,持续24 h后逐渐减量;PaO2提高<10 cmHg,为无效[3]。根据有效程度即患儿经皮氧饱和度以及吸入氧浓度每4小时下调1~2 ppm,降至3 ppm可撤离NO,继续常规治疗。
1.5监测指标 动态观察吸入NO 0、 1、12、24小时肺动脉压力的变化以及患儿动脉血氧合情况,包括血气分析、平均气道压、吸入氧浓度、经皮氧饱和度,并根据公式计算氧合指数(OI=MAP × FiO2/ PaO2)。吸入NO后1 h、12 h、24 h NO后测定血高铁血红蛋白水平。治疗同时,持续无创检测经皮血氧饱和度、心率、动脉血压,动态检测血小板水平、凝血系统以及肝肾功能。统计患儿上机时间、氧暴露时间、住院时间以及并发症转归情况。
1.6统计学处理 所有资料采用SPSS13.0统计软件进行数据处理。对计量资料采用均数±标准差表示,两组间比较采用t检验;计数资料组间比较采用卡方检验或四格表资料的确切概率法。
2 结 果
2.1基本临床资料 两组患儿的胎龄、性别、出生体重、分娩方式、入院时间以及生后1分钟、5分钟评分均无明显差异。
2.2两组间各时间点及患儿转归的比较 两组患儿在常规治疗状态下的呼吸机参数差异无统计学意义;NO组在治疗后1 h、12 h和24 h的呼吸机参数、OI值(F=192.7,P<0.05)以及肺动脉压力(F=121.3,P<0.05)均明显低于对照组;NO组吸入NO1 h后该组患儿的氧合指数(F=41.7,P<0.05)、肺动脉压力(F=24.6,P<0.05)即与吸入前有统计学差异,而对照组(F=19.7,P<0.05)直到治疗24小时后才有统计学差异(表1)。统计结果显示NO组患儿的上机时间、氧暴露时间以及住院时间均低于对照组(表2);两组间死亡率、气胸发生率以及颅内出血的发生率差异均无统计学意义(表3)。
2.3安全性指标的检测 NO组所有患儿监测NO2值均<1%,除1例患儿于24 h监测高铁血红蛋白高于5%(发现后立即停用NO,改为常规机械通气)外,余患儿MetHb的值均<3%;NO的平均吸入时间为(33.3±5.8)h,最长吸入时间为46 h,总吸入剂量为(188.8±33.2)ppm·h。两组患儿在心率、体循环压力以及凝血系统方面均未见异常。

表1 两组患儿不同时间点呼吸机参数、OI值及肺动脉压力比较
注:0h与1h,1h与12h,12h与24h组内比较,aP<0.05;NO组与对照组比较,bP<0.05。
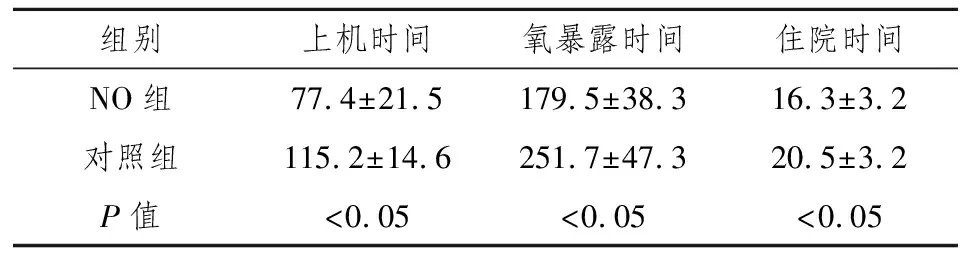
表2 两组存活患儿上机时间、氧暴露时间及住院时间的比较

表3 两组间并发症及结局的比较
3 讨 论
新生儿持续肺动脉高压(PPHN)是指生后肺血管阻力持续性增高,肺动脉压超过体循环动脉压,由胎儿型循环过渡至正常“成人”型循环发生障碍,而引起的心房及(或)动脉导管水平血液的右向左分流,临床上出现严重低氧血症等症状。本病多见于足月儿或过期产儿。PPHN在活产儿中发生率为0.1%~0.2%[4],病因众多而且复杂,治疗困难。严重PPHN患儿, OI>40时,其病死率可达80%。ECMO的应用使预示达到80%的死亡率下降为20%,但因技术复杂、价格昂贵,故国内目前尚未正式应用。NO吸入治疗PPHN为近几年来新发展的治疗方法,正常时NO由血管内皮细胞产生,为维持血管低阻力的主要因素,低氧时产生减少,持续NO吸入可选择性作用于肺内阻力血管,使平滑肌松弛,肺血管阻力降低,肺血流量增多,改善肺泡通气、血流比值。1992年美国Roberts等[5]和Kinsella等[6]首先报告用NO吸入治疗PPHN获得成功。此后有较多报告[7]。NO作为一种选择性的血管扩张剂,能有效降低肺动脉压而不影响体动脉压以及肺血管结构,目前已广泛应用于临床试验,然而不同的研究中心由于所用浓度、使用持续时间、停用的指征以及所发现的副作用的不同,使得人们对它的认识还缺乏定论,尤其是对早产儿的应用还缺乏临床经验。
我院新生儿科从2007年开始机械通气联合吸入低浓度NO治疗明确诊断为重度肺动脉高压的患儿,取得了一定的效果。我们的实验结果显示给持续肺动脉高压的患儿在机械通气的同时吸入低浓度的NO,能有效改善其氧合,迅速提高经皮测氧饱和度、PaO2,使得FiO2、MAP逐渐下调,并明显缩短机械通气的时间,减少高氧暴露的时间以及长期的机械通气对肺造成的容量压力损伤。本实验中,所有的患儿都从低浓度开始,根据病情逐渐调整吸入浓度,最高不超过20 ppm,完全有效的占61.3%,部分有效的占38.7%,但通过调整浓度氧合也还是得到了进一步的改善。因此,吸入NO的起始浓度最好从10 ppm开始,根据情况调整浓度,最高不超过20 ppm。
本实验结果显示低流量吸入NO后,所有患儿的氧合均能得到有效改善,包括原发病为胎粪吸入和呼吸窘迫综合症的患儿,但是我们还观察到对于单纯肺膨胀不全即诊断为呼吸窘迫综合症的患儿,NO的吸入能更早的改善氧合和降低肺动脉压力。胡肖伟等[8]报道,联合应用PS及吸入NO治疗胎粪吸入性肺炎比单用一种效果好,这可能与原发病的制病机理有关。有文献[9]报道,NO不仅能选择性的扩张肺血管,还能有效控制炎症,减轻肺水肿。
随着对NO认识的加深,人们也发现了它的一些副作用:促使血小板的聚集、降低其黏附性引起凝血障碍,生成的NO2如达到一定程度,会造成肺脏损伤引起并加重肺水肿,形成大量高铁血红蛋白而加重缺氧等[10]。本实验中有1例患儿12小时内OI改善明显,但随后氧饱和度下降,出现青紫,并且NO浓度增高后仍需较高的呼吸机参数才能维持;该患儿吸入NO 12小时检测的高铁血红蛋白水平小于5%,但24小时的结果却在10%左右,提示我们,病情的恶化有可能由升高的高铁血红蛋白所致,在这种情况下即使提高了NO浓度,OI也不会有明显的改善,反而进一步加重病情;有报道[11]显示血中高铁血红蛋白的水平主要与NO的累积吸入量(ppm·h)有关,也就是说低浓度吸入也会发生高铁血红蛋白血症,因此,治疗过程中应根据病情的变化严密检测高铁血红蛋白的浓度并详细记录NO吸入的时间,检测NO2的浓度,以寻找可能发生中毒症状的临界点,进一步提高治疗的安全性。
早产儿由于其肺脏的成熟度不够,极易发生氧中毒以及长时间的机械通气所造成的气压伤,从而继发早产儿视网膜病和支气管肺发育不良;NO的吸入能缩短呼吸机的使用时间,也就减少了这些并发症的发生[12];然而,也有文献[13]报道,NO吸入虽能提高早产儿的氧合,但不能提高其成活率,也不能有效降低BPD的发生率。总之,对于早产儿应用NO治疗肺动脉高压的疗效还存在很大争议,或许还需要大量的临床数据去明确其有效性和安全性。
综上所述,低流量、短疗程吸入NO能迅速改善PPHN患儿的氧合,短期效果好,毒副作用小,但对于NO的最佳浓度、持续时间、毒副作用、早产儿应用的安全性及有效性还需要多中心大样本的随机对照研究,而对能否降低神经系统发育异常及远期预后的影响尚无定论,还需要进一步的随访结果。
[1] Finer NN, Barrington KJ. Nitric oxide for respiratory failure in infants born at or near term[J]. Cochrane Database Syst Rev, 2006,4: CD000399.
[2] American Academy of Pediatrics. Committee on Fetus and Newborn. Use of inhaled nitric oxide[J]. Pediatrics, 2000, 106(2 Pt 1): 344-345.
[3] Ichiba H. Three-year follow up of term and near-term infants treated with inhaled nitric oxide[J]. Pediatr Int, 2003, 45(3): 290-293.
[4] Van Marter LJ. Persistant pulmonary hypertension of the newborn. In: Cloherty JP, Stark AR. Manual of neouatal care[M]. 4th ed. Philadelphia: Lippincott Raven, 1998:364-369.
[5] Roberts JD, Polaner DM, Lang P, et al. Inhaled nitric oxide in persistant pulmonary hypertension of the newborn[J]. Lancet, 1992, 340:818-819.
[6] Kinsella JP, Neish SR, Shaffer E,et al. Low-dose inhalational Nitric oxide in persistent pulmonary hypertension of the newborn[J]. Lancet, 1992, 340:819-820.
[7] Kinsella JP, Truog WE, Walsh WF, et al. Randomized multicenter trial of inhaled nitric oxide and high frequency oscillatory ventilation in sever persistent pulmonary hypertension of the newborn[J]. J Pediatr, 1997, 131:55-62.
[8] 胡肖伟,朱友荣,吕勇. 肺表面活性物质和吸入一氧化氮治疗家兔胎粪吸入性肺损伤[J]. 中华儿科杂志, 2003(41):761-765.
[9] Gupta A. Inhaled nitric oxide and gentle ventilation in the treatment of pulmonary hypertension of the newborn-a single-center, 5-year experience[J]. J Perinatol, 2002,22(6):435-441.
[10] Soll RF. Inhaled nitric oxide in the neonate[J]. J Perinatol, 2009, 29 (2): S63-67.
[11] Hoskote AU. Airway function in infants treated with inhaled nitric oxide for persistent pulmonary hypertension[J]. Pediatr Pulmonol, 2008, 43(3): 224-235.
[12] Kinsella, J.P. and S.H. Abman. Inhaled nitric oxide in the premature newborn[J]. J Pediatr, 2007,151(1): 10-15.
[13] Barrington KJ, Finer NN. Inhaled nitric oxide for respiratory failure in preterm infants[J]. Cochrane Database Syst Rev, 2006,1: CD000509.
