上海市2002—2005年宫颈癌病理与预后分析
2007-05-10王春芳郑莹邱永莉顾凯鲍萍萍向咏梅彭鹏吴春晓金凡
王春芳 郑 莹 邱永莉 顾 凯 鲍萍萍 向咏梅 彭 鹏 吴春晓 金 凡
摘要:[目的]探讨上海市宫颈癌诊断时病理情况与预后的关系。
[方法]用描述性分析和多元回归分析法对2002—2005年上海市所有发生的1 865例宫颈癌的临床病理和预后进行分析。
[结果]1 865例宫颈癌中,以鳞形细胞癌为主,占58.61%。2002—2005年宫颈癌的平均病死率为18.55%。分期增加,宫颈癌的病死率也增加,分化程度越差病死率越高。原位癌、1期和分化程度高的患者卡氏评分均数较高。
[结论]宫颈癌的分期与预后的关系密切。因此,应加强对宫颈癌的早期发现,提高患者生活质量,改善预后。关键词:宫颈癌;病理分类;预后;卡氏评分
中图分类号: R 737.33文献标识码:A
宫颈癌是女性常见的恶性肿瘤。近年来,宫颈癌的发病率有上升趋势,且年龄年轻化。本文主要描述上海市2002—2005年子宫颈癌的发病情况以及宫颈癌病理和预后的关系,为防治研究提供依据。お
1資料与方法
1.1资料来源
病例来源于上海市登记处收集的覆盖全市19个区县2002—2005年新确诊的宫颈癌,共1 865例。上海市所有二、三级医疗机构对其确诊的宫颈癌(包括原位癌)填报统一的报告卡。报告卡包括患者的姓名、性别、出生年月、户口地址、肿瘤部位、诊断日期、病理分期、组织学类型、分化等级、死亡日期等。由社区卫生服务中心的肿瘤随访人员上门核实、剔重、跟踪,并进行随访转归评分。本次调查的1 865例宫颈癌均随访至2006年3月31日。由专业人员进行编码和录入肿瘤管理信息系统。人口资料来自上海市公安局发布的2002—2005年人口数和人口构成,用世界标准化人口构成计算世界标化死亡率。
1.2标准
疾病编码采用国际疾病分类ICD-10进行分类;肿瘤部位、形态学、组织分化编码依据国际疾病分类肿瘤学分册第二版( ICD-O-2),并根据Illustrated Guide to the TNM Classification of M alignant Tumors和Federation International of Gynecology and Obstetrics进行病理分期和临床分期转换[1]。
1.3方法
采用SPSS 11.0进行多因素Logistic多元回归分析。お
2结果
2.1病理情况
1 865例宫颈癌中,组织形态学为鳞形细胞癌的有1 093例(58.61%),腺癌301例(16.14%),肉瘤11例(0.59%),其他4例(0.21%),未分型456例(24.45%)。组织分化好的有102例(5.47%),中度分化有151例(8.10%),分化差的有154例(8.26%),未分化2例(0.11%),其他1 456例(78.07%)分化不明确。对TNM的分期分类结果显示,0期(即原位癌)为218例(11.69%),Ⅰ期为524例(28.10%),Ⅱ期为241例(12.92%),Ⅲ~Ⅳ期110例(5.90%),分期不明确的占41.39%,见表1。
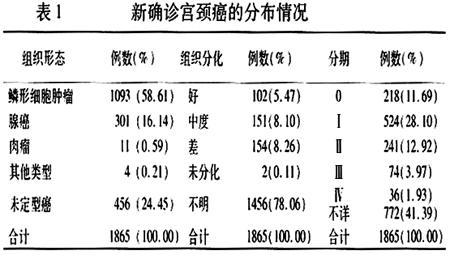
2.2病理与预后
2.2.1病死率2002—2005年确诊的1 865例宫颈癌患者死亡346例,平均死亡率为1.74/10万,平均病死率为18.55%。 组织形态学为腺癌的宫颈癌的病死率较其他组织形态者为高,达17.94%;其次为鳞形细胞癌,病死率为12.08%;宫颈原位癌的病死率最低,为0.92%;病理分期为Ⅳ期宫颈癌的病死率最高,达66.67%,表现为期别越晚病死率越高。不同组织学分化程度的宫颈癌病死率表现为,分化程度越差病死率越高,组织分化程度差的病死率为16.23%(表2)。
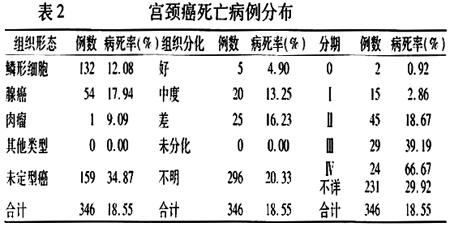
为进一步分析不同发病年份、发病年龄、分期、组织形态和组织分化程度对病死率的作用,排除混杂因素的影响,采用logistic多元回归建立影响宫颈癌转归的多变量模型。在引入水平为0.05,剔除水平为0.10的水平上,筛选出组织形态和分期是影响宫颈癌病死率的主要因素。组织形态为未定型癌与鳞形细胞癌相比,OR值为2.87,Ⅱ~Ⅳ期宫颈癌分别与0期原位癌相比,OR值分别为29.48、60.14和173.43,P值均<0.001。0期原位癌与Ⅰ期的OR值无统计学差别。お
2.2.2卡氏评分又称体能评分,主要用于评价患者的身体素质和活动能力,亦可作为患者的预后指标进行分析。卡氏评分0分为死亡,100分为完全健康,宫颈癌卡氏评分的均数为80分,其中原位癌和Ⅰ期病例的卡氏评分均数为90分。
对宫颈癌的不同组织形态、组织分化和分期的卡氏评分进行多元线性回归分析。以年龄、组织形态、组织分化和分期水平为自变量(x),卡氏评分作为因变量(Y),自变量筛选采用逐步法。其中对不同组织形态、组织分化和分期水平分别设置哑变量,分别以鳞癌、原位癌和分化好为哑变量。年龄、组织形态和分期对卡氏评分有显著影响。卡氏评分和年龄呈正相关,鳞形细胞癌的卡氏评分比未定型宫颈癌低。Ⅰ~Ⅳ期的卡氏评分比原位癌低。
3讨论
上世纪70年代,宫颈癌是上海女性最常见的恶性肿瘤。近年来,宫颈癌的发病率虽处较低水平,并且仍呈现下降趋势,但是其下降趋势趋缓,低年龄组人群的发病率明显上升[1~3]。分析宫颈癌人群登记资料的病理与患者预后的关系,从另一个侧面反映宫颈癌的现状、防治成果以及将来的防治策略。
根据国内外文献报道,宫颈腺癌与宫颈鳞癌之比为1∶15.4,腺癌一般占宫颈癌的5%~8%[4] 。 但是,近年来,宫颈鳞癌的发病率有所下降,而腺癌的发病率有所上升,尤其是小年龄组的腺癌发病率上升明显[4,5]。本研究资料显示,宫颈腺癌的比例为16.14%,明显高于国内文献报道,这可能由于人群登记资料和医院临床得到的资料来源不同所致,如果将另外24.45%的未分型进一步进行明确分型的话,宫颈腺癌的比例可能进一步上升。表明人群中宫颈腺癌的比例已有所上升,与国外的文献报道子宫颈癌腺癌为10%~15%基本接近[6]。
1 865例宫颈癌中原位癌218例,占11.69%,早中期(Ⅰ~Ⅱ期)病例765例,占41.02%,晚期(Ⅲ~Ⅳ期)病例110例,占5.9%。说明目前上海市宫颈癌早期癌症的比例较高。但是,仍有41.39%的病例的病理分期不详,需要进一步病理分期,78.07%的病例组织分化不明。因此,基于人群的肿瘤报告的病理质量还有待提高,尤其是以往强调不够的病理组织分化等级的报告质量。
宫颈癌诊断时的病理分期是影响宫颈癌预后的一个主要因素[7]。本研究显示,病理分期为影响宫颈癌病死率的主要因素,0期原位癌与Ⅰ期没有显著性差别,并且对生活质量有显著影响。病理分期与发病年龄成正相关,期别越早,发病年龄越小。本市2002—2005年诊断的36例Ⅳ期病例,平均年龄超过65岁,病死率达66.67%,预后极差。
从宫颈癌前期低度病变发展成为宫颈癌,一般需要5~10年的时间。宫颈癌前期病变的治愈率较高,而且,近年对宫颈癌的预防研究也取得很大的进展,确定人类乳头瘤病毒(HPV)感染是发生宫颈癌的必要条件[8],其归因危险度百分比超过90%,巴氏试验(PaP)试验的方法学有了新的突破,以及HPV预防性疫苗的研制成功都为预防和控制宫颈癌成为可能[9,10] 。因此,我们必须加强对女性宫颈癌的筛查工作和相关知识的宣传工作,并且从传统筛查年龄35岁提前到30岁左右,还要重视已经退休的老年妇女的筛查教育工作,提高宫颈癌的早期发现率,提高患者生活质量,改善预后。お
4参考文献
[1]Fattaneh A ,Tavassoli , Peter Devilee. WHO classification of tumours. pathology & genetics tumour of the breast and female genital organs[M].IAR Cpress,Lyon, 2003, 261.
[2]Fan Jin, Susan S Devesa.Yong-Bing Xiang,et al .Temporal patterns in cervical cancer incidence and survival in urban Shanghai[J]. Cancer Strategy.1999,1:210-212.
[3]徐望红, 项永兵, 金凡,等.上海市区女性生殖系统恶性肿瘤发病趋势分析[J]. 肿瘤,2003,23(4):268-271.
[4]刘复生,刘彤华. 肿瘤病理学[M].北京医科大学,中国协和医科大学联合出版社,1997.1439-1450.
[5]askia Bulk 1, Otto Visser 2, Lawrence Rozendaal ,et al . Cervical cancer in the Netherlands 1989-1998: Decrease of squamous cell carcinoma in older women, increase of adenocarcinoma in younger women[J].International Journal of Cancer.2004, 113( 6): 1005 - 1009.
[6]Andersson S, Hellstrom AC, Angstrom T, Stendahl U ,et al . The clinicopathologic significance of laminin-5 gamma2 chain expression in cervical squamous carcinoma and adenocarcinoma[J]. Int J Gynecol Cancer. 2005 ,15(6):1065-72.
[7]http://www.nlm.nih.gov/medlineplus/ency/article/000893.htm.2006.5.
[8]N Munoz, FX Bosch, S de Sanjose, R Herrero, et al . Epidemiologic Classification of Human Papillomavirus Types Associated with Cervical Cancer[J]. New England Journal of Medicine.2003,348(6):518-527.
[9]Mc Dougall JK. Immortalization and transformation of human cells by human papillomavirus[J]. Curr Top Microbiol Immunol.1994;186:101-19.
[10]乔友林, 章文华, Belinson J, 等.子宮颈癌筛查方法的横断面比较研究[J].中国医学科学院学报,2002,24(1)50-53.
