中国医疗卫生人员超重/肥胖危险因素研究
2025-01-06郭馨月巩少青侯晓辉孙桐文建强王志耀何景阳孙雪竹王素芳田向阳冯雪
【摘要】 背景 医疗卫生人员在预防和控制COVID-19大流行方面发挥了关键作用。高感染风险和密集的工作不仅导致医疗卫生人员职业倦怠,并且严重影响了他们的心理健康和生活方式,大量国外研究表明,新型冠状病毒感染疫情导致医疗卫生人员出现膳食不合理、运动减少、睡眠障碍等情况,增加了超重和肥胖的风险。截至目前,有关新型冠状病毒感染疫情对中国医疗卫生人员体重及生活方式变化影响的研究较少,影响体重变化的主要生活方式因素尚不清楚。目的 通过构建贝叶斯网络模型,分析新型冠状病毒感染疫情对中国医疗卫生人员超重/肥胖的影响及其危险因素,为重大传染病疫情期间预防和控制超重/肥胖提供科学依据。方法 于2022年8月,随机抽取5个省/自治区/直辖市的100家医疗卫生机构中的医疗卫生人员,采用课题组自行编写的调查问卷[Cronbach's α=0.820,公因子累积方差贡献率(AVCR)=63.55%],调查对象通过扫描“问卷星”平台生成的电子问卷二维码,填写并提交问卷。使用SPSS 25.0软件进行描述性统计分析,使用R 4.3.0软件的“bnlearn”包构建贝叶斯网络模型,并使用Netica 6.09软件进行贝叶斯网络模型概率预测。结果 本研究共调查医疗卫生人员20 261名,其中女性占67.57%
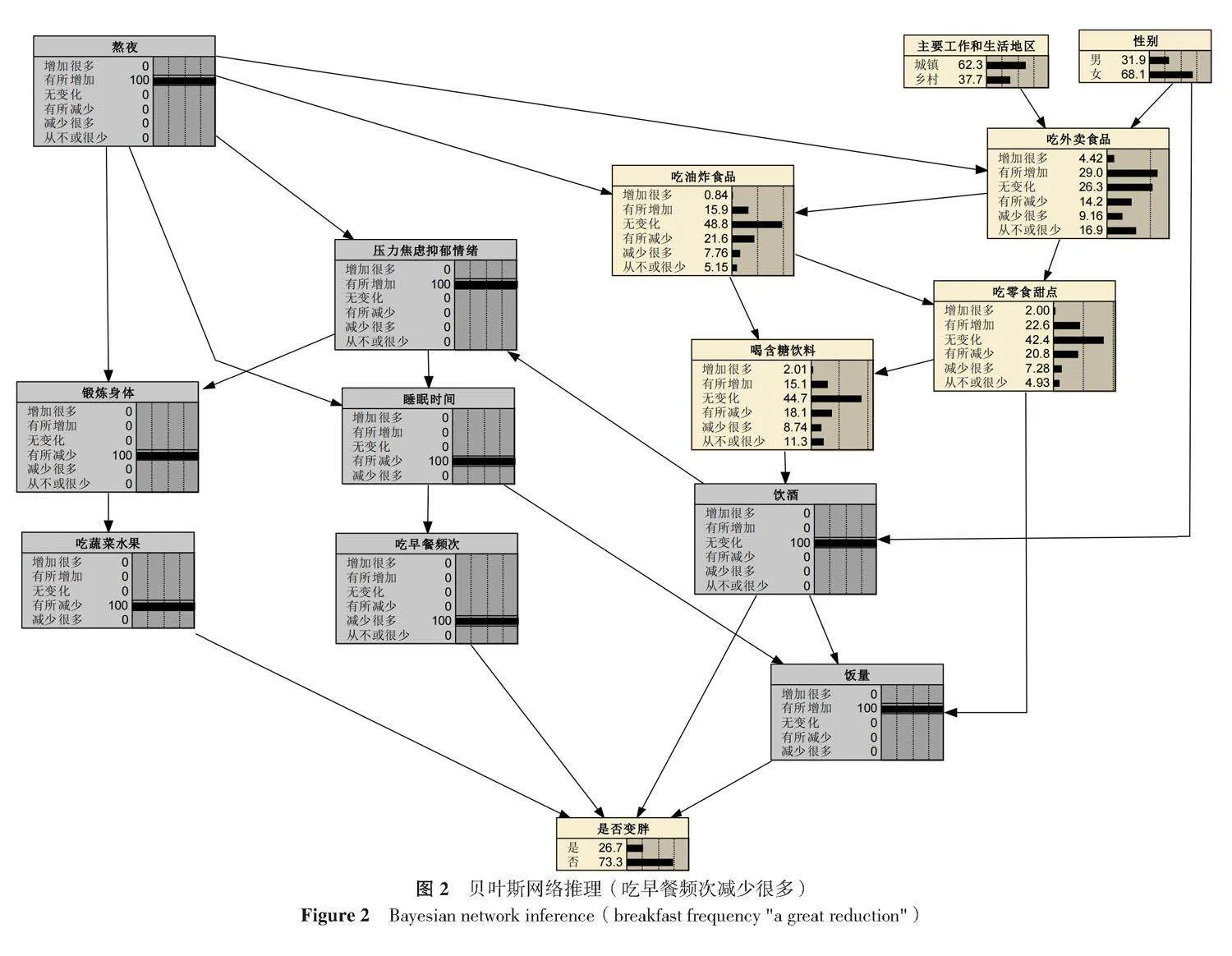
(13 690/20 261);平均年龄(40.2±9.2)岁;文化程度为大专或本科的占73.28%(14 848/20 261)。2019、2022年超重/肥胖率分别为43.06%(8 726/20 261)和45.71%(9 262/20 261)。2019—2022年,12.64%(1 458/11 535)的调查对象BMI由消瘦/正常变为超重/肥胖。贝叶斯网络模型共纳入15个节点,其中,吃蔬菜水果、吃早餐频次、饮酒、饭量为调查对象BMI由消瘦/正常变为超重/肥胖的父节点,当吃蔬菜水果“有所减少”、吃早餐频次“无变化”、饮酒“无变化”且饭量“增加很多”时,BMI由消瘦/正常变为超重/肥胖的风险最高,为75.00%。当吃蔬菜水果为“增加很多”、吃早餐频次为“有所增加”、饮酒为“从不或很少”且饭量为“有所减少”时,BMI由消瘦/正常变为超重/肥胖的风险最低,为2.04%。贝叶斯网络概率预测模型发现,当调查对象熬夜及持续性压力/焦虑/抑郁情绪“有所增加”、睡眠时间及吃蔬菜水果“有所减少”、吃早餐频次“减少很多”、饮酒“无变化”且饭量“有所增加”时,BMI由消瘦/正常变为超重/肥胖的风险为26.70%,如果该研究对象吃早餐频次“增加很多”时,则BMI由消瘦/正常变为超重/肥胖的发生风险降低为14.30%。结论 吃蔬菜水果、吃早餐频次、饮酒以及饭量是医疗卫生人员超重/肥胖的直接预测因素,新冠疫情等重大传染病疫情期间,在确保医疗卫生机构正常运转的前提下,实行合理的轮休制度,提供心理支持和生活方式行为干预服务,有利于医疗卫生人员肥胖防控。
【关键词】 超重;肥胖;医疗卫生人员;生活方式;贝叶斯网络
【中图分类号】 R 194.3 【文献标识码】 A DOI:10.12114/j.issn.1007-9572.2023.0582
Predictors for Overweight/Obesity of Chinese Healthcare Workers
GUO Xinyue1,GONG Shaoqing2,HOU Xiaohui3,SUN Tong4,WEN Jianqiang5,WANG Zhiyao6,HE Jingyang7,SUN Xuezhu8,9,WANG Sufang1,TIAN Xiangyang1,3*,FENG Xue8,9*
1.Department of Nutrition and Food Hygiene,School of Public Health,Anhui Medical University,Hefei 230031,China
2.Luohe Medical College,Luohe 462002,China
3.Chinese Center for Health Education,Beijing 100011,China
4.Shandong Center for Disease Control and Prevention,Jinan 250013,China
5.Gansu Province Traditional Chinese Medicine Development Center,Lanzhou 741020,China
6.Xinjiang Uygur Autonomous Region Health Promotion and Education Center,Urumqi 830000,China
7.Health Education Institute of Henan Center for Disease Control,Zhengzhou 450003,China
8.Cardiac Rehabilitation Center,Fuwai Hospital,Chinese Academy of Medical Sciences,Beijing 100037,China
9.Center for Healthy Lifestyle Medicine,National Cardiovascular Center,Beijing 100037,China
*Corresponding authors:TIAN Xiangyang,Chief physician;E-mail:healthtian@163.com
FENG Xue,Associate chief physician;E-mail:29611290@qq.com
GUO Xinyue and GONG Shaoqing are co-first authors
【Abstract】 Background Healthcare workers have played a crucial role in preventing and controlling the COVID-19 pandemic. However,the heightened risk of infection and intense work schedules have not only induced occupational burnout among them but also significantly impacted their mental health and lifestyles. A large number of foreign studies have shown that the COVID-19 pandemic has led to unreasonable diet,reduced exercise,irregular work and rest,and decreased sleep quality among HCWs,increasing the risk of overweight and obesity. Despite this,research on weight and lifestyle changes among Chinese healthcare workers during the pandemic is limited,and the key lifestyle factors contributing to these weight changes remain unclear. Objective To analyze the predictors of overweight and obesity in Chinese healthcare workers by constructing a Bayesian network model,and to provide a scientific basis for the prevention and control of overweight and obesity. Methods In August 2022,Chinese healthcare workers in 100 medical institutions from five provinces/autonomous regions/municipalities were randomly sampled,and the questionnaire(Cronbach's α=0.820,AVCR=63.55%) was prepared by the researchers to collect data. All respondents were required to scan QR code generated by the \"Wenjuanxing\" to answer the e-questionnaire and submit. The \"bnlearn\" package of R 4.3.0 software was used to construct a Bayesian network model,and Netica 6.09 software was used for Bayesian network risk prediction. Results The study surveyed a total of 20 261 healthcare workers,of whom females accounted for 67.57%(13 690/20 261);The average age was (40.2±9.2) years old;73.28%(14 848/20 261) had a college or undergraduate education level. In 2019 and 2022,the overweight/obesity rates were 43.06%(8 726/20 261) and 45.71%(9 262/20 261),respectively. From 2019 to 2022,12.64%(1 458/11 535) of survey respondents' BMI changed from underweight/normal to overweight/obese. The Bayesian network model included a total of 15 nodes,and the amount of consumption of vegetables and fruits,breakfast frequency,alcohol drinking,and appetite were the parent nodes of BMI changing from underweight/normal to overweight/obesity,and when there were \"a reduction\" in the consumption of vegetables and fruits,\"no change\" in frequency of eating breakfast,alcohol drinking consumption \"no change\",and \"a great increase\" in the appetite the risk of BMI changing from underweight/normal to overweight/obese was the highest(75.00%). And when there were \"a great increase\" in consumption of vegetables and fruits,\"an increase\" in the frequency of eating breakfast,\"never or rarely\" in alcohol drinking and \"a reduction\" in appetite,the risk of becoming overweight/obese was the lowest(2.04%). Conclusion Consumption of vegetables and fruits,eating breakfast frequently,drinking alcohol and appetite are the direct predictors of overweight/obesity of Chinese healthcare workers. During the epidemic of major infectious diseases such as the COVID-19,on the premise of ensuring the normal operation of medical and health institutions,a reasonable rotation system is implemented to provide psychological support and lifestyle behavior intervention services,which is conducive to the prevention and control of obesity of healthcare workers.
【Key words】 Overweight;Obesity;Healthcare worker;Lifestyle;Bayesian network
肥胖是一种常见的营养代谢性疾病,受遗传、环境和生活习惯等多种因素影响[1]。研究表明,肥胖会增加高血压、糖尿病、冠心病、卒中、特定癌症、骨质疏松等多种慢性病的患病风险[2-8],影响日常活动和生活质量,甚至会导致精神和情绪紊乱[9],损害工作能力[10],增大因病缺勤率和加班率[11-13],还有可能增加职业伤害。
医疗卫生人员在新型冠状病毒感染疫情(简称新冠疫情)防控中发挥关键作用[14],高感染风险[15]、长时间隔离和高强度工作不仅有可能造成过劳,也会对他们的心理[16]、作息[17-18]、身体活动、膳食等生活方式行为产生显著影响[19]。ZHANG等[20]调查显示,在支援湖北的部分医务人员中,大部分存在饮食不均衡的情况,26.2%的医务人员体重增加。GOMES等[21]调查发现,新冠疫情期间有60.0%的巴西医务人员身体活动减少,39.9%酒精摄入量增加,32.9%体重增加。OLIVER等[22]调查表明,新冠疫情期间,美国有70%的卫生保健工作者零食消费增加,60%增加了快餐/外卖食品消费,50%饮酒增加。
截至目前,有关新冠疫情对中国医疗卫生人员体重及生活方式变化方面影响的研究较少,影响体重变化的主要生活方式因素尚不清楚。为此,课题组于2022年8月对2019—2022年中国医疗卫生人员体重与生活方式变化情况进行了线上调查,应用贝叶斯网络对可能导致体重增加的生活方式因素进行风险概率分析,探讨新冠疫情等重大传染病疫情对医疗卫生人员体重和相关生活方式变化的影响,为开展相关干预、保护和促进医疗卫生人员健康提供科学依据。
1 对象与方法
1.1 研究对象
本研究采用多阶段整群随机抽样方法,从32个省/自治区/直辖市中随机抽取北京市、山东省、河南省、甘肃省和新疆维吾尔自治区作为调查地区。考虑到医疗卫生机构的省际差异和省内同质性,根据便利抽样原则,兼顾城乡分布、机构性质(医院、疾病预防控制中心、社区卫生服务中心)和规模,从5个抽中的省级行政区中各抽取20家医疗卫生机构(医院、疾病预防控制中心、社区卫生服务中心)。将被抽中的医疗卫生机构中所有符合纳入标准的医疗卫生人员作为调查对象。
纳入标准:(1)年龄≥24岁;(2)2019—2022年在本机构工作;(3)拥有并使用装有微信应用程序的智能手机;(4)知情同意并自愿参加调查。排除标准:(1)不愿意参与本次调查;(2)由其他原因(如药物不良反应、内分泌疾病等)导致身体异常的医疗卫生
人员。
1.2 方法
1.2.1 调查方法:本研究对回顾性调查,使用结构化自填式电子问卷,收集调查对象2019年和2022年身高和体重以及2019—2022年生活方式行为变化方面的数据。
1.2.2 调查工具:本调查问卷由研究人员自行编制。问卷内容包括知情同意、问卷填写指南、社会人口学特征、2019年和2022年的身高(m)和体重(kg)(根据每年的体检记录获得)、2019—2022年的生活方式行为(饮食习惯、体力活动、睡眠质量、吸烟、饮酒、压力/焦虑/抑郁情绪)变化情况等。
社会人口学特征包括性别、年龄、文化程度、工作和生活地点。
饮食习惯包括食用外卖食品(一般被认为是超加工食品)、蔬菜和水果、油炸食品、零食或甜点、含糖饮料以及早餐频率。
睡眠质量包括熬夜[23-24]、睡眠时长等。
BMIlt;18.5 kg/m2定义为消瘦,18.5 kg/m2≤BMIlt;24.0 kg/m2为正常,24.0 kg/m2≤BMIlt; 28.0 kg/m2为超重,BMI≥28.0 kg/m2为肥胖[25]。
持续性压力情绪:“在过去的3年里,你是否经常经历太多的精神或情绪压力,让你生气、发怒、不安、沮丧、担心,或者至少6个月无法入睡?”;持续性焦虑情绪:“在过去的3年里,你是否反复经历过紧张、不安或即将到来的危险、恐慌,心率增加、出汗、呼吸加速、颤抖至少6个月?”;抑郁情绪:“在过去的3年里,你是否经历了持续的悲伤,流泪,空虚或绝望,在大多数或所有正常活动失去兴趣或快乐,如性、爱好或运动,愤怒爆发,易怒或沮丧至少6个月?”。
问卷中的每个问题均按照5级Likert量表[26]设置选项,分别为“增加很多”“有所增加”“无变化”“有所减少”“减少很多”,并单独设立“从不或很少”选项。
探索性因子分析显示问卷的信效度良好,Cronbach's α系数为0.820,公因子累积方差贡献率(accumulated variance contribution rate,AVCR)为63.55%。
1.2.3 数据收集:采用问卷星网络调查系统®(在线问卷调查平台)[27]生成电子问卷二维码。由各省调查员联系被抽取医疗卫生机构的联络员,向本机构内所有符合纳入标准的医疗卫生人员发送二维码,调查对象通过微信扫描/长按填写电子问卷,完成后提交到“问卷星®”后台。为确保单个调查对象的唯一性,每个微信号被设置为仅可填写1次。
为保证所填写信息的真实性和有效性,在电子问卷起始处说明本次调查采用匿名方式进行,且受访者提供的所有信息将被严格保密。本研究共发放问卷25 000份,回收问卷24 344份,回收率为97.38%。对每份提交的问卷进行审核,条目不完整、缺失、填写不正确、有明显逻辑错误的问卷为无效问卷(1 402份,5.76%)。由于构建贝叶斯网络时存在缺失值,为保证统计分析结果的准确性,将年龄、身高、体重存在缺失的问卷剔除
(2 681份,11.54%),最终进入分析的样本为20 261份。
1.3 伦理学事项
本研究遵守科研伦理学准则,在电子问卷的卷首语中明确说明本次调查的目的,并声明进行隐私保护,调查对象对于本次调查可以直接拒绝,可以不回答任何不愿意回答的问题,并可以随时终止。本研究得到中国医学科学院阜外医院伦理委员会的批准(2021-1559)。
1.4 统计学方法
采用SPSS 24.0软件对数据进行统计分析。其中计量资料采用(x-±s)表示;计数资料采用相对数表示,组间比较采用χ2检验或趋势χ2检验。采用贝叶斯网络构建BMI由消瘦/正常(2019年)变为超重/肥胖(2022年)的条件概率预测模型,以Plt;0.05为差异有统计学意义。
本研究首先采用单因素分析方法初步探索中国医疗卫生人员由消瘦/正常变为超重/肥胖的影响因素,保留Plt;0.1的变量,纳入贝叶斯网络模型分析。应用R 4.3.0软件中的“bnlearn”包[28]进行贝叶斯网络构建。首先对数据进行因子化,通过比较搜索评分算法中的禁忌搜索算法(tabu search)与爬山算法(hill-climbing algorithm,hc)的贝叶斯信息量(BIC)得分,禁忌搜索算法(-328 046.9)BIC得分小于爬山算法
(-326 889.2),因此采用禁忌搜索算法进行结构学习,调用bn.fit函数进行参数学习(mle极大似然估计法),并使用Netica 6.09软件[29]进行贝叶斯网络推理。
2 结果
2.1 调查对象一般人口学特征
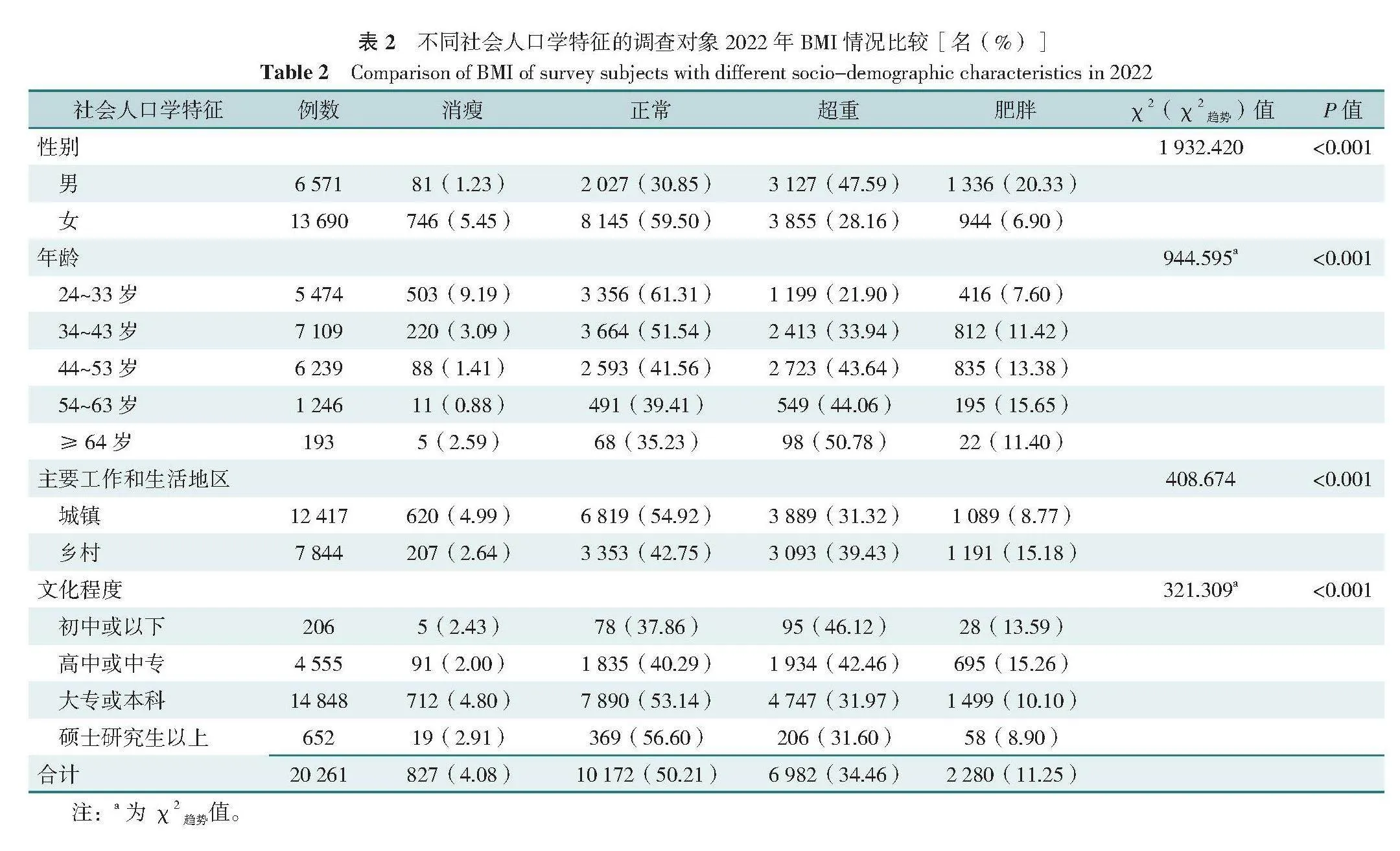
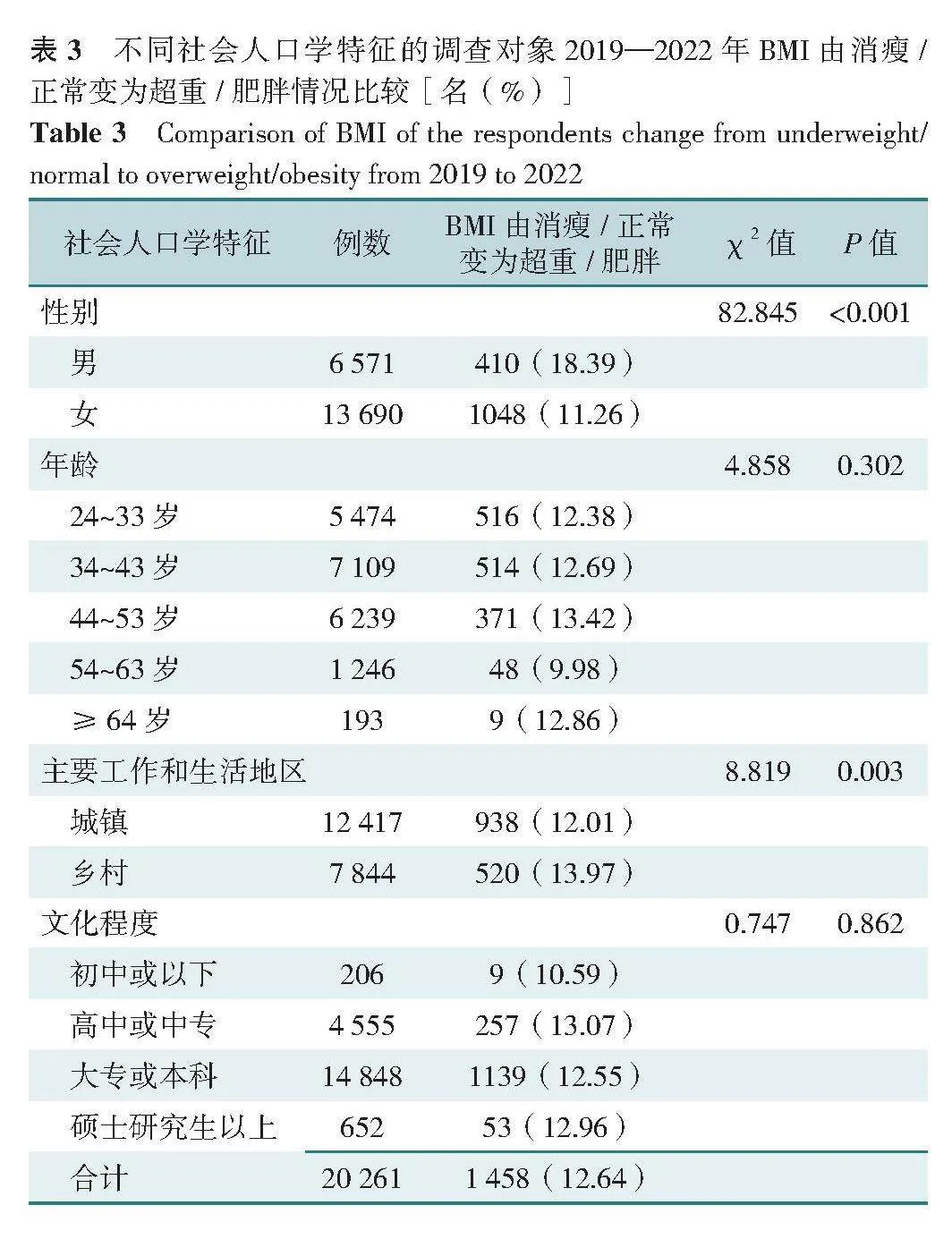
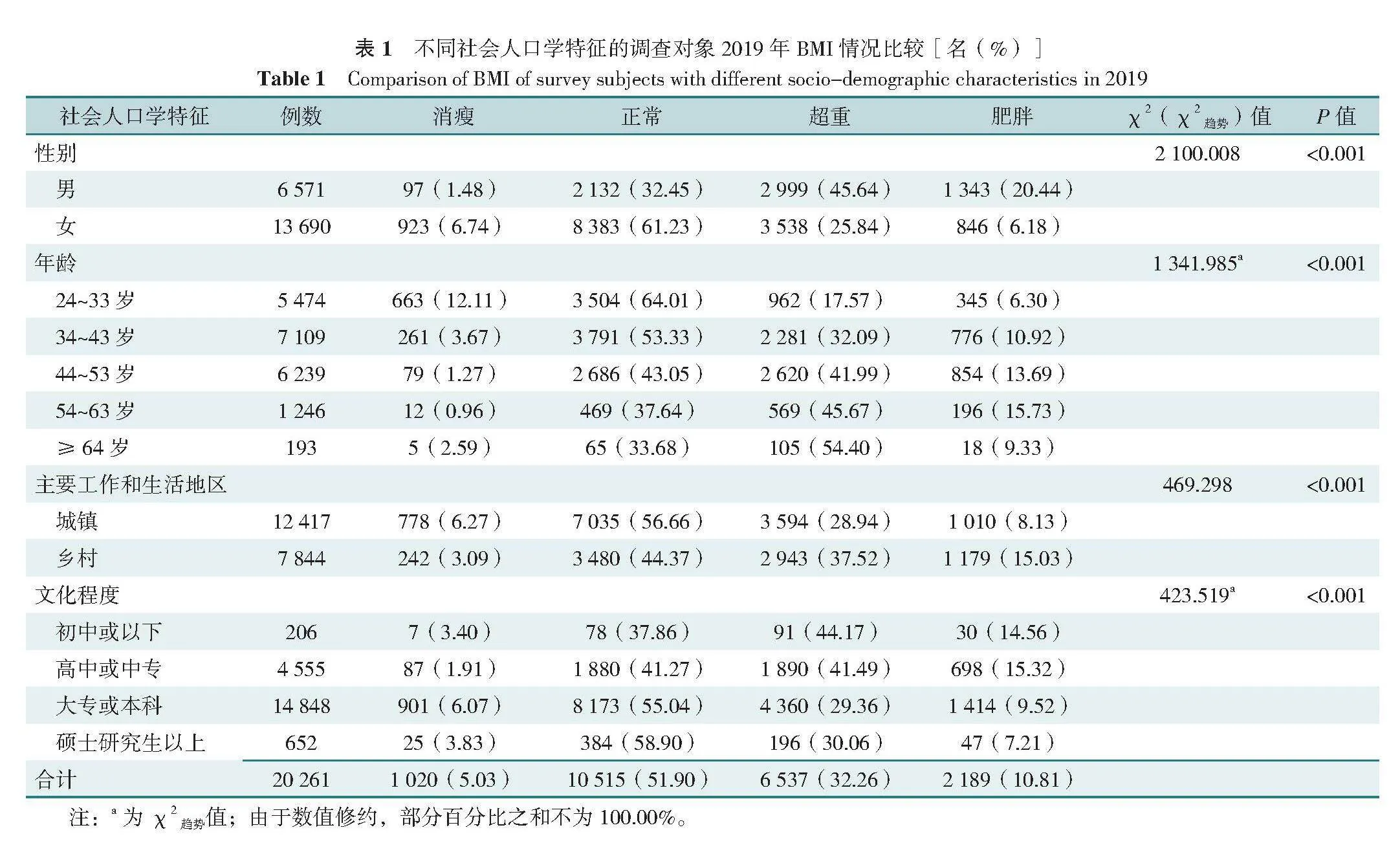
20 261名调查对象中,男6 571名(32.43%),女13 690名(67.57%);年龄24~80岁,平均年龄(40.2±9.2)岁,其中大部分处于34~43、44~53岁年龄段,占65.88%(13 348/20 261);文化程度为大专或本科的占比最多(73.28%,14 848/20 261);工作和生活在城镇的占61.29%(12 417/20 261),具体见表1。
2.2 2019—2022年调查对象BMI由消瘦/正常变为超重/肥胖情况
2019年和2022年超重/肥胖率分别为43.06%(8 726/20 261)和45.71%(9 262/20 261),其中男性2019年和2022年的超重/肥胖率分别为66.08%(4 342/6 571)和67.92%(4 463/6 571),均高于女性2019年[32.02%(4 384/13 690)]和2022年的超重/肥胖率[35.06%(4 799/13 690)],差异有统计学意义(Plt;0.05)。2019年和2022年超重/肥胖率分别随年龄增加而升高(Plt;0.001),2022年超重/肥胖率分别随文化程度的提高而下降(Plt;0.001)。2019—2022年,12.64%(1 458/11 535)的医疗卫生人员由消瘦/正常变为超重/肥胖。不同性别、主要工作和生活地区者由消瘦/正常变为超重/肥胖情况比较,差异均有统计学意义(Plt;0.05),见表1~3。
2.3 2019—2022年调查对象生活方式行为改变及BMI由消瘦/正常变为超重/肥胖情况
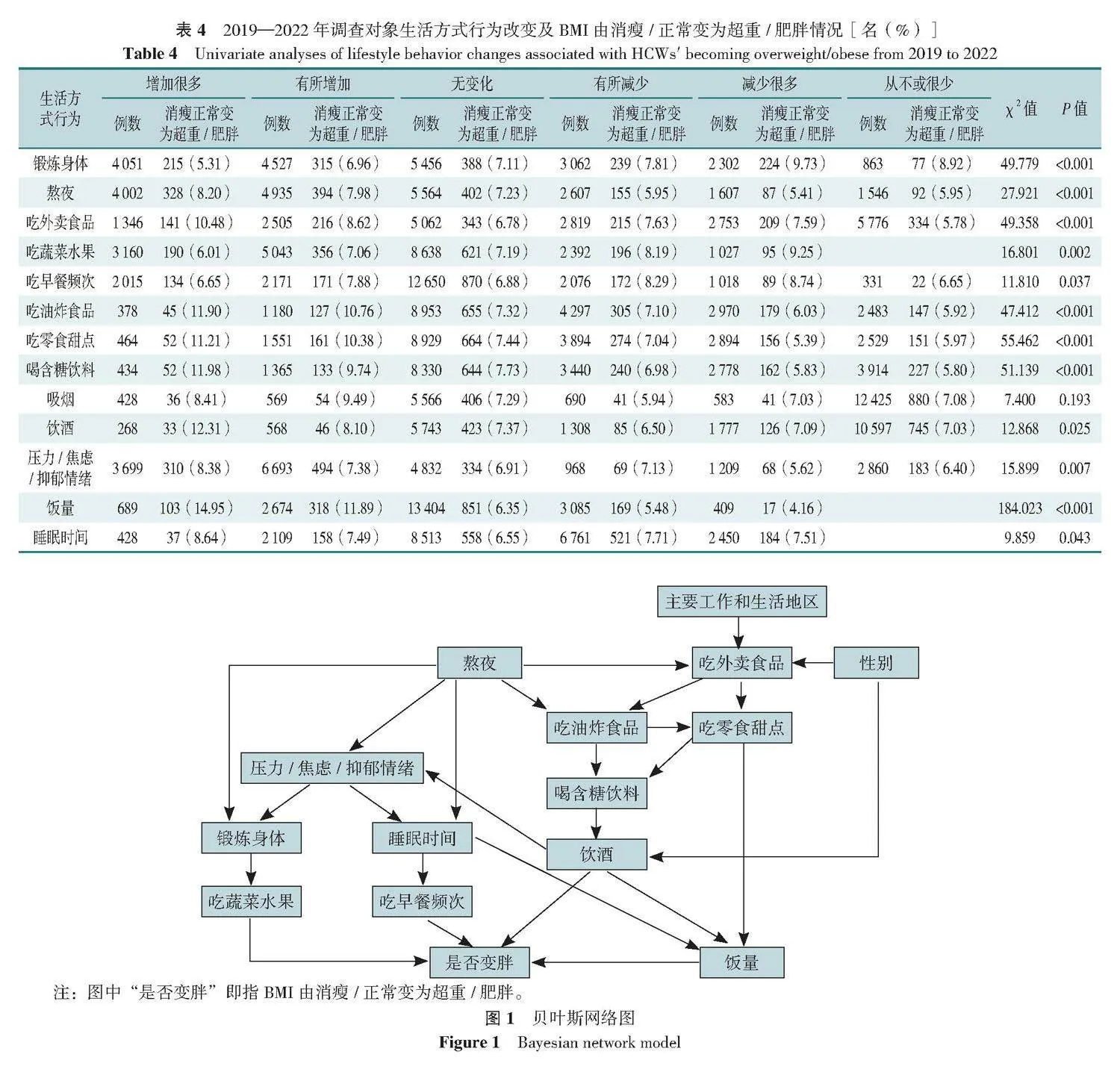
锻炼身体、熬夜、吃外卖食品、吃蔬菜水果、吃早餐频次、吃油炸食品、吃零食甜点、喝含糖饮料、饮酒、压力/焦虑/抑郁情绪、饭量、睡眠时间不同变化情况之间由消瘦/正常变为超重/肥胖情况比较,差异均有统计学意义(Plt;0.05)。锻炼身体(5.31%)、吃蔬菜水果(6.01%)“增加很多”者,由消瘦/正常变为超重/肥胖的比例最低;熬夜(8.20%)、吃外卖食品(10.48%)、吃油炸食品(11.90%)、吃零食甜点(11.21%)、喝含糖饮料(11.98%)、饮酒(12.31%)、压力/焦虑/抑郁情绪(8.38%)、饭量(14.95%)、睡眠时间(8.64%)“增加很多”者,BMI由消瘦/正常变为超重/肥胖的比例最高,差异有统计学意义(Plt;0.05),见表4。
2.4 贝叶斯网络模型分析
贝叶斯网络模型共纳入15个节点,分别为性别、主要工作和生活地区、锻炼身体、熬夜、吃外卖食品、吃蔬菜水果、吃早餐频次、吃油炸食品、吃零食甜点、喝含糖饮料、饮酒、压力/焦虑/抑郁情绪、饭量、睡眠时间、BMI由消瘦/正常变为超重/肥胖。
网络构建发现,吃蔬菜水果、吃早餐频次、饮酒、饭量为BMI由消瘦/正常变为超重/肥胖的父节点,当吃蔬菜水果“有所减少”、吃早餐频次“无变化”、饮酒“无变化”且饭量“增加很多”时,BMI由消瘦/正常变为超重/肥胖的风险最高,为75.00%;当吃蔬菜水果为“增加很多”、吃早餐频次为“有所增加”、饮酒为“从不或很少”且饭量为“有所减少”时,BMI由消瘦/正常变为超重/肥胖的风险最低,为2.04%。锻炼身体是吃蔬菜水果的唯一父节点,当锻炼身体“增加很多”时,吃蔬菜水果“增加很多”的概率最高,为50.70%;睡眠时间是吃早餐频次的唯一父节点,当睡眠时间“增加很多”时,吃早餐频次“增加很多”的概率最高,为57.40%;性别和喝含糖饮料是饮酒的父节点,当性别为“男”、喝含糖饮料“增加很多”时,饮酒“增加很多”的概率最高为2.48%;睡眠时间、饮酒和吃零食甜点是饭量的父节点,当睡眠时间“减少很多”、饮酒“增加很多”且吃零食甜点“减少很多”时,饭量“增加很多”的概率最高,为23.10%;熬夜同时是锻炼身体、睡眠时间、压力/焦虑/抑郁情绪、吃外卖食品、吃油炸食品的父节点,当熬夜“增加很多”时,锻炼身体“减少很多”的概率最高,为26.40%;睡眠时间“减少很多”的概率最高,为42.50%;压力/焦虑/抑郁情绪“增加很多”的概率最高,为51.00%;吃外卖食品、油炸食品“增加很多”的概率最高,分别为26.00%、7.75%。压力/焦虑/抑郁情绪是睡眠时间和锻炼身体的父节点,当压力/焦虑/抑郁情绪“增加很多”时,睡眠时间、锻炼身体“减少很多”的概率最高,分别为18.70%、38.80%(图1)。
2.5 贝叶斯网络模型预测推理
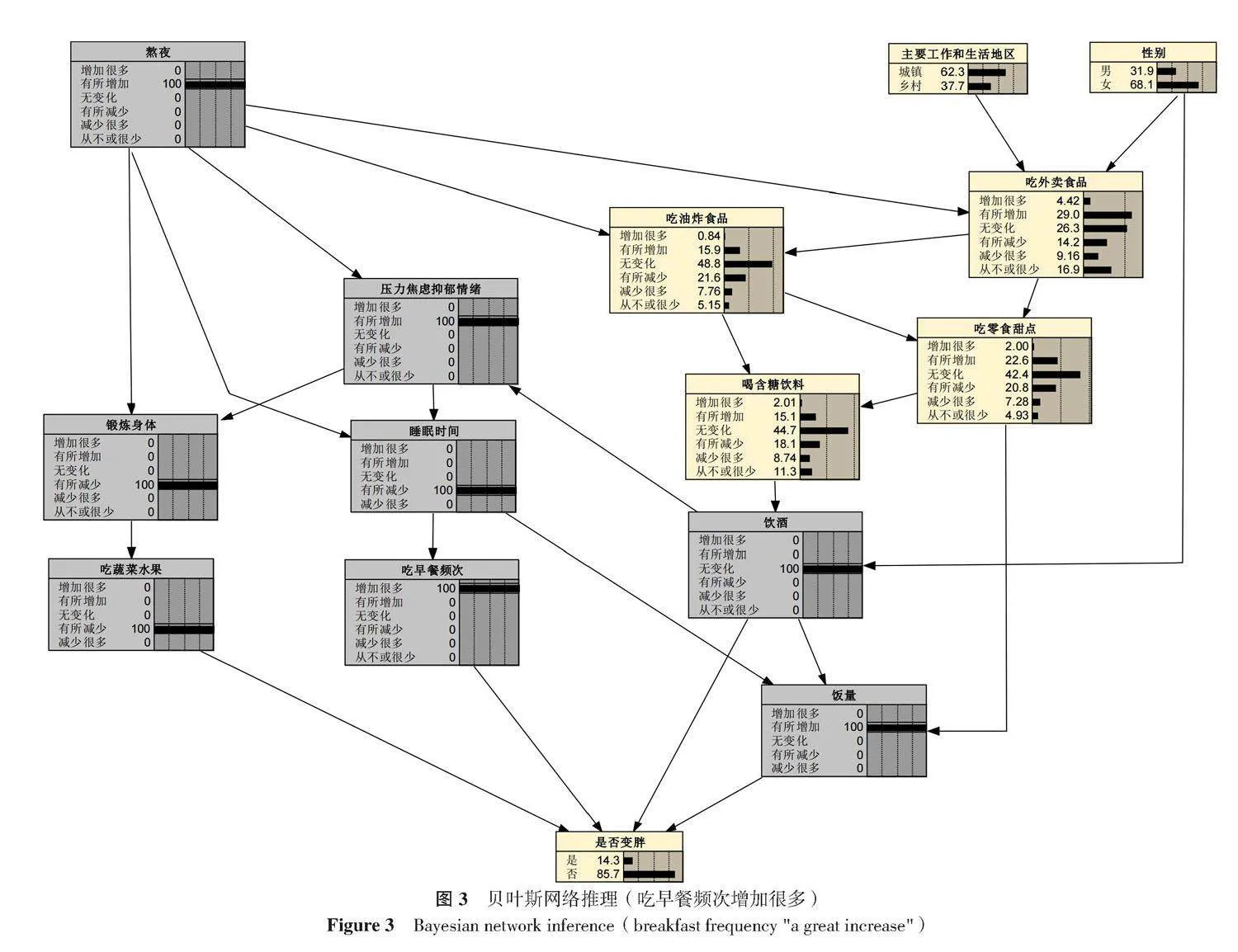
运用贝叶斯网络进行风险预测,通过Netica 6.09软件构建贝叶斯网络概率预测模型,点击相应节点添加证据信息即可对BMI由消瘦/正常变为超重/肥胖的风险进行判定。如已知某调查对象熬夜及压力/焦虑/抑郁情绪“有所增加”、睡眠时间及吃蔬菜水果“有所减少”、吃早餐频次“减少很多”、饮酒“无变化”且饭量“有所增加”时,BMI由消瘦/正常变为超重/肥胖的风险为26.70%,如果该研究对象吃早餐频次“增加很多”时,则BMI由消瘦/正常变为超重/肥胖的发生风险降低为14.30%(图2、3)。
3 讨论
本研究调查了2019年和2022年中国医疗卫生人员超重/肥胖情况与2019—2022年BMI由消瘦/正常变为超重/肥胖和生活方式行为变化,运用贝叶斯网络模型分析了BMI由消瘦/正常变为超重/肥胖的预测因素。
调查发现,2019年和2022年,中国医疗卫生人员的超重/肥胖率分别为43.06%和45.71%,与中国部分城市医护人员的调查结果接近(44.98%)[30],低于同期中国一般人群超重/肥胖水平(49.6%)[31]。与其他研究显示的男女医疗卫生人员肥胖率无统计学差异结果相反[32],本研究显示,男性医疗卫生人员的超重、肥胖率均明显高于女性。中国国家营养监测结果显示,超重/肥胖与年龄之间呈倒U型关系,在50岁左右达到峰值[33]。本研究结果也发现,肥胖率在54~63岁年龄组达到峰值。这可能与随着年龄的增长,锻炼逐渐减少有关。根据国家国民体质监测中心发布的2020年全民健身调查公报,每周参加1次或1次以上体育锻炼的比例随着年龄的增长呈下降趋势[31]。一项研究表明,受教育程度较高者的肥胖率低于受教育程度较低者[34],本次调查也发现同样的结果。不健康的生活方式可能是文化程度较低与超重/肥胖之间的中介因素[35]。
研究结果显示,2019—2022年,我国12.64%的医疗卫生人员BMI由消瘦/正常变为超重/肥胖。生活方式行为的改变与体重的变化密切相关[36]。单因素分析结果显示,锻炼身体和蔬菜、水果的摄入量增加可以降低BMI从消瘦/正常变为超重/肥胖的风险,熬夜、食用外卖食品、油炸食品、零食或甜点、含糖饮料、饮酒、饭量、睡眠时间增加会增大相应的风险。
通过贝叶斯网络构建的预测模型发现,吃蔬菜水果、吃早餐频次、饮酒、饭量为BMI由消瘦/正常变为超重/肥胖的直接预测因素,锻炼身体、睡眠时间、喝含糖饮料、性别、吃零食甜点为间接影响因素。当吃蔬菜水果“有所减少”、吃早餐频次“无变化”、饮酒“无变化”且饭量“增加很多”时,BMI由消瘦/正常变为超重/肥胖的风险最高;当吃蔬菜水果为“增加很多”、吃早餐频次为“有所增加”、饮酒为“从不或很少”且饭量为“有所减少”时,BMI由消瘦/正常变为超重/肥胖的风险最低。有研究表明,吃或不吃早餐与肥胖相关的人体测量没有明显影响[37],本研究结果与之不同;但近期的一项研究发现,经常不吃早餐的人超重或肥胖的风险更高[38],这与贝叶斯网络模型分析的结果一致,说明经常吃早餐有利于预防超重/肥胖[39]。
贝叶斯网络模型显示,睡眠时间通过吃早餐频次、饭量间接影响BMI是否由消瘦/正常变为超重/肥胖。与此结果相同,PRINZ等[40]在美国进行的一项研究发现,睡眠、饭量与肥胖相关。喝含糖饮料和性别是饮酒的预测因素,饮酒“增加很多”者BMI由消瘦/正常变为超重/肥胖的比例最高(12.31%)。TRAVERSY等[41]对饮酒与肥胖关系的系统综述表明,饮酒可能是肥胖的危险因素。
贝叶斯网络模型显示,熬夜通过锻炼身体、压力/焦虑/抑郁情绪、吃油炸食品、外卖食品、睡眠时间对BMI由消瘦/正常变为超重/肥胖产生影响。熬夜可能导致医疗卫生人员无法得到充分休息,并对其心理情绪产生显著影响[42-44]。最近的一项回顾性研究显示,2019年12月—2020年11月,40%的医疗卫生人员患有焦虑症,37%的人患有抑郁症[45]。压力、焦虑、抑郁等心理问题可能影响饮食相关行为,导致“自我奖励性食品”(甜食、高油脂)摄入增多[46-48],从而导致体重增加。压力同时可导致睡眠障碍[49],从而影响饮食习惯(如吃早餐频次减少、饭量增加)和锻炼身体情况,最终导致体重增加。可见,在确保医疗卫生机构正常运转的前提下,实行合理的轮休制度,保证医疗卫生人员及时得到充分休息,并为医疗卫生人员提供心理支持,不仅有利于其心理健康,而且有利于生活方式健康和肥胖控制。
本研究存在一定的局限性。首先,本研究为在线问卷调查,数据的准确性在很大程度上取决于调查对象的理解能力和回答问题的意愿,实际情况可能被低估或夸大;其次,本研究没有将调查对象分为一线人员和非一线人员进行比较分析,结论应谨慎接受;再次,为保证准确拟合贝叶斯网络模型,剔除了部分存在缺失的数据,可能会造成偏倚。但本研究模型纳入的样本量仍足够大,可在一定程度上弥补上述局限,可能不会对研究结论造成显著影响。
综上,基于贝叶斯网络构建的中国医疗卫生人员超重/肥胖的预测模型发现,新冠疫情等重大传染病疫情期间,吃蔬菜水果、吃早餐频次、饭量以及饮酒是超重/肥胖的直接预测因素,在保证医疗卫生机构正常运转的情况下,提供心理支持和生活方式行为干预服务有利于医疗卫生人员肥胖防控。
作者贡献:郭馨月、巩少青提出主要研究目标,负责研究的构思与设计,研究的实施,撰写论文;郭馨月、巩少青、侯晓辉、孙桐、文建强、王志耀、何景阳、孙雪竹、王素芳进行数据的收集与整理,统计学处理,图、表的绘制与展示;田向阳、冯雪进行论文的修订;田向阳、冯雪负责文章的质量控制与审查,对文章整体负责,监督管理。
本文无利益冲突。
参考文献
GONZÁLEZ-MUNIESA P,MÁRTINEZ-GONZÁLEZ M A,HU F B,et al. Obesity[J]. Nat Rev Dis Primers,2017,3:17034. DOI:10.1038/nrdp.2017.34.
POLOZ Y,STAMBOLIC V. Obesity and cancer,a case for insulin signaling[J]. Cell Death Dis,2015,6(12):e2037. DOI:10.1038/cddis.2015.381.
CHAKRABORTI C K. Role of adiponectin and some other factors linking type 2 diabetes mellitus and obesity[J]. World J Diabetes,2015,6(15):1296-1308. DOI:10.4239/wjd.v6.i15.1296.
PARIKESIT D,MOCHTAR C A,UMBAS R,et al. The impact of obesity towards prostate diseases[J]. Prostate Int,2016,4(1):1-6. DOI:10.1016/j.prnil.2015.08.001.
ROEVER L S,RESENDE E S,DINIZ A L D,et al. Abdominal obesity and association with atherosclerosis risk factors:the uberlândia heart study[J]. Medicine,2016,95(11):e1357. DOI:10.1097/MD.0000000000001357.
HAN T S,LEAN M E. A clinical perspective of obesity,metabolic syndrome and cardiovascular disease[J]. JRSM Cardiovasc Dis,2016,5:2048004016633371. DOI:10.1177/2048004016633371.
FELLINGER P,FUCHS D,WOLF P,et al. Overweight and obesity in type 1 diabetes equal those of the general population[J]. Wien Klin Wochenschr,2019,131(3/4):55-60. DOI:10.1007/s00508-018-1434-9.
CHEN Z M,IONA A,PARISH S,et al. Adiposity and risk of ischaemic and haemorrhagic stroke in 0.5 million Chinese men and women:a prospective cohort study[J]. Lancet Glob Health,2018,6(6):e630-640. DOI:10.1016/S2214-109X(18)30216-X.
VALLIS M. Quality of life and psychological well-being in obesity management:improving the odds of success by managing distress[J]. Int J Clin Pract,2016,70(3):196-205. DOI:10.1111/ijcp.12765.
TONNON S C,ROBROEK S R J,VAN DER BEEK A J,et al. Physical workload and obesity have a synergistic effect on work ability among construction workers[J]. Int Arch Occup Environ Health,2019,92(6):855-864. DOI:10.1007/s00420-019-01422-7.
REBER K C,KÖNIG H H,HAJEK A. Obesity and sickness absence:results from a longitudinal nationally representative sample from Germany[J]. BMJ Open,2018,8(6):e019839. DOI:10.1136/bmjopen-2017-019839.
PIHLAJAMÄKI M,UITTI J,AROLA H,et al. Self-reported health problems and obesity predict sickness absence during a 12-month follow-up:a prospective cohort study in 21 608 employees from different industries[J]. BMJ Open,2019,
9(10):e025967. DOI:10.1136/bmjopen-2018-025967.
KUDEL I,HUANG J C,GANGULY R. Impact of obesity on work productivity in different US occupations:analysis of the national health and wellness survey 2014 to 2015[J]. J Occup Environ Med,2018,60(1):6-11. DOI:10.1097/JOM.0000000000001144.
中共中央政治局常务委员会召开会议 习近平主持[EB/OL].(2020-04-08)[2023-07-14]. http://www.nhc.gov.cn/wjw/xwdt/202004/48cb2da1bdc34888bc65b2ca0db6ad4e.shtml.
NGUYEN L H,DREW D A,GRAHAM M S,et al. Risk of COVID-19 among front-line health-care workers and the general community:a prospective cohort study[J]. Lancet Public Health,2020,5(9):e475-483. DOI:10.1016/S2468-2667(20)30164-X.
ALANAZI T N M,MCKENNA L,BUCK M,et al. Reported effects of the COVID-19 pandemic on the psychological status of emergency healthcare workers:a scoping review[J]. Australas Emerg Care,2022,25(3):197-212. DOI:10.1016/j.auec.2021.10.002.
HUANG Y E,ZHAO N. Generalized anxiety disorder,depressive symptoms and sleep quality during COVID-19 outbreak in China:a web-based cross-sectional survey[J]. Psychiatry Res,2020,288:112954. DOI:10.1016/j.psychres.2020.112954.
ZHANG W R,WANG K,YIN L,et al. Mental health and psychosocial problems of medical health workers during the COVID-19 epidemic in China[J]. Psychother Psychosom,2020,89(4):242-250. DOI:10.1159/000507639.
MOJTAHEDZADEH N,NEUMANN F A,ROHWER E,et al. The health behaviour of German outpatient caregivers in relation to the COVID-19 pandemic:a mixed-methods study[J]. Int J Environ Res Public Health,2021,18(15):8213. DOI:10.3390/ijerph18158213.
ZHANG J,LAI S R,LYU Q J,et al. Diet and nutrition of healthcare workers in COVID-19 epidemic-hubei,China,2019[J]. China CDC Wkly,2020,2(27):505-506. DOI:10.46234/ccdcw2020.121.
GOMES C M,FAVORITO L A,HENRIQUES J V T,et al. Impact of COVID-19 on clinical practice,income,health and lifestyle behavior of Brazilian urologists[J]. Int Braz J Urol,2020,46(6):1042-1071. DOI:10.1590/S1677-5538.IBJU.2020.99.15.
OLIVER T L,SHENKMAN R,DIEWALD L K,et al. A year in the life of U.S. frontline health care workers:impact of COVID-19 on weight change,physical activity,lifestyle habits,and psychological factors[J]. Nutrients,2022,14(22):4865. DOI:10.3390/nu14224865.
张红茹,吴文,赵丽英,等. 突发性耳聋相关危险因素分析[J].中国耳鼻咽喉颅底外科杂志,2017,23(2):129-132. DOI:10.11798 /j.issn.1007-1520.201702010.
伍梦秋,沈欣然,杨佳. 医学院校大学生习惯性熬夜现状及影响因素分析[J]. 中国健康教育,2022,38(2):164-167. DOI:10.16168/j.cnki.issn.1002-9982.2022.02.014.
WANG Y F,ZHAO L,GAO L W,et al. Health policy and public health implications of obesity in China[J]. Lancet Diabetes Endocrinol,2021,9(7):446-461. DOI:10.1016/S2213-8587(21)00118-2.
SULLIVAN G M,JR ARTINO A R. Analyzing and interpreting data from likert-type scales[J]. J Grad Med Educ,2013,5(4):541-542. DOI:10.4300/JGME-5-4-18.
问卷星[Z].(2022-05-08)[2023-07-14]. https://www.wjx.cn/?source=baiduamp;Plan=%E9%97%AE%E5%8D%B7%E6%98%9F%EF%BC%88%E6%AD%A3%E5%B8%B8%EF%BC%89PCamp;keyword2=%E9%97%AE%E5%8D%B7%E6%98%9F%E5%93%81%E4%B8%93%E6%A0%87%E9%A2%98.
SCUTARI M. Learning Bayesian networks with the bnlearn R Package[J]. J Stat Soft,2010,35(3):1-22. DOI:10.18637/jss.v035.i03.
NORSYS. Netica [Z].(1995)[2023-07-14]. https://www.norsys.com/.
钟誉,陈晨,赵玺,等. 天津市基层医疗卫生机构医务人员超重和肥胖现状及影响因素分析[J]. 中国社区医师,2021,37(35):162-163. DOI:10.3969/j.issn.1007-614x.2021.35.079.
国家体育总局. 国家国民体质监测中心发布《第五次国民体质监测公报》[EB/OL].(2022-06-07)[2023-07-14]. https://www.sport.gov.cn/n315/n329/c24335066/content.html.
KUNYAHAMU M S,DAUD A,JUSOH N. Obesity among health-care workers:which occupations are at higher risk of being obese?[J]. Int J Environ Res Public Health,2021,18(8):4381. DOI:10.3390/ijerph18084381.
TIAN X,WANG H. Projecting national-level prevalence of general obesity and abdominal obesity among Chinese adults with aging effects[J]. Front Endocrinol,2022,13:849392. DOI:10.3389/fendo.2022.849392.
HERNÁNDEZ-YUMAR A,ABÁSOLO ALESSÓN I,GONZÁLEZ LÓPEZ-VALCÁRCEL B. Economic crisis and obesity in the Canary Islands:an exploratory study through the relationship between body mass index and educational level[J]. BMC Public Health,2019,19(1):1755. DOI:10.1186/s12889-019-8098-x.
PIGEYRE M,ROUSSEAUX J,TROUILLER P,et al. How obesity relates to socio-economic status:identification of eating behavior mediators[J]. Int J Obes(Lond),2016,40(11):1794-1801. DOI:10.1038/ijo.2016.109.
SAFAEI M,SUNDARARAJAN E A,DRISS M,et al. A systematic literature review on obesity:understanding the causes amp; consequences of obesity and reviewing various machine learning approaches used to predict obesity[J]. Comput Biol Med,2021,136:104754. DOI:10.1016/j.compbiomed.2021.104754.
BOHAN BROWN M M,MILANES J E,ALLISON D B,et al. Eating versus skipping breakfast has no discernible effect on obesity-related anthropometric outcomes:a systematic review and meta-analysis[J]. F1000Research,2020,9:140. DOI:10.12688/f1000research.22424.3.
WICHERSKI J,SCHLESINGER S,FISCHER F. Association between breakfast skipping and body weight-a systematic review and meta-analysis of observational longitudinal studies[J]. Nutrients,2021,13(1):272. DOI:10.3390/nu13010272.
DUBNOV-RAZ G,BERRY E M. Dietary approaches to obesity[J]. Mount Sinai J Medicine,2010,77(5):488-498. DOI:10.1002/msj.20210.
PRINZ P. Sleep,appetite,and obesity—what is the link?[J]. PLoS Med,2004,1(3):e61. DOI:10.1371/journal.pmed.0010061.
TRAVERSY G,CHAPUT J P. Alcohol consumption and obesity:an update[J]. Curr Obes Rep,2015,4(1):122-130. DOI:10.1007/s13679-014-0129-4.
GIORGI G,LECCA L I,ALESSIO F,et al. COVID-19-related mental health effects in the workplace:a narrative review[J]. Int J Environ Res Public Health,2020,17(21):7857. DOI:10.3390/ijerph17217857.
GREENBERG N,DOCHERTY M,GNANAPRAGASAM S,
et al. Managing mental health challenges faced by healthcare workers during covid-19 pandemic[J]. BMJ,2020,368:m1211. DOI:10.1136/bmj.m1211.
COSTA A,CALDAS DE ALMEIDA T,FIALHO M,et al. Mental health of healthcare professionals:two years of the COVID-19 pandemic in Portugal[J]. Int J Environ Res Public Health,2023,20(4):3131. DOI:10.3390/ijerph20043131.
SARAGIH I D,TONAPA S I,SARAGIH I S,et al. Global prevalence of mental health problems among healthcare workers during the COVID-19 pandemic:a systematic review and meta-analysis[J]. Int J Nurs Stud,2021,121:104002. DOI:10.1016/j.ijnurstu.2021.104002.
CHWASTIAK L A,ROSENHECK R A,KAZIS L E. Association of psychiatric illness and obesity,physical inactivity,and smoking among a national sample of veterans[J]. Psychosomatics,2011,52(3):230-236. DOI:10.1016/j.psym.2010.12.009.
ADAM T C,EPEL E S. Stress,eating and the reward system[J]. Physiol Behav,2007,91(4):449-458. DOI:10.1016/j.physbeh.2007.04.011.
YAU Y H C,POTENZA M N. Stress and eating behaviors[J]. Minerva Endocrinol,2013,38(3):255-267.
KIM E J,DIMSDALE J E. The effect of psychosocial stress on sleep:a review of polysomnographic evidence[J]. Behav Sleep Med,2007,5(4):256-278. DOI:10.1080/15402000701557383.
(收稿日期:2024-02-10;修回日期:2024-08-16)
(本文编辑:贾萌萌)
引用本文:郭馨月,巩少青,侯晓辉,等. 中国医疗卫生人员超重/肥胖危险因素研究[J]. 中国全科医学,2025,28(3):320-329. DOI:10.12114/j.issn.1007-9572.2023.0582. [www.chinagp.net]
GUO X Y,GONG S Q,HOU X H,et al. Predictors for overweight/obesity of Chinese healthcare workers[J]. Chinese General Practice,2025,
28(3):320-329.
© Editorial Office of Chinese General Practice. This is an open access article under the CC BY-NC-ND 4.0 license.
