HPV E6/E7 mRNA 检测对 HPV16/18 DNA 阳性患者的分流价值
2024-12-31王意李子珊雷雯黄淑君彭盼







摘要:目的" 探讨HPV E6/E7 mRNA对HPV16/18 DNA阳性患者的分流价值。方法" 收集127例HPV16/18 DNA阳性的核酸样本,行HPV E6/E7 mRNA检测,并结合宫颈液基细胞学(TCT)结果和病理诊断结果进行统计分析。结果" ①HPV E6/E7 mRNA检出型别以单一感染为主,占比81.93%。年龄分布显示呈双峰状。②HPV E6/E7 mRNA总阳性率为65.35%,且随着宫颈病变程度升高,HPV E6 /E7 mRNA阳性率升高。且LSIL组与炎症组,HSIL+组与炎症组阳性率比较,差异有统计学意义(P<0.05)。③对HPV 16/18 DNA阳性者,用细胞学进一步分流,可以减少65.35%的阴道镜检查,漏诊44.83%的HSIL+;采用HPV E6/E7 mRNA进行分流,可以减少34.65%的阴道镜检查,漏诊10.34%的HSIL+;HPV E6/E7 mRNA分流漏诊率低于TCT分流方法,差异有统计学意义(P<0.05)。④HPV16/18 DNA阳性且细胞学检查为≥ASC-US的患者,经HPV E6/E7 mRNA分流,可减少11.36%的阴道镜检查,无漏诊HSIL+。结论" HPV16/18 DNA阳性者进一步用TCT联合HPV E6/E7 mRNA进行同步分流,可以减少阴道镜检查,同时降低≥ASC-US的患者漏诊HSIL+的风险。
关键词:HPV E6/E7 mRNA;HPV;TCT;高级别鳞状上皮内瘤变
中图分类号:R737.33" " " " " " " " " " " " " " " " 文献标识码:A" " " " " " " " " " " " " " " " DOI:10.3969/j.issn.1006-1959.2024.18.010
文章编号:1006-1959(2024)18-0057-08
Abstract:Objective" To investigate the value of HPV E6/E7 mRNA in the shunt of HPV16/18 DNA positive patients.Methods" A total of 127 cases of HPV16/18 DNA positive nucleic acid samples were collected, and HPV E6/E7 mRNA was detected. The results were statistically analyzed in combination with the results of thinprepcytologic test (TCT) and pathological diagnosis.Results" ①The HPV E6/E7 mRNA was detected by mainly single infection, accounting for 81.93%. The age distribution showed a bimodal shape. ②The total positive rate of HPV E6/E7 mRNA was 65.35%. With the increase of cervical lesions, the positive rate of HPV E6/E7 mRNA increased, while the positive rate of LSIL group and inflammation group, HSIL+ group and inflammation group was statistically significant (Plt;0.05). ③As the HPV 16/18 DNA positivity triage test, Cytology at the ASC-US+ threshold could reduce colposcopy by 65.35%, but missed diagnosis of HSIL+ by 44.83%; whereas HPVE6 /E7 mRNA could reduce the colposcopy by 34.65% ,and missed diagnosis of HSIL+ by 10.34%. As a triage test in HPV 16/18 DNA positivity patients, the missed diagnosis rate of HPV E6/E7 mRNA was lower than that of TCT (P<0.05). ④As a triage test, in patients with HPV16/18 DNA positive and cytological grades ≥ASC-US, E6/E7 mRNA could reduce the colposcopy by 11.36% and none missed diagnosis of HSIL+. Conclusion" TCT combined with HPV E6/E7 mRNA for synchronous shunt in HPV16/18 DNA positive patients can reduce colposcopy and the risk of missed diagnosis of HSIL+ in patients with ≥ASC-US.
Key words:HPV E6/E7 mRNA;HPV;TCT;High-grade squamous intraepithelial lesion
宫颈癌(cervical cancer)是女性常见的生殖道恶性肿瘤,2020年WHO颁布了《加速消除宫颈癌全球战略》,指出到2030年实现70%的女性在35岁和45岁之前进行高效宫颈癌筛查。2022年我国发布《宫颈癌筛查工作方案》,提出应创新宫颈癌筛查模式,提高筛查质量和效率,2025年底应实现宫颈癌筛查早诊率达到90%以上。近年来多项指南均推荐HPV检测作为初筛方法,HPV16/18阳性者转诊阴道镜,HPV其他高危型阳性进行细胞学分流[1-3]。但HPV DNA检测无法区分病毒的持续感染或一过性感染,易导致阴道镜过度转诊[4,5];而宫颈液基细胞学(TCT)检测则存在诊断质量差异,漏诊率较高的问题[5,6]。研究发现[7-9],HPV E6/E7 mRNA过表达是宫颈癌前病变的重要原因,检测HPV E6/E7 mRNA可以提高宫颈癌筛查特异度和阳性预测值。本研究对收集的HPV16/18 DNA阳性病例进行HPV E6/E7 mRNA检测,并将检测结果同TCT及病理诊断结果进行分析,探讨HPV E6/E7 mRNA对HPV16/18 DNA阳性患者的分流价值,现报道如下。
1资料与方法
1.1一般资料" 收集广东省妇幼保健院127例HPV16/18 DNA阳性的核酸样本,其中单一HPV16型感染72例,单一HPV18型感染20例,HPV16+18型双重感染7例,HPV16+18型+HPV其他型别多重感染1例,HPV16型+HPV其他型多重感染19例,HPV18型+HPV其他型多重感染8例。患者年龄23~65岁,平均年龄(41.07±12.36)岁。病理诊断为炎症者62例,低度鳞状上皮内瘤变(LSIL)者36例,高度鳞状上皮内瘤变(HSIL)者26例,宫颈恶性肿瘤3例;TCT结果为未见上皮内病变细胞和恶性细胞(NILM)者83例,无明确诊断意义的非典型鳞状上皮细胞(ASC-US)者18例,LSIL者12例,不能排除高度鳞状上皮内病变的非典型鳞状细胞(ASC-H)者3例,HSIL者11例。纳入标准:同时具有HPV DNA检测结果、TCT检查结果及病理诊断结果;核酸样本-60 ℃以下保存不超过6个月。排除标准:酸样本量不足以进行HPV E6/E7 mRNA检测。
1.2方法
1.2.1试剂及设备" HPV E6/E7 mRNA检测试剂由广州市宝创生物技术有限公司研发,设备为全自动医用PCR分析系统SLAN-96,由上海宏石医疗科技有限公司生产。
1.2.2 HPV E6/E7 mRNA检测" 取出各检测试剂,平衡至室温,待完全解冻后充分混匀各组分。取引物探针工作液2 μl、酶混合液4 μl、逆转录酶混合液1 μl、DEPC水8 μl,充分混匀后按15 μl/孔分装到PCR管中,加入5 μl核酸样本,盖紧PCR管盖,转移至SLAN-96荧光PCR仪中进行扩增。扩增程序为:55 ℃ 10 min,1个循环;95℃ 3 min,1个循环;95℃ 10 s、61 ℃ 35 s(收集信号)、69 ℃ 15 s,48个循环;95 ℃ 15 s、45 ℃ 20 s、35 ℃ 20 s、25 ℃ 30 s,1个循环;25 ℃逐渐升温至70 ℃,升温过程收集信号。检测完成后,分析HPV E6/E7 mRNA检测结果。
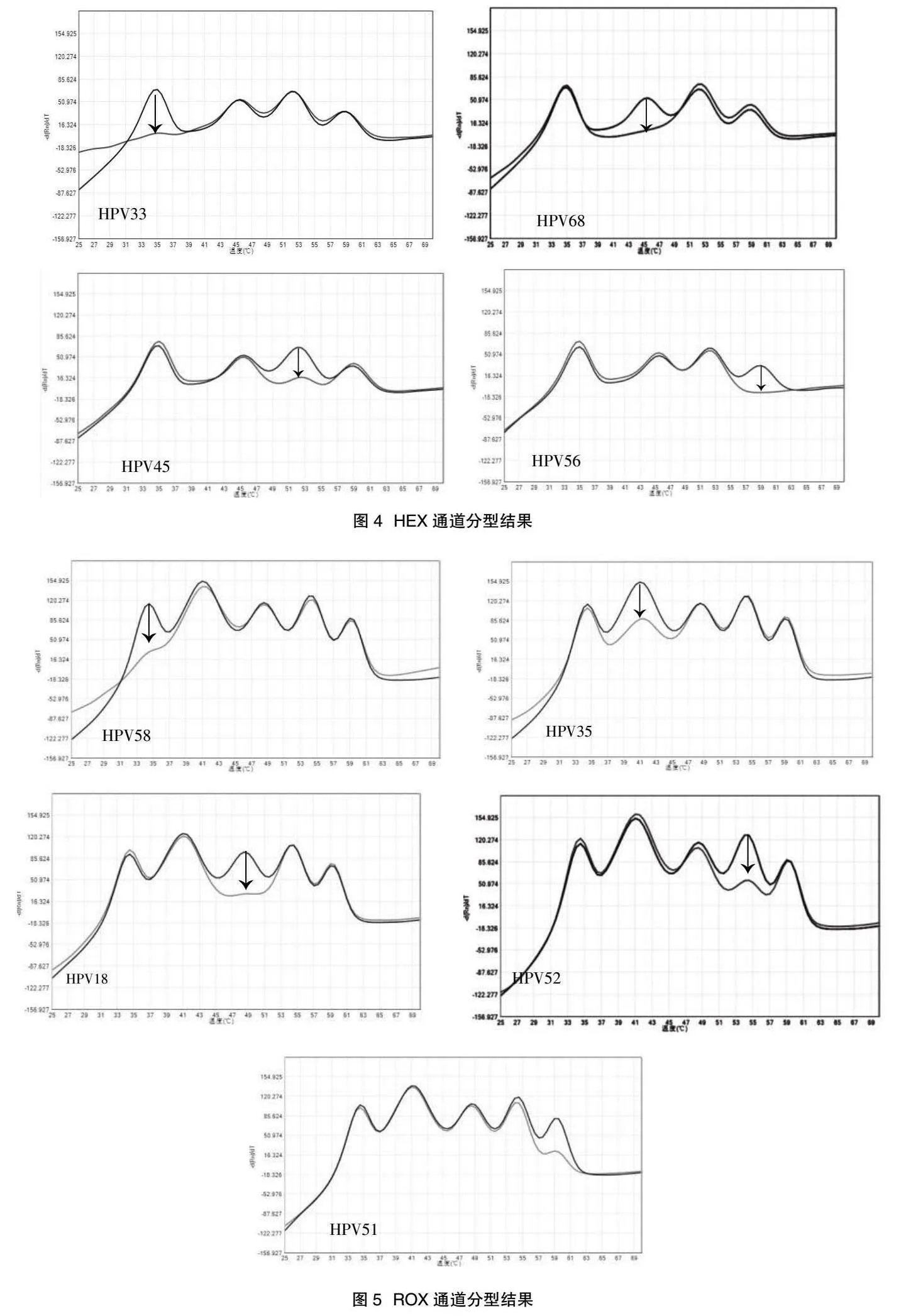
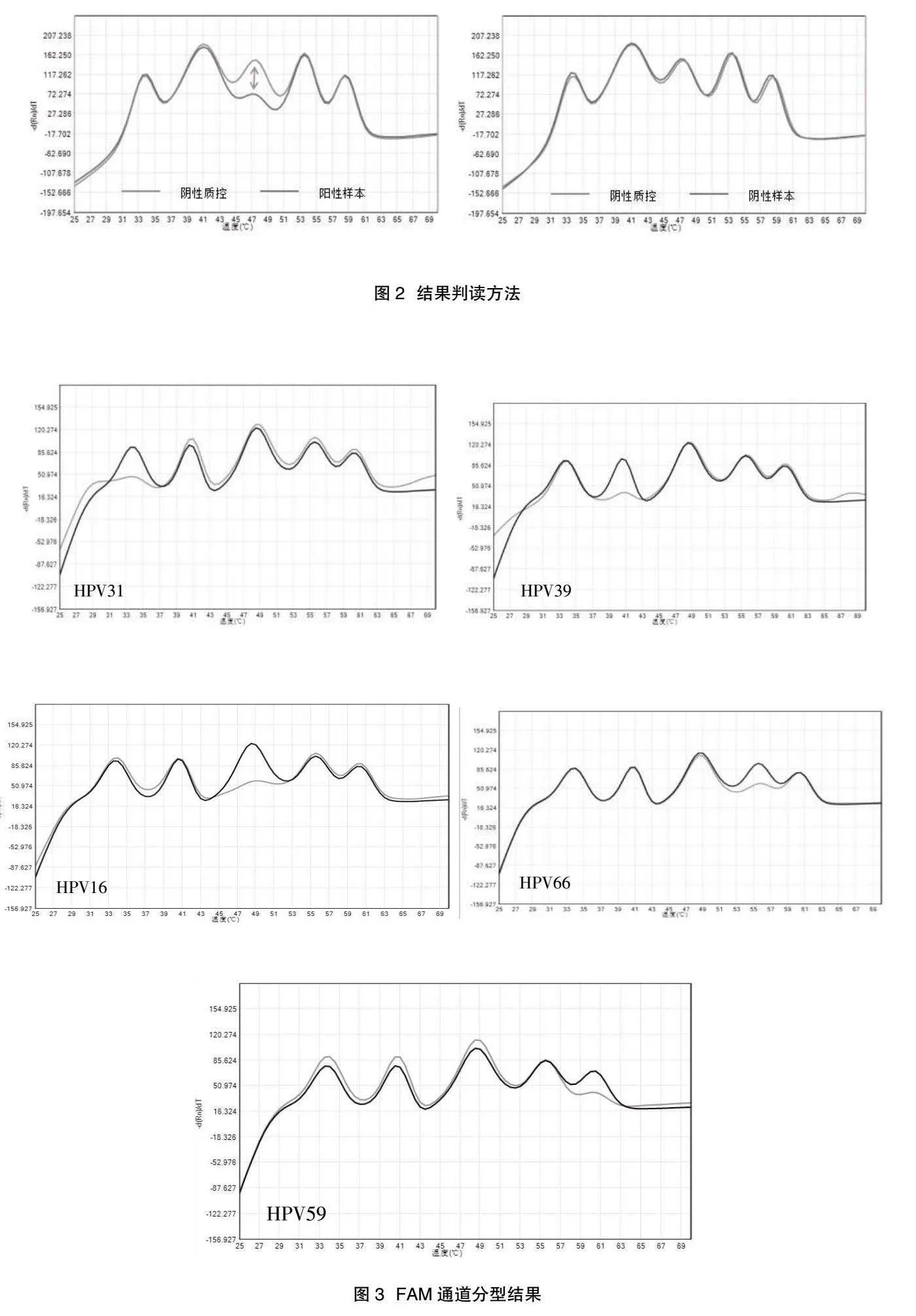
1.2.3 HPV E6/E7 mRNA分型" HPV E6/E7 mRNA检测试剂采用MPA(Multiplex Probe Amplification)技术实现一管内同时检测14种HPV E6/E7 mRNA。MPA技术核心是由不完全互补的寡核苷酸对组成,其中一条寡核苷酸(THO)与目的序列完全互补,并标记有荧光基团和淬灭基团,另一条寡核苷酸(PCO)与THO部分互补,THO与PCO组合形成特定Tm值的熔解峰,见图1[9]。当样本为阳性时,THO与目的序列杂交,被Taq酶剪切消耗,与PCO组合形成的熔解峰信号强度会减弱。而阴性质控无阳性模板,THO不会被消耗,可以与PCO组合形成较强信号的熔解峰。通过在特定Tm值范围内的阴性质控熔解峰与样本熔解峰的信号值差值来识别HPV E6/E7 mRNA阳性型别,见图2。PCO可以设计不同的长度和不同的错配碱基,与THO组合后可在同一个荧光通道形成5~6种不同Tm值的熔解峰,即一个荧光通道可实现5~6种分型,THO又可以标记不同的荧光基团,3个荧光通道(FAM./HEX/ROX)即可实现14种HPV E6/E7 mRNA的分型检测,见图3~图5。
1.3 统计学方法" 采用SPSS 20.0统计学软件进行数据分析,计数资料用(n)和(%)表示,采用χ2检验。以P<0.05表示差异有统计学意义。
2结果
2.1 HPV E6/E7 mRNA检出率" 本研究检测试剂可对HPV16、18、31、33、35、39、45、51、52、56、58、59、66、68共14种型别的E6/E7 mRNA进行分型检测,除HPV45、59、66三种型别未检出外,其他型别均有检出,其中HPV16型检出最多,占比74.70%(62/83),其次是HPV18型,占比18.07%(15/83),见图6。83例HPV E6/E7 mRNA阳性样本中以单一感染为主,占比81.93%(68/83),其次是两重感染,占比13.25%(11/83),三重感染和四重感染也有检出,分别占比3.61%(3/83)和1.20%(1/83),见图7。
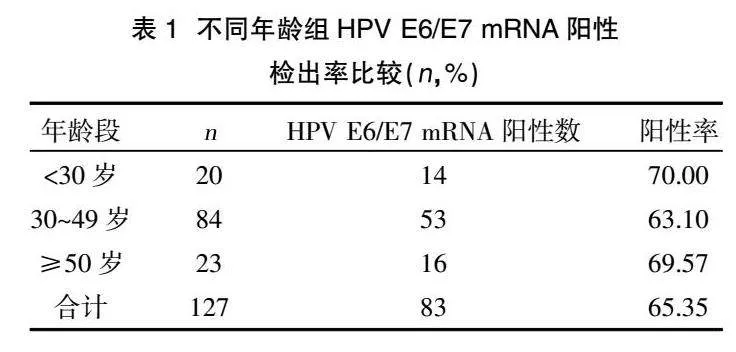
2.2不同年龄组HPV E6/E7 mRNA检出率比较" <30岁组、≥50岁组女性HPV E6/E7 mRNA阳性率均高于30~49岁年龄组女性,即呈现“双峰”模式,但差异无统计学意义(P>0.05),见表1。
2.3不同病理分级HPV E6/E7 mRNA阳性检出率比较" HPV E6/E7 mRNA总阳性率为65.35%(83/127),随着宫颈病变程度升高,HPV E6/E7 mRNA阳性率升高;LSIL组与炎症组的阳性率比较,差异有统计学意义(χ2=6.63,P<0.05);HSIL+组与炎症组的阳性率比较,差异有统计学意义(χ2=14.22,P<0.05);HSIL+组与LSIL组的阳性率比较,差异无统计学意义(χ2=2.29,P>0.05),见表2。
2.4 HPV16/18 DNA阳性者的TCT和HPV E6/E7 mRNA检测结果情况" HPV16/18 DNA阳性且TCT检查为NILM的患者中共39例HPV E6/E7 mRNA阴性,而HPV E6/E7 mRNA阴性者中仅有3例病理结果为HSIL+。HPV16/18 DNA阳性且TCT检查为ASC-US/LSIL组的患者中共5例HPV E6/E7 mRNA阴性,且5例HPV E6/E7 mRNA阴性病理检查均为炎症/LSIL。HPV16/18 DNA阳性且TCT检查为ASC-H/HSIL患者,HPV E6/E7 mRNA检测均为阳性,见表3。
2.5 HPV16/18 DNA阳性患者分流价值" 采用TCT对HPV16/18 DNA阳性者进一步分流,检查结果≥ASC-US判断为阳性,则阳性率为34.65%,即可以减少65.35%的阴道镜转诊,此时临床灵敏度为55.17%,即将会有44.83%的患者漏诊HSIL+。如选择HPV E6/E7 mRNA对HPV16/18 DNA阳性者进行分流,阳性率为65.35%,可以减少34.65%的阴道镜转诊,此时临床灵敏度为89.66%,漏诊率为10.34%。HPV E6/E7 mRNA分流漏诊率低于TCT分流方法,同时其阴道镜转诊可降低率也低于TCT分流方法,差异有统计学意义(P<0.05),见表4。HPV16/18 DNA阳性患者若同时采用TCT和HPV E6/E7 mRNA进行分流,TCT检查为NILM组HPV E6/E7 mRNA阳性率为53.01%,可减少46.99%的阴道镜转诊,此时临床灵敏度为76.92%,漏诊率为23.08%。当TCT检查为≥ASC-US时,HPV E6/E7 mRNA阳性率为88.64%,可减少11.36%的阴道镜转诊,此时临床灵敏度为100.00%,无漏诊HSIL+的患者。采用HPV E6/E7 mRNA对HPV16/18 DNA阳性且TCT为NILM组的患者进一步分流,阴道镜转诊可降低率高于HPV16/18 阳性且TCT≥ASC-US组,但其漏诊率也高,见表5。
3讨论
高危型HPV持续感染是引发宫颈癌的根本原因。研究表明[10],超过99%的宫颈癌前病变和宫颈癌是由高危型HPV感染引起的,其中HPV16/18型占70%左右。HPV病毒是双链环状DNA病毒,分为3个功能区,其E区编码的E6、E7蛋白为其主要的致癌蛋白,可与宿主细胞的抑癌蛋白p53和pRB结合,使宿主细胞无限分裂不凋亡,进而引发癌变。
HPV感染存在自限性,大约67%的HPV感染在1年内被机体清除,超过90%的感染在2年内清除[10]。一过性感染阶段,HPV病毒的DNA进入宿主细胞,处于游离状态,不表达或低表达E6/E7 mRNA,一般不导致细胞恶性改变;当高危型HPV持续感染,HPV DNA和人类基因组DNA发生整合,E6/E7 mRNA大量表达,进而引发宿主细胞恶性改变,直至癌变[11]。有研究显示[12,13],与HPV DNA相比,检测HPV E6/E7 mRNA可以降低不必要的诊疗,节省筛查成本,使患者获益。2019年美国阴道镜和宫颈病理学会(ASCCP)发布的宫颈癌筛查指南中也支持使用更高特异性的检测方法,其中包括HPV E6/E7 mRNA[2]。
不同型别HPV致癌风险存在差异,对HPV进行分型检测更具诊断价值。有文献报道[11],HPV16、18、31、33和45中E6/E7癌蛋白的表达是导致宫颈癌前病变和宫颈癌的主要原因。本研究在127例HPV 16/18 DNA阳性的核酸样本中共检出HPV E6/E7 mRNA阳性83例,其中HPV16型占比74.70%(62/83),HPV18型占比18.07%(15/83),与文献报道的阳性型别检出趋势一致[14]。进一步分析发现HPV E6/E7 mRNA阳性样本以单一感染为主,占比81.93%(68/83),其次是双重感染,占比13.25%(11/83),三重感染和四重感染分别占3.61%(3/83)和1.20%(1/83)。目前大多数文献并未对HPV E6/E7 mRNA进行分型检测[15,16],本研究的分型检测有利于深入探讨不同型别HPV E6/E7的致病风险和临床价值,但由于本研究中多重感染病例数较少,故未对多重感染的意义进一步讨论。本研究结果发现,当宫颈病变由炎症逐渐升级为LSIL、HSIL+时,HPV E6/E7 mRNA检出率由48.39%逐渐提高至75.00%、89.66%,即HPV E6/E7 mRNA的阳性率随着宫颈病变加重而升高。2019年一项研究显示[17],HPV E6/E7 mRNA在炎症组、LSIL、HSIL+组的阳性率依次为44.52%、69.66%和90.14%,本研究结果与之相近。且本研究显示,HPV E6/E7 mRNA与宫颈病变的病理分级相关,HPV DNA检测仅证实了病毒的存在,而HPV E6/E7 mRNA则显示了致癌基因转录活性的增加,从而增加了该检测的预后价值,可以更好的评估宫颈病变风险。
目前指南推荐的宫颈癌筛查方案,对于初筛HPV16/18 阳性者,即使TCT检查呈阴性,也建议行阴道镜检查[1-3]。但这其中包含了部分一过性的HPV16、18型感染,造成资源浪费[11]。有研究发现[18],HPV16 DNA阳性且TCT阴性的患者发生HSIL+病变的风险为9.5%,HPV18 DNA阳性且TCT阴性的患者发生HSIL+病变的风险为5.9%。这些研究提示,HPV16/18 DNA阳性直接转诊阴道镜,可能会导致过度诊疗,增加患者的经济和心理负担。鉴于此,针对HPV16/18 DNA阳性的患者,有必要进一步分流管理。本研究对HPV16/18型DNA阳性患者分别采用TCT和HPV E6/E7 mRNA进行分流,结果显示TCT分流可以减少65.35%的阴道镜转诊,但同时会漏诊44.83%的HSIL+;HPV E6/E7 mRNA分流可以减少34.65%的阴道镜转诊,漏诊10.34%的HSIL+,提示HPV16/18型DNA阳性患者采用TCT或HPV E6/E7 mRNA方法进行分流,都可以减少阴道镜转诊,但同时也都会存在一定比例的HSIL+漏诊。国外有研究发现[19],HPV DNA阳性患者采用HPV E6/E7 mRNA分流可以减少63%的阴道镜转诊,漏诊率为32%。其结果与本研究结果存在差异,可能的原因为本研究入组的样本为HPV16/18型DNA阳性,未包含HPV其他型阳性的样本。
为进一步探讨HPV E6/E7 mRNA的诊断分流价值,本研究同时采用HPV E6/E7 mRNA和TCT对HPV16/18 DNA阳性者进行分流,结果显示HPV E6/E7 mRNA对NILM组分流可以减少46.99%的阴道镜转诊,但漏检23.08%的HSIL+;HPV E6/E7 mRNA对≥ASC-US组分流可以减少11.36%的阴道镜转诊,且无漏检HSIL+,表明HPV16/18 DNA阳性患者同时采用TCT≥ASC-US和HPV E6/E7 mRNA进行分流,既可以减少阴道镜转诊,又降低宫颈HSIL+的漏诊率,提升筛查的阳性预测值。王富伟等[20]也对HPV16/18 DNA阳性患者进一步分流,发现HPV E6/E7 mRNA对ASC-US/LSIL组分流可以减少34.1%的阴道镜转诊,但漏检14.8%的HSIL+,与本研究结果略有差异,分析原因可能是不同研究间的TCT检查灵敏度存在差异。TCT检测易受采样、制片及医生诊断水平等因素的干扰,不同研究之间TCT灵敏度存在差异。另有研究发现[21],HPV16/18型DNA阳性且TCT检查为NILM的患者,HPV E6/E7 mRNA分流后阳性预测值由21.62%提升至了40.54%,同样支持HPV E6/E7 mRNA对HPV16/18型DNA阳性患者的分流价值。
综上所述,HPV E6/E7 mRNA检测方法的特异性高于HPV DNA,可以用于HPV16/18型DNA阳性患者的分流,以减少不必要的阴道镜检查。HPV16/18 DNA阳性者用TCT联合HPV E6/E7 mRNA进行分流,可以减少阴道镜检查,同时降低≥ASC-US的患者漏诊HSIL+的风险。
参考文献:
[1]中国优生科学协会阴道镜和宫颈病理学分会专家委员会.中国子宫颈癌筛查及异常管理相关问题专家共识(一)[J].中国妇产科临床杂志,2017,18(2):190-192.
[2]Perkins RB,Guido RS,Castle PE,et al.2019 ASCCP Risk-Based Management Consensus Guidelines for Abnormal Cervical Cancer Screening Tests and Cancer Precursors[J].J Low Genit Tract Dis,2020,24(2):102-131.
[3]Hu SY,Zhao XL,Zhang Y,et al.Interpretation of \"WHO guideline for screening and treatment of cervical pre-cancer lesions for cervical cancer prevention, second edition\"[J].National Medical Journal of China,2021,101(34):2653-2657.
[4]Wang R,Guo XL,Wisman GB,et al.Nationwide prevalence of human papillomavirus infection and viralgenotype distribution in 37 cities in China[J].BMC Infect Dis,2015,15:257.
[5]Zhao X,Zhao S,Hu S,et al.Role of Human Papillomavirus DNA Load in Predicting the Long-term Risk of Cervical Cancer: A 15-Year Prospective Cohort Study in China[J].Infect Dis,2019,219(2):215-222.
[6]魏丽惠.在中国实施子宫颈癌多元化筛查的策略[J].中国妇产科临床杂志,2015,16(1):1-2.
[7]Sharma B,Lakhanpal V,Singh K,et al.Evaluation of HPV E6/E7 mRNA Detection in Clinically Suspected Cases of Cervical Cancer with Abnormal Cytology: Time to Upgrade the Screening Protocols[J].Lab Physicians,2022,14(3):336-342.
[8]Origoni M,Cristoforoni P,CarminatiG,et al.E6/E7 mRNA testing for human papilloma virus-induced highgrade cervical intraepithelial disease (CIN2/CIN3): a promising perspective[J].Ecancermedicalscience,2015,9:533.
[9]Coquillard G,Palao B,Patterson BK.Quantification of intracellular HPV E6/E7 mRNA expression increases the specificity and positive predictive value of cervical cancer screening compared to HPV DNA[J].Gynecol Oncol,2011,120(01):89-93.
[10]Breitenecker G.Cervical cancer screening: past--present--future[J].Pathologe,2009,30 Suppl 2:128-35.
[11]Karlsen F,Muturi M,Muyabwa C,et al.The potential of RNA as a target for national screening of pre-cancer[J].J Public Health Afr,2018,9(3):866.
[12]Weston G,Dombrowski C,Harvey MJ,et al.Original research: Use of the Aptima mRNA high-risk human papillomavirus (HR-HPV) assay compared to a DNA HR-HPV assay in the English cervical screening programme: a decision tree model based economic evaluation[J].BMJ Open,2020,10(3):e031303.
[13]Bruno MT,Ferrara M,Fava V,et al.HPV genotype determination and E6/E7 mRNA detection for management of HPV positive women[J].Virol J,2018,15(1):52.
[14]Pérot P,Biton A,Marchetta J,et al.Broad-Range Papillomavirus Transcriptome as a Biomarker of Papillomavirus-Associated Cervical High-Grade Cytology[J].J Mol Diagn,2019,21(5):768-781.
[15]潘学景,任琛琛,杨立,等.HPV E6/E7 mRNA检测对ASCUS患者分流管理的随访研究[J].现代妇产科进展,2019,28(5):359-362.
[16]李晓林,刘莹,范俊,等.hrHPV E6/E7 mRNA检测用于宫颈癌联合筛查的横断面研究[J].现代妇产科进展,2016,25(10):739-743.
[17]刘孝敏,韩丽萍,孙嘉敏,等.宫颈癌临床筛查方法探究[J].肿瘤基础与临床,2019,32(5):405-409.
[18]Monsonego J,Cox JT,Behrens C,Sandri M,et al.Prevalence of high-risk human papilloma virus genotypes and associated risk of cervical precancerous lesions in a large U.S.screening population: data from the ATHENA trial[J].Gynecol Oncol,2015,137:47-54.
[19]Benevolo M,Vocaturo A,Caraceni D,et al.Sensitivity, specificity, and clinical value of human papillomavirus (HPV) E6/E7 mRNA assay as a triage test for cervical cytology and HPV DNA test[J].J Clin Microbiol,2011,49(7):2643-2650.
[20]王富伟,魏爱婷,郭风涛.人乳头状瘤病毒E6/E7mRNA检测对分流人乳头状瘤病毒16/18阳性病人的临床评价[J].中国卫生检验杂志,2017,27(10):1445-1447.
[21]Li L,Zhang Q,Chen Y,et al.Role of E6/E7 mRNA in discriminating patients with high-risk human papilloma virus-positive associated with cytology-negative and atypical squamous cells of undetermined significance[J].Biomedical Research (India),2017,9(28):3986-3990.
收稿日期:2023-09-18;修回日期:2023-09-26
编辑/杜帆
基金项目:广东省中医药局科研项目(编号:20221043)
作者简介:王意(1979.9-),女,河北保定人,硕士,副主任医师,主要从事宫颈癌及癌前病变的筛查与防治、阴道镜规范化检查与质控的研究
