系统性红斑狼疮并发股骨头坏死的临床特点及危险因素分析
2024-12-03王旭高钟丽桂银莉常琼洁陈运转
【摘 要】目的:探索系统性红斑狼疮(SLE)并发股骨头坏死(ONFH)患者的临床特点及其危险因素。方法:回顾性收集2016年1月至2022年6月在郑州人民医院治疗的SLE患者的临床资料。共17例
并发ONFH的患者组成ONFH组,同时随机抽取51例未并发ONFH的SLE患者作为对照组。比较2组SLE患者的一般情况、临床特征、实验室检查,及治疗情况,并采用二元Logistics回归进行多因素分析。结果:ONFH组纤维蛋白原 > 3.5 g·L-1、白细胞减少、抗β2GPⅠ抗体阳性的比例均高于对照组(P < 0.05);ONFH组病情复发率(41.18%)明显高于对照组(15.69%),但差异无统计学意义(P = 0.063)。多因素Logistic回归分析发现,病情复发(OR = 4.194,95%CI = [1.053,16.702],P = 0.042)、纤维蛋白原 > 3.5 g·L-1(OR = 9.974,95%CI = [1.457,68.286],P = 0.019)是SLE并发ONFH的危险因素。进一步分组分析发现,病情复发的SLE患者中,糖皮质激素(GC)治疗时间及GC累积量 > 10 g的比例均高于未复发者(P < 0.05)。结论:病情复发及纤维蛋白原 > 3.5 g·L-1是SLE患者并发ONFH的危险因素。病情复发患者ONFH风险增高可能与GC治疗时间及累积量增加有关。
【关键词】 系统性红斑狼疮;股骨头坏死;临床特点;危险因素
Analysis of Clinical Characteristics and Risk Factors of Systemic Lupus Erythematosus Complicated with Osteonecrosis of the Femoral Head
WANG Xu,GAO Zhong-li,GUI Yin-li,CHANG Qiong-jie,CHEN Yun-zhuan
【ABSTRACT】Objective:To explore the clinical characteristics and risk factors of patients with systemic lupus erythematosus(SLE)complicated with osteonecrosis of the femoral head(ONFH).Methods:Clinical data of SLE patients treated at Zhengzhou People's Hospital from January 2016 to June 2022 were retrospectively collected.A total of 17 patients with concurrent ONFH were included in the ONFH group,while 51 SLE patients
without concurrent ONFH were randomly selected as the control group.The general condition,clinical features,
laboratory tests,and treatment status of two groups of SLE patients were compared,and a multivariate analysis
was conducted using binary logistics regression.Results:The proportions of fibrinogen > 3.5 g·L-1,leukopenia,
and positive anti-β2GPⅠ antibodies in the ONFH group were higher than those in the control group(P < 0.05);
the recurrence rate in the ONFH group(41.18%)was significantly higher than that of the control group(15.69%),
but the difference was not statistically significant(P = 0.063).Multivariate logistic regression analysis revealed
that disease recurrence(OR = 4.194,
95%CI = [1.053,16.702],P = 0.042)and fibrinogen > 3.5 g·L-1(OR = 9.974,95%CI = [1.457,68.286],P = 0.019)are risk factors for SLE complicated with ONFH.Further grouping analysis revealed that among SLE patients with disease recurrence,the proportion of glucocorticoid(GC)treatment time and GC accumulation > 10 g were higher than those without recurrence(P < 0.05).Conclusion:Disease recurrence and fibrinogen > 3.5 g·L-1 are risk factors for ONFH in SLE patients.The increased risk of ONFH in patients with disease recurrence may be related to the increased duration and cumulative amount of GC treatment.
【Keywords】 systemic lupus erythematosus;osteonecrosis of the femoral head;clinical characteristics;risk factors
股骨头坏死(osteonecrosis of the femoral head,
ONFH)是系统性红斑狼疮(systemic lupus erythematosus,SLE)患者相对常见的并发症,常导致股骨头结构塌陷,引起关节疼痛和功能丧失。SLE好发于青年女性,ONFH的发生严重影响其生活质量。
SLE并发ONFH的病因和发病机制尚不清楚,因此缺乏有效的预防手段。研究表明,高剂量糖皮质激素(GC)的使用与ONFH的发生密切相关[1]。此外,凝血异常、血脂异常、血管炎、抗磷脂抗体(aPLs),以及遗传等也在SLE并发ONFH中发挥潜在的作用,但一些研究结论并不一致[2]。
早期诊断及干预对于SLE并发ONFH的预后至关重要。因此,筛查SLE并发ONHF的可能危险因素,帮助临床医生识别高危人群是非常必要的。本研究回顾性分析17例SLE并发ONFH患者的临床资料、临床特点,并探索可能的危险因素,为临床医师早期识别高风险患者提供依据。
1 临床资料
1.1 研究对象 回顾性分析2016年1月至2022年
6月在郑州人民医院住院的271例SLE患者的临床资料。所有患者均随访至少半年。并发ONFH的SLE患者共17例为ONFH组,通过随机抽样法按1∶3选取未发生ONFH的SLE患者51例为对照组。本研究已获得我院伦理委员会的批准,并豁免签署患者知情同意书。
1.2 诊断标准 按照1997年美国风湿病学会(ACR)[3]或2012年SLE国际合作组织(SLICC)制定的SLE分类标准[4]。
1.3 纳入标准 ①符合上述诊断标准;②年龄≥18岁;③临床资料完整。
1.4 排除标准 ①重叠其他系统性风湿病者,如类风湿关节炎、炎症性肌病、系统性硬化症等;
②有髋关节创伤史、长期过量饮酒史、血红蛋白病病史者;③ONFH确诊时间早于研究时间者。
2 方 法
2.1 研究方法 收集2组患者基线期的临床资料,包括发病年龄、性别、体质量指数(BMI)、病程、合并症、疾病活动指数SLE(SLEDAI-2K)评分、病情复发情况等。临床表现包括有无皮疹、雷诺现象、关节炎、肾脏受累等,实验室检查包括血常规、补体、aPLs、抗ENA抗体谱,以及诊断ONFH时的甘油三酯、胆固醇、纤维蛋白原水平(对照组为最后一次随访时)。比较2组GC起始量、GC累积量、是否冲击、GC治疗时间、抗凝/抗血小板药物、硫酸羟氯喹、免疫抑制剂(包括环磷酰胺、吗替麦考酚酯、环孢素、他克莫司、硫唑嘌呤、甲氨蝶呤)等应用情况。当使用不同类型的皮质类固醇制剂时,均换算成等效剂量的泼尼松。
本研究纳入的ONFH患者均为症状性ONFH,定义为有髋部疼痛并经MRI证实,或经X线诊断的ONFH。病情复发根据SELENA-SLEDAI复发指数(SFI)中严重复发的标准定义[5],符合一项或多项:①SLEDAI > 12;②新发/加重的中枢神经系统受累、血管炎、肾小球肾炎、肌炎、血小板计数 < 60 000个·mm-3、溶血性贫血(血红蛋白< 70 g·L-1)、需要双倍剂量泼尼松或剂量 >0.5 mg·kg-1;③因SLE需要住院治疗;④出现任何需要泼尼松0.5 mg·kg-1或新的免疫抑制治疗的病情活动;⑤医生整体评估(PGA) > 2.5。
2.2 统计学方法 采用SPSS 26.0软件进行统计分析。计量资料采用Shapiro-Wilk检验判断是否为正态分布,非正态分布资料以中位数和四分位数间距[M(P25,P75)]表示,采用Mann-Whitney U检验;计数资料以例数和百分比(%)表示,采用χ2检验或Fisher确切概率法。采用Logistic回归进行多因素分析。以P < 0.05为差异有统计学意义。
3 结 果
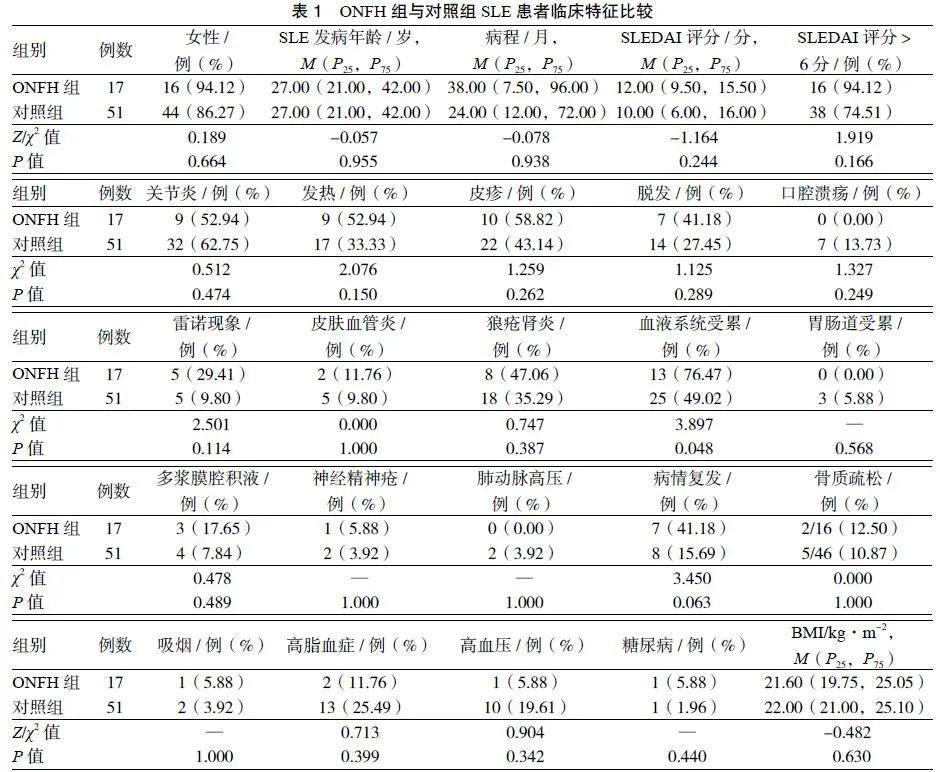
3.1 ONFH组与对照组临床特征比较 ONFH组女性16例(94.12%),SLE发病年龄17~68岁,中位数27岁。从SLE发病到ONFH发病的中位病程为38个月(4~204个月),其中7例(41.18%)在SLE发病1年内并发ONFH。双侧ONFH 12例,左髋2例,右髋3例,1例合并双膝关节骨梗死。2组在性别、发病年龄、病程、SLEDAI-2K评分、临床表现、合并症、BMI方面比较,差异无统计学意义(P > 0.05)。ONFH组出现血液系统受累的比例高于对照组,差异有统计学意义(P < 0.05)。ONFH组有7例出现病情复发(41.18%),复发率高于对照组(15.69%),但差异无统计学意义(P = 0.063)。见表1。
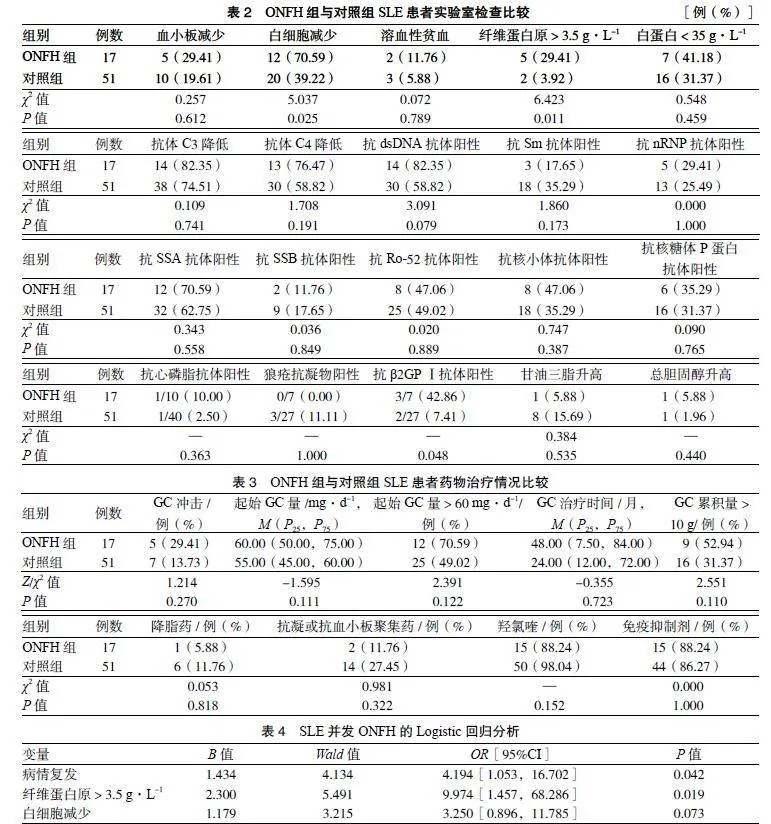
3.2 ONFH组与对照组实验室检查比较 ONFH组纤维蛋白原 > 3.5 g·L-1比例、白细胞减少的比例、抗β2GPⅠ抗体阳性的比例高于对照组,差异均有统计学意义(P < 0.05)。见表2。
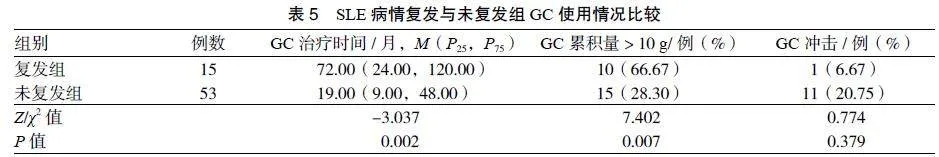
3.3 ONFH组与对照组药物治疗情况比较 ONFH组5例接受GC冲击治疗,12例起始GC量每日 >
60 mg,15例接受羟氯喹及免疫抑制剂治疗。ONFH组与对照组在GC冲击、起始GC量、GC治疗时间、GC累积量方面比较,差异均无统计学意义(P > 0.05)。2组在降脂药、抗凝或抗血小板聚集药、羟氯喹、免疫抑制剂应用方面比较,差异均无统计学意义(P > 0.05)。
3.4 SLE并发ONFH的多因素Logistic回归分析 将病情复发、纤维蛋白原 > 3.5 g·L-1、白细胞减少纳入多因素Logistic回归分析,结果显示,病情复发(OR = 4.194,95%CI = [1.053,16.702],P = 0.042),纤维蛋白原 > 3.5 g·L-1(OR = 9.974,95%CI = [1.457,68.286],P = 0.019)是SLE并发ONFH的危险因素。见表4。
3.5 SLE病情复发组与未复发组GC使用情况比较 根据病情是否复发对选取的SLE患者进一步分组,分为复发组15例和未复发组53例,比较2组GC使用情况。结果显示,SLE病情复发组GC治疗时间及GC累积量> 10 g的比例均高于未复发组,差异有统计学意义(P < 0.05)。见表5。2组在GC冲击方面比较,差异无统计学意义(P > 0.05)。
4 讨 论
目前,除了GC,SLE并发ONFH的其他危险因素尚不明确。本研究通过多因素分析发现,SLE病情复发及纤维蛋白原 > 3.5 g·L-1是SLE并发ONFH的危险因素。
病情复发是SLE患者的常见临床特征。研究显示,SLE患者4年内总复发风险为60%,是导致器官损伤和不良预后的主要原因[6]。目前,关于病情复发与ONFH的关系鲜有报道。日本一项研究对106例SLE患者平均随访13.6年,发现
6个关节发生骨坏死,且均发生在SLE复发的患者中[7]。从SLE复发到出现新的骨坏死病变的平均时间为6.2个月。另一项研究随访17例复发的SLE患者,GC用量均从维持剂量增加至中/大剂量,至少随访1年,5例(29.4%)患者发生骨坏死[8]。本研究发现,ONFH组出现病情复发的比例高于对照组,进一步回归分析发现,病情复发是SLE并发ONFH的危险因素,与上述2项研究相符。本研究进一步发现,SLE复发组GC治疗时间及GC累积量 > 10 g的比例均高于未复发组。提示对于病情复发的SLE患者,并发ONFH风险增高的原因可能与GC累积量及治疗时间增加有关。
纤维蛋白原是肝脏合成的一种蛋白质,在凝血酶的作用下转化为纤维蛋白,可增加血液黏度和促进血小板聚集。因此,纤维蛋白原水平升高在理论上可能导致微血管异常引起缺血,这是ONFH的潜在病理生理过程。WU等[9]研究155例ONFH患者发现,ONFH组较对照组具有更高的纤维蛋白原水平,并提出ONFH患者的凝血功能障碍与一氧化氮合成酶基因多态性可能有关。LIU等[10]研究发现,在类固醇激素相关的ONFH患者中,纤维蛋白原α的表达明显高于健康对照组。然而,以色列学者有相反的发现,在25例膝关节自发性骨坏死患者中,9例纤维蛋白原升高,但高于标准阈值不到1个标准差[11]。本研究发现,纤维蛋白原 > 3.5 g·L-1在单因素及多因素分析中均有统计学意义,提示纤维蛋白原 > 3.5 g·L-1是SLE患者并发ONFH的危险因素,高凝状态和微血管血栓形成可能在SLE并发ONFH中起重要作用。
白细胞减少是SLE常见的血液系统表现之一,但白细胞减少与SLE并发ONFH的关系尚未有报道。KUNYAKHAM等[12]研究发现,血液系统异常是SLE并发ONFH的危险因素,但并未细分何种血液系统损害。本研究发现,ONFH组白细胞减少比例高于对照组,但多因素分析中差异无统计学意义(P > 0.05)。SLE中aPLs的存在可导致高凝状态,通过促进血管内凝血进而导致ONFH的发生。然而在SLE患者中,ONFH和aPLs之间的关系仍然存在争议。本研究发现,ONFH患者抗β2GPⅠ抗体阳性的比例增高,与既往研究结果不一致[13]。但由于本研究中仅部分患者完成抗β2GPⅠ抗体检测,病例数偏小,结果容易受到随机因素的影响,因此需要进一步开展更大样本队列研究阐明抗β2GPⅠ抗体与ONFH的关系。高脂血症被认为是SLE中GC诱导的ONFH重要危险因素[14]。从病理角度看,GC治疗可增加骨髓脂肪生成和脂肪细胞肥大,引起骨内压升高,阻断股骨头的血液流动,导致缺血性ONFH。本研究未发现ONFH组高甘油三酯及高胆固醇发生率升高,与既往一些研究结果相似,考虑可能与不同研究血脂检测时机不同有关[15]。血脂水平随着GC治疗时间的延长及GC剂量的下调而不断发生变化。本研究检测ONFH发生时患者血脂水平,部分研究则选取GC治疗
4周后的血脂水平。
GC被认为是SLE并发ONFH的最主要危险因素,可通过诱发高凝状态、抑制血管生成、促进脂肪细胞肥大、促进骨细凋亡等机制最终导致骨坏死。本研究中,ONFH组GC起始量及GC累积剂量 > 10 g的比例较对照组有升高趋势,但差异无统计学意义(P > 0.05),考虑可能与病例数偏少有关。GC冲击治疗具有更强的免疫抑制和抗炎的作用,常用来治疗重型SLE。尽管GC冲击可导致更高的GC累积量,但关于GC冲击与ONFH的关系方面目前仍存在一定的争议。一项MRI研究发现,大剂量甲泼尼龙冲击与SLE患者早期无症状骨坏死强相关。MASSARDO等[16]同样发现,大剂量GC冲击与SLE骨坏死相关。相反,多项研究未发现GC冲击与骨坏死具有相关性。一些研究同样发现GC冲击并不是骨坏死的独立危险因素[17]。本研究未发现GC冲击会增加SLE患者ONFH的风险。高凝状态与ONFH相关,但本研究发现2组在抗凝或抗血小板药物方面差异无统计学意义,提示SLE并发ONFH可能是多种因素共同作用的结果,单独的抗凝治疗作用有限。
本研究尚存在一些不足。首先,本研究为回顾性病例对照研究,不可避免地存在选择偏倚,而且,无法获取患者更详尽的用药信息。其次,无症状ONFH患者可能已被纳入疾病对照组。再次,样本量偏小,统计功效不高。未来基于MRI筛查的大规模前瞻性队列研究,将帮助我们更好地了解SLE并发ONFH。
总的来说,本研究发现病情复发及纤维蛋白原 > 3.5 g·L-1是SLE患者并发ONFH的危险因素,需引起重视。病情复发患者ONFH风险增高可能与GC治疗时间及累积量增加有关。
参考文献
[1] KANEKO K,CHEN H,KAUFMAN M,et al.
Glucocorticoid-induced osteonecrosis in systemic lupus erythematosus patients[J].Clin Transl Med,2021,11(10):e526-e548.
[2] ZHENG Y,ZHENG Z,ZHANG K,et al.Osteonecrosis in systemic lupus erythematosus:systematic insight from the epidemiology,pathogenesis,diagnosis and management[J].Autoimmun Rev,2022,21(2):102992-102998.
[3] HOCHBERG MC.Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus[J].Arthritis Rheum,1997,40(9):1725-1736.
[4] PETRI M,ORBAI A M,ALARCÓN GS,et al.Derivation and validation of the Systemic Lupus International Collaborating Clinics classification criteria for systemic lupus erythematosus [J].Arthritis Rheum,2012,64(8):2677-2686.
[5] PETRI M,KIM MY,KALUNIAN KC,et al.Combined oral contraceptives in women with systemic lupus erythematosus[J].N Engl J Med,2005,353(24):2550-2558.
[6] NOSSENT J,KISS E,ROZMAN B,et al.Disease activity and damage accrual during the early disease course in a multinational inception cohort of patients with systemic lupus erythematosus[J].Lupus,2010,19(8):949-956.
[7] NAKAMURA J,OHTORI S,SAKAMOTO M,et al.
Development of new osteonecrosis in systemic lupus erythematosus patients in association with long-term corticosteroid therapy after disease recurrence[J].Clin Exp Rheumatol,2010,28(1):13-18.
[8] SEKIYA F,YAMAJI K,YANG K,et al.Investigation of occurrence of osteonecrosis of the femoral head after increasing corticosteroids in patients with recurring systemic lupus erythematosus[J].Rheumatol Int,2010,30(12):1587-1593.
[9] WU CT,LIN RLC,SUNG PH,et al.Association of nitric oxide synthase polymorphism and coagulopathy in patients with osteonecrosis of the femoral head[J].
J Clin Med,2022,11(17):4963-4970.
[10] LIU L,SONG J,LI J,et al.Isoform 1 of fibrinogen alpha chain precursor is a potential biomarker for steroid-induced osteonecrosis of the femoral head[J].Proteom Clin Appl,2020,14(6):e1900099-e1900108.
[11] MAROM N,KOCH JE,BEER Y,et al.Thrombophilia-associated factors in patients with spontaneous osteonecrosis of the knee[J].Cartilage,2019,10(1):53-60.
[12] KUNYAKHAM W,FOOCHAROEN C,MAHAKKAN
UKRAUH A,et al.Prevalence and risk factor for symptomatic avascular necrosis development in Thai systemic lupus erythematosus patients[J].Asian Pac J Allergy,2012,30(2):152-157.
[13] HISADA R,KATO M,OHNISHI N,et al.
Antiphospholipid score is a novel risk factor for idiopathic osteonecrosis of the femoral head in patients with systemic lupus erythematosus[J].Rheumatology,2019,58(4):645-649.
[14] KURODA T,TANABE N,WAKAMATSU A,et al.High triglyceride is a risk factor for silent osteonecrosis of the femoral head in systemic lupus erythematosus[J].Clin Rheumatol,2015,34(12):2071-2077.
[15] LONG Y,ZHANG S,ZHAO J,et al.Risk of osteonecrosis in systemic lupus erythematosus:an 11-year Chinese single-center cohort study[J].Lupus,2021,30(9):1459-1468.
[16] MASSARDO L,JACOBELLI S,LEISSNER M,et al.
High-dose intravenous methylprednisolone therapy associated with osteonecrosis in patients with systemic lupus erythematosus[J].Lupus,1992,1(6):401-405.
[17] RUIZ-ARRUZA I,UGARTE A,CABEZAS-RODRIGUEZ I,et al.Glucocorticoids and irreversible damage in patients with systemic lupus erythemat-
osus[J].Rheumatology,2014,53(8):1470-1476.
收稿日期:2024-04-10;修回日期:2024-05-28