基于术后凝血四项及D-二聚体水平构建骨折患者术后下肢深静脉血栓形成的风险预测模型
2024-11-07黄燕惠罗文军郑享梅

【摘要】 目的 探究骨折患者术后凝血四项[凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)]和D-二聚体水平对预测患者发生下肢深静脉血栓(DVT)风险的价值,并构建风险预测模型。
方法 以2021年10月—2023年1月期间于抚州市临川区第一人民医院治疗的330例骨折患者作为研究对象,回顾性收集患者的一般资料(年龄、性别、体重指数、吸烟史、饮酒史、周围血管疾病、内科疾病、下肢静脉曲张史)、病情资料(骨折类型、骨折部位、受伤至手术的时间)和实验室指标(PT、APTT、TT、FIB、D-二聚体),根据术后是否发生DVT,将患者分为DVT组和无DVT组。通过单因素分析和二元logistic回归分析筛选出患者术后下肢DVT形成的相关因素,并建立风险预测模型进行评估。
结果 年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、FIB、D-二聚体是骨折患者术后发生下肢DVT的危险因素(OR>1),APTT、TT是骨折患者术后发生下肢DVT的保护因素(OR<1)。模型预测的受试者工作特征(ROC)曲线的曲线下面积为0.875,敏感度为78.5%,特异性为84.2%,模型校正曲线总体趋势趋近于理想曲线,Hosmer-Lemeshow检验χ2=1.895,P=0.388,DCA曲线分析预测模型阈值概率在小于0.78或大于0.90时净获益均大于0。
结论 以年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、APTT、TT、FIB、D-二聚体为因素构建的骨折患者术后下肢深静脉血栓形成的风险预测模型对预测患者发生下肢DVT具有良好的预测效能。
【关键词】 骨折;深静脉血栓;凝血四项;D-二聚体;风险预测模型
中图分类号:R683.42;R619+.2 文献标志码:A DOI:10.3969/j.issn.1003-1383.2024.09.012
Construction of a risk prediction model for postoperative deep venous
thrombosis of lower limbs in fracture patients based on postoperative
four blood coagulation indexes and D-dimer levels
HUANG Yanhui, LUO Wenjun, ZHENG Xiangmei
(Department of Clinical Laboratory, the First People's Hospital of Linchuan District of Fuzhou, Fuzhou 344000, Jiangxi, China)
【Abstract】 Objective To investigate the predictive value of postoperative four blood coagulation indexes (prothrombin time [PT], activated partial thromboplastin time [APTT], prothrombin time [TT], fibrinogen [FIB]), and D-dimer levels in fracture patients in predicting the risk of deep vein thrombosis (DVT) in lower limbs, and to construct a risk prediction model.
Methods 330 patients with fractures treated in the First People's Hospital of Linchuan District of Fuzhou between October 2021 and January 2023 were used as study subjects, and general information (age, gender, body mass index, history of smoking, history of alcohol consumption, history of peripheral vascular disease, medical disease, and history of varicose veins of the lower limbs), condition information (fracture type, fracture site, time from injury to surgery), and laboratory test indexes (PT, APTT, TT, FIB, D-dimer) of the patients were retrospectively collected. Patients were divided into DVT group and non DVT group according whether DVT occurred after surgery. The relevant factors of postoperative DVT formation of lower limbs in the patients were selected by univariate analysis and binary logistic regression analysis, and a risk prediction model was established for evaluation.
Results Age, peripheral vascular disease, diabetes mellitus, intertrochanteric fracture site, time from injury to surgery, FIB, D-dimer were risk factors for postoperative DVT of lower limbs in fracture patients (OR>1), while APTT and TT were protective factors for postoperative DVT of lower limbs in fracture patients (OR<1). The area under the curve of receiver operating characteristic (ROC) curve predicted by the model was 0.875, sensitivity was 78.5%, and specificity was 84.2%. The overall trend of the model calibration curve was approaching ideal curve, with a Hosmer-Lemeshow test of χ2=1.895, P=0.388, DCA curve analysis predicted that the threshold probability of the model was greater than 0 when the net benefit was less than 0.78 or greater than 0.90.
Conclusion The risk prediction model for postoperative deep vein thrombosis in the lower limbs of fracture patients, which is constructed by age, peripheral vascular disease, diabetes mellitus, intertrochanteric fracture site, time from injury to surgery, APTT, TT, FIB, and D-dimer, has good predictive efficacy in predicting the occurrence of DVT in the lower limbs of the patients.
【Keywords】 fracture; deep vein thrombosis (DVT); four blood coagulation indexes; D-dimer; risk prediction model
深静脉血栓(deep venous thrombosis,DVT)是一种下肢静脉回流障碍性疾病,血液在深静脉内异常凝结,静脉回流障碍,引起肢体肿胀、疼痛及浅静脉扩张等临床症状。DVT是下肢骨折患者常见的并发症[1]。围手术期DVT发生率可达50%~60%[2]。在骨折和手术的过程中,除了骨质的破坏,血管内皮也不可避免地会受到损伤,机体应激导致凝血-纤溶系统功能紊乱,最终导致患者发生DVT,血栓脱落形成肺栓塞可导致患者猝死[3]。凝血四项和D-二聚体是临床中便捷的评估患者凝血及纤溶功能的指标,本研究通过收集分析2021年10月—2023年1月收治的骨折患者基线资料和凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)、D-二聚体的实验室检测数据,构建骨折患者术后下肢深静脉血栓形成风险预测模型,现报道如下。
1 资料与方法
1.1 样本量计算和来源
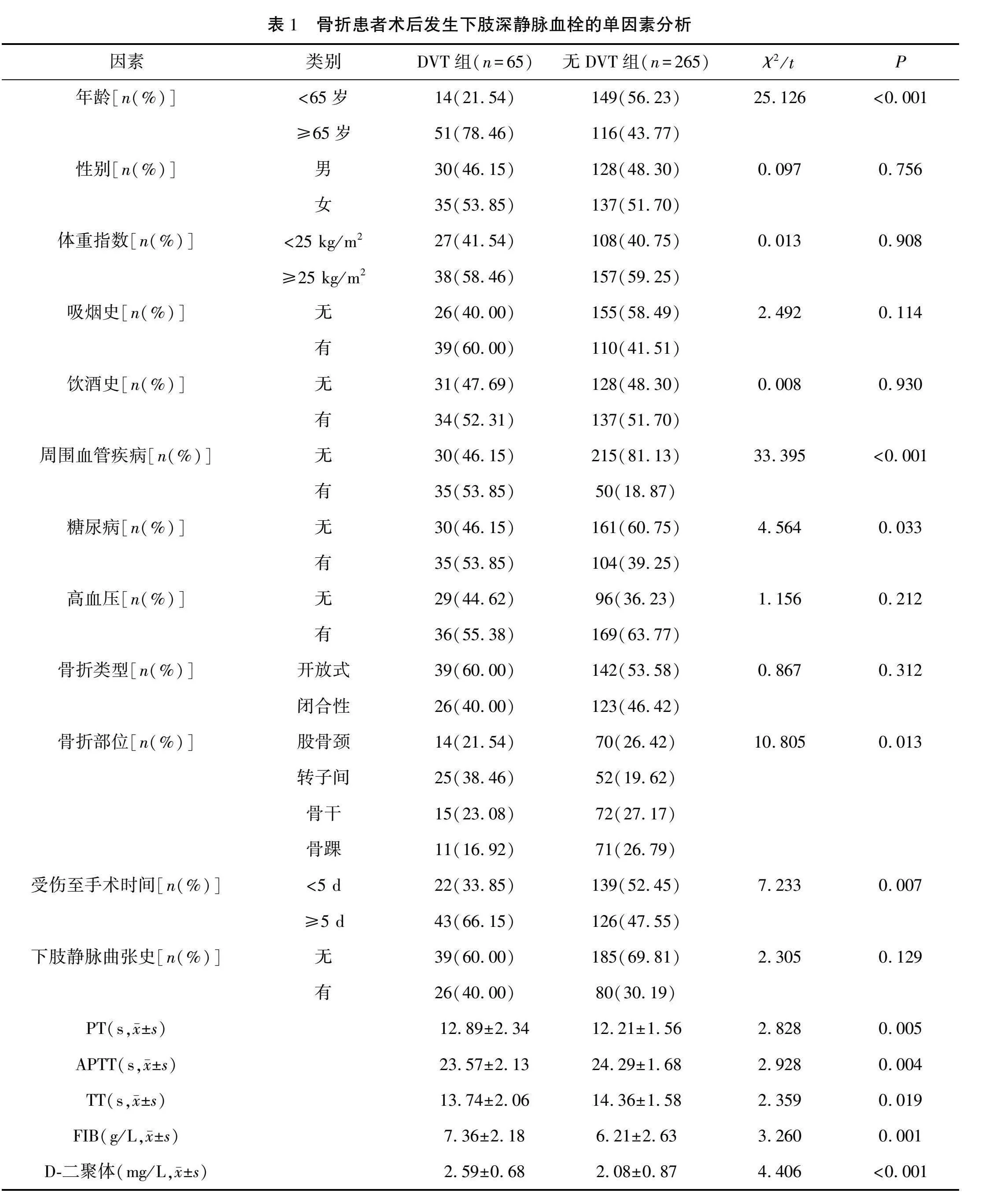
根据Kendell准则[4],观测数至少是因素的10倍。本研究最多纳入15 个待估因素进行分析,设定一个待估因素对应20个样本,考虑5%样本流失率,最终样本量计算至少为315例。最终本研究纳入2021年10月—2023年1月期间在本院接受治疗的330例骨折患者作为研究对象。纳入标准:①经影像学检查诊断符合下肢创伤性骨折,接受外科手术治疗;②术前静脉彩超或血管造影检查明确提示无深静脉血栓;③单侧骨折。排除标准:①合并结核、恶性肿、烧伤等高消耗性疾病的患者;②长期服用抗凝药物的患者;③临床资料不全的患者;④多发性骨折。根据患者是否发生DVT将患者分为DVT组和无DVT组。
1.2 资料收集
通过电子病历系统收集患者一般资料(年龄、性别、体重指数、吸烟史、饮酒史、周围血管疾病、内科疾病、下肢静脉曲张史)、病情资料(骨折类型、骨折部位、受伤至手术的时间)以及实验室指标(PT、APTT、TT、FIB、D-二聚体)的数据。
1.3 统计学方法
使用SPSS 21.0进行数据分析,计量资料以均数±标准差(±s)表示,经过Kolmogorov-smirnov检验符合正态分布的采用t检验,计数资料用[例(%)]表示,采用χ2检验。使用SPSS软件绘制受试者工作特征(ROC)曲线,在R语言软件中根据logistic回归筛选的变量构建列线图模型,进行Hosemer-Lemeshow检验评估预测模型的拟合优度,绘制Calibration校准曲线和决策曲线分析(decision curve analysis,DCA),评估模型的区分度和校准度。检验水准:α=0.05。
2 结 果
2.1 骨折患者术后发生下肢DVT情况
本研究中330例骨折患者有65例术后发生下肢DVT,发生率为19.70%。单因素分析结果如表1所示。
2.2 骨折患者术后发生下肢DVT的logistic回归分析
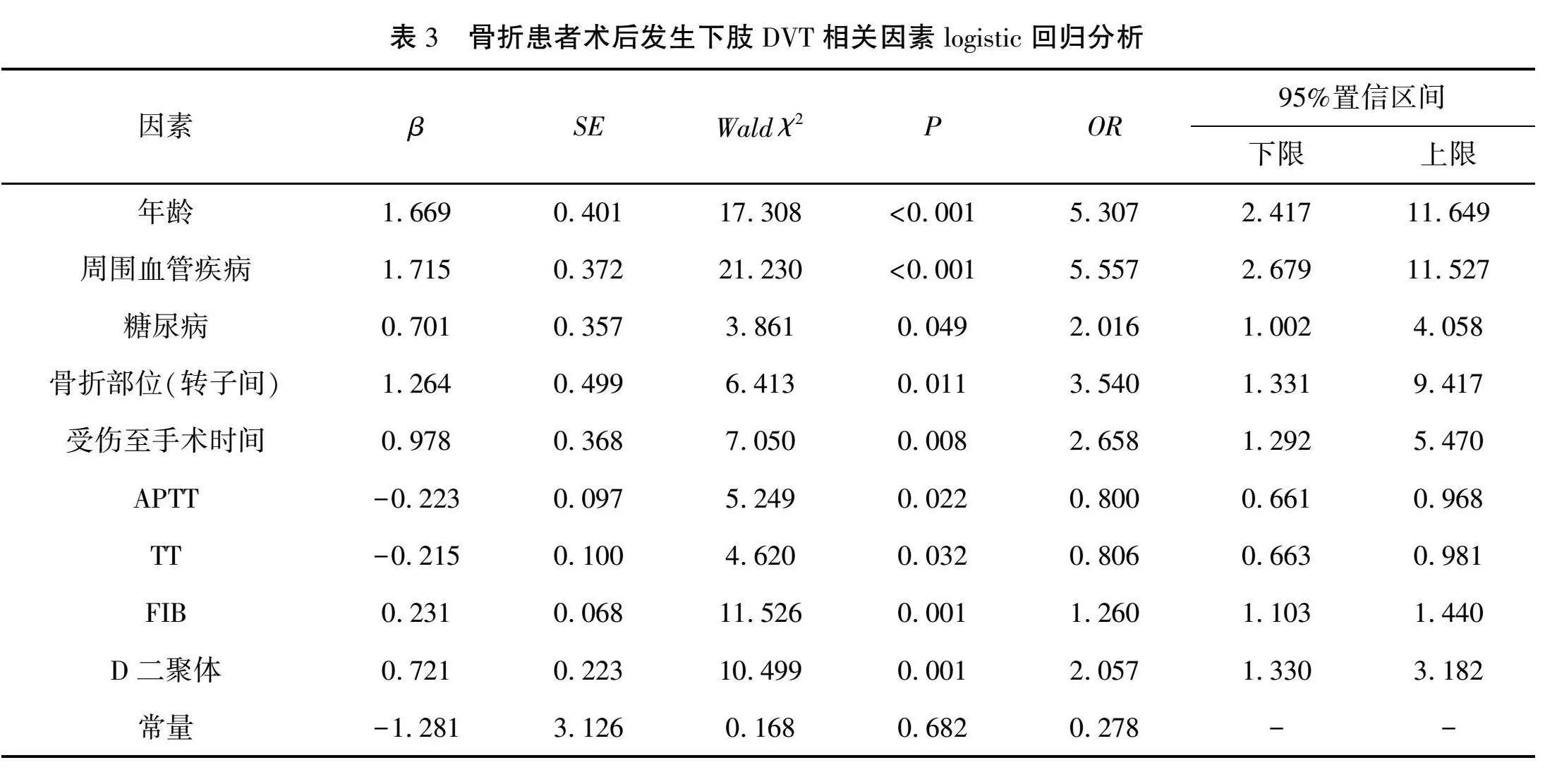
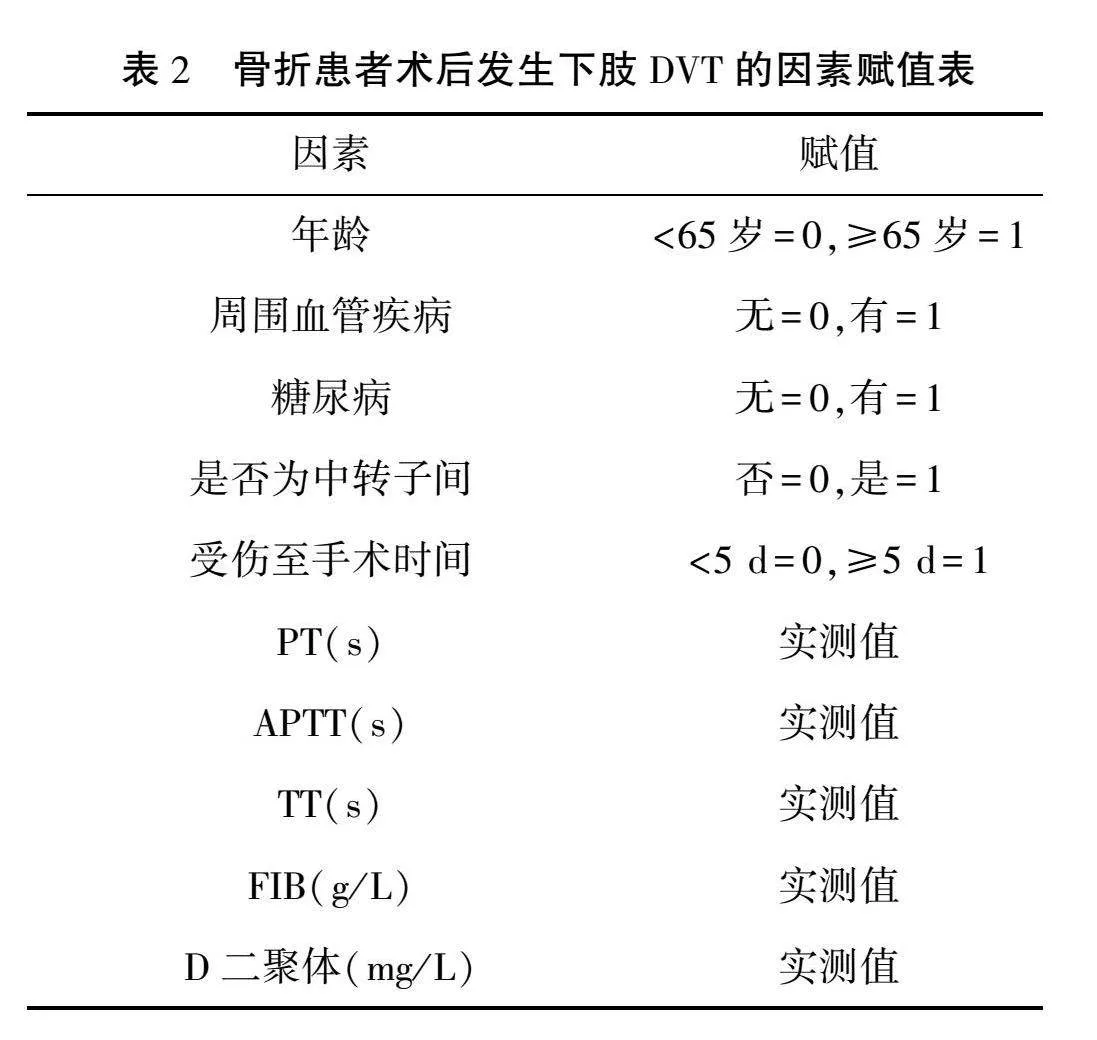
将骨折患者术后是否发生下肢DVT作为自变量(赋值:发生DVT=1,无DVT=0),将单因素分析中结果有统计学意义的因素,包括年龄、周围血管疾病、糖尿病、骨折部位、受伤至手术时间、PT、APTT、TT、FIB、D-二聚体进行logistic回归分析,赋值见表2。结果显示,年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、APTT、TT、FIB、D-二聚体均有统计学上意义(P<0.05),其中,年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、FIB、D-二聚体是骨折患者术后发生下肢DVT的危险因素(OR>1),APTT、TT是骨折患者术后发生下肢DVT的保护因素(OR<1)。见表3。
2.3 骨折患者术后发生下肢DVT的影响因素和模型预测的ROC曲线
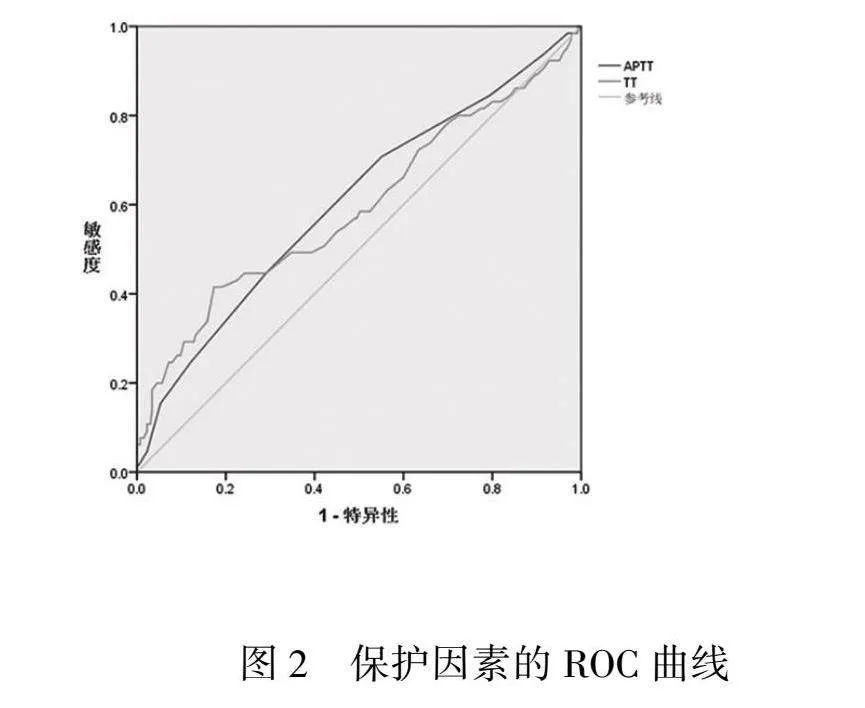
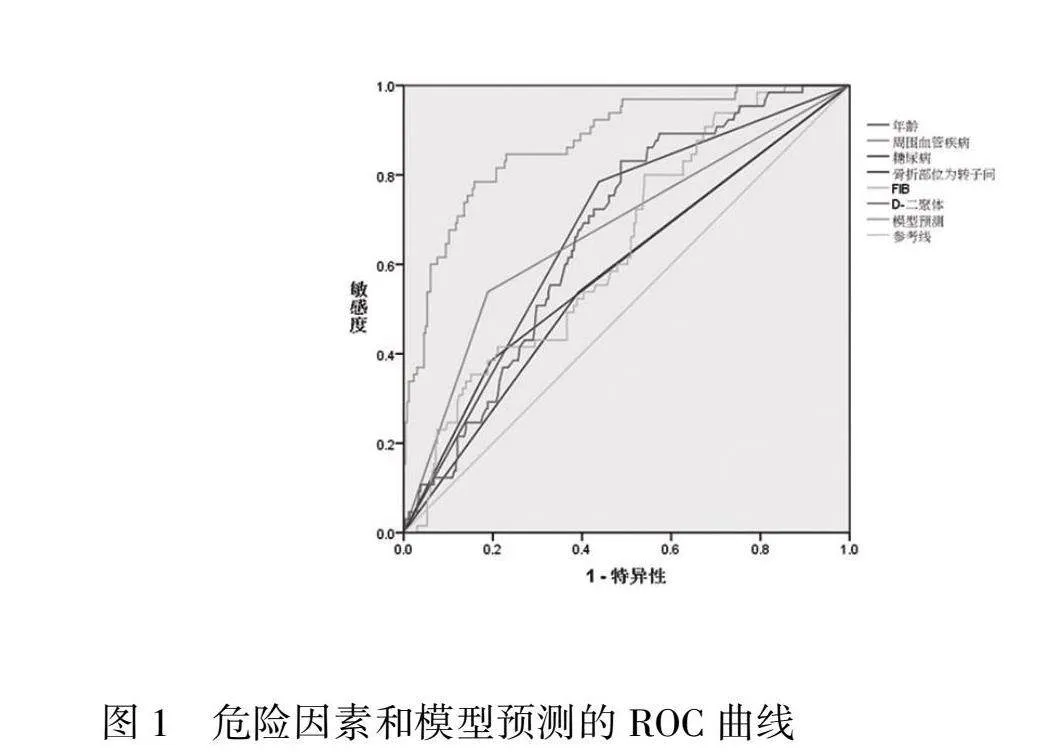
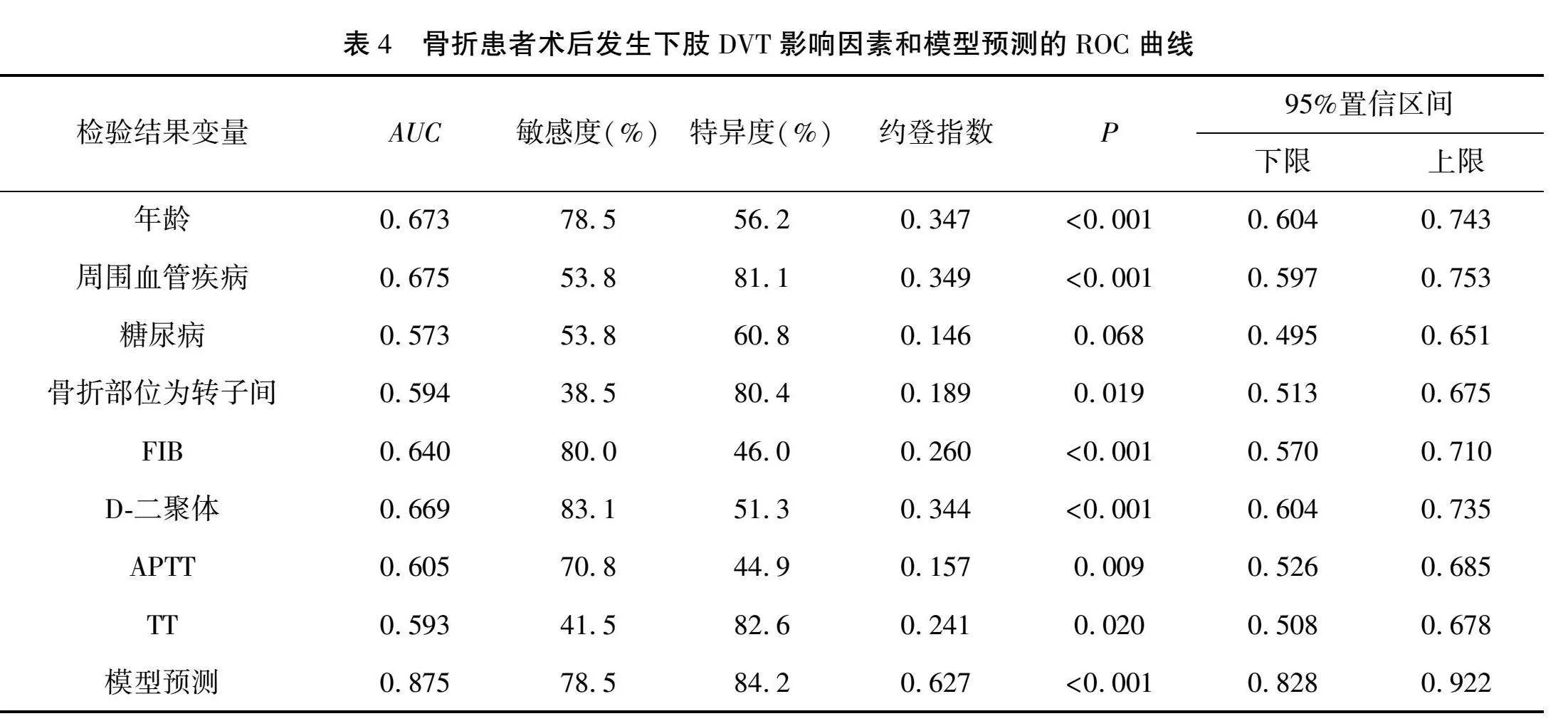
根据logistic回归分析结果中有统计学意义的因素和模型绘制预测骨折患者术后发生下肢DVT的ROC曲线。见图1、图2。ROC曲线详情见表4。本模型中APTT、TT是骨折患者术后发生下肢DVT的保护因素(OR<1),在绘制ROC曲线时设置以更小的检验结果表示更明确的检验。模型预测骨折患者术后发生下肢DVT的敏感度为78.5%,特异性为84.2%,AUC=0.875,表明该模型具有良好的预测能力。
2.4 骨折患者术后发生下肢DVT的Nomogram模型构建和效能评估
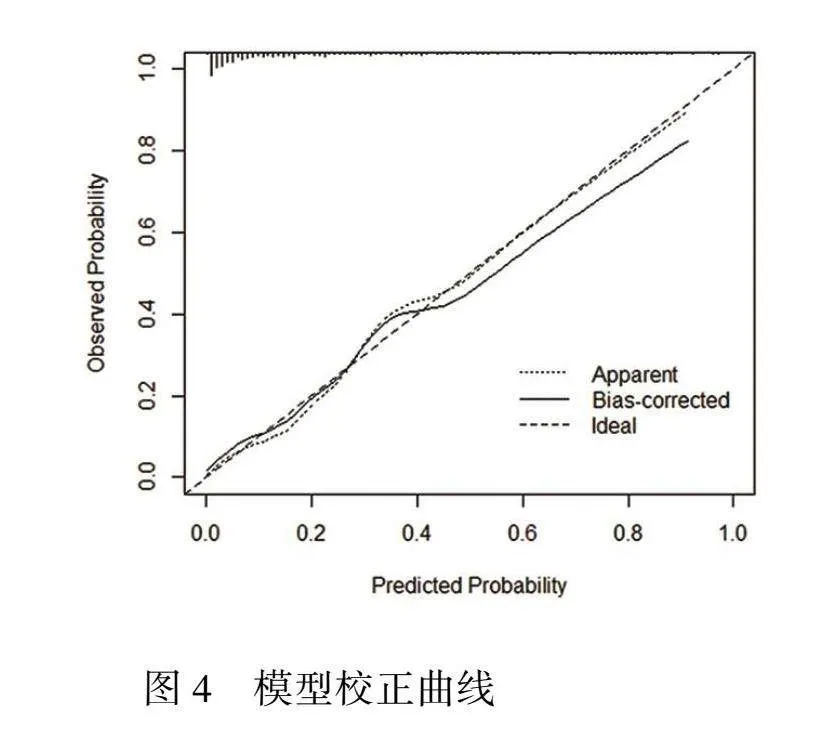
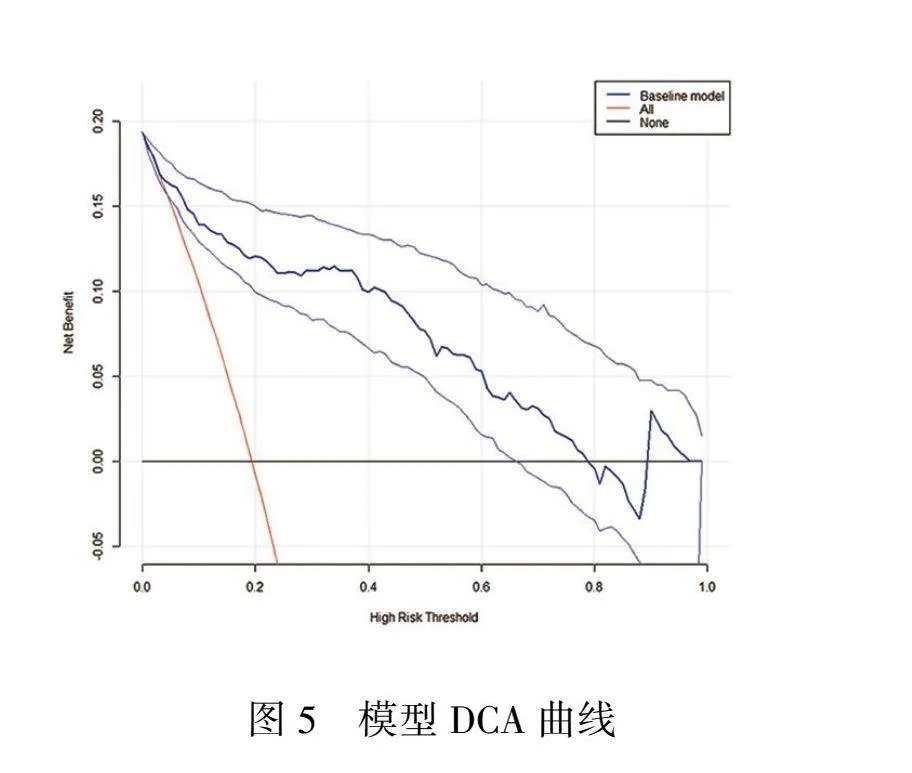
以logistic回归分析得到的变量为基础,通过Rstudio 4.2.1建立骨折患者术后发生下肢DVT的Nomogram模型,见图3。每一个因素对应的线段代表了该因素的可取范围,应用时计算患者所有变量单项得分的总分,从总分向“骨折患者术后发生下肢DVT的风险”对应的线段做一条垂线,所得即为该骨折患者术后发生下肢DVT的概率。将骨折患者术后发生下肢DVT的概率设为P,则可得Ln[P/(1-P)]=1.669×年龄+1.175×周围血管疾病+0.701×糖尿病+1.264×骨折部位(转子间)+0.978×受伤至手术时间+0.231×FIB+0.721×D-二聚体-0.223×APTT-0.215×TT-1.281,公式变化后可得P(发生下肢DVT风险)=1/[1+EXP(-1.281+1.669×年龄+1.175×周围血管疾病+0.701×糖尿病+1.264×骨折部位(转子间)+0.978×受伤至手术时间+0.231×FIB+0.721×D-二聚体-0.223×APTT-0.215×TT)]。对模型进行Hosemer-Lemeshow拟合优度检验,χ2=1.895,P=0.388,模型校正曲线总体趋势趋近于理想曲线,见图4。DCA曲线横坐标表示骨折患者术后发生下肢DVT的风险概率(阈值概率),纵坐标表示列线图预测模型诊断的净收益。结果显示,当阈值概率小于0.78或大于0.90时,预测模型净收益大于0,见图5。结果表明该模型具有良好的预测效能。
3 讨 论
下肢深静脉血栓是一种静脉回流障碍性疾病,血栓形成后不断扩张,可能会脱落,进而发生急性肺栓塞或血栓形成后综合征,对患者生命和生活质量造成严重威胁[5]。在临床上,凝血四项和D-二聚体是凝血功能异常的普遍筛查指标,是血栓性疾病的常规检测项目。本研究通过对骨折患者基线资料和凝血四项、D-二聚体资料的收集和分析,得出年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、APTT、TT、FIB、D-二聚体是骨折患者术后发生下肢DVT的相关影响因素的结果并构建模型、评估模型。具体分析如下:
3.1 模型的危险因素
年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、FIB、D-二聚体是骨折患者术后发生下肢DVT的危险因素(OR>1)。目前许多研究报道都表明年龄、D-二聚体是患者发生DVT的危险因素,但不同研究之间数据的分组都具有较大差别。一项研究股骨干骨折术后发生DVT的回顾性研究表明,年龄>35岁、D-二聚体>1.09 μg/mL是患者发生DVT的危险因素[6]。孙建平等学者[7]认为在发生髋部骨折的患者中,年龄>60岁是发生下肢DVT的独立危险因素。李欢欢等[8]研究发现,患者住院期间发生DVT的概率随着年龄增长而增加。赵英梅等[9]研究发现,18~30岁的青年其凝血功能与年长者相比,处于相对低凝的状态。随着年龄的增长,患者身体机能下降、血管弹性较差、肌肉泵血功能减退等因素可能是造成患者发生DVT的原因。D-二聚体是一种特异性的纤溶过程标志物,主要反映纤维蛋白溶解功能和状态,可作为评估体内高凝状态的可靠指标[10]。有研究者认为,在预测创伤性四肢骨折患者血栓形成时,D-二聚体具有优秀的预测价值[11]。周围血管疾病可能会加重患者血管内皮损伤情况,导致血流受阻,流动不畅。范吉星等[12]的研究发现,周围血管疾病是患者发生DVT的高危因素。体内高血糖环境不仅容易引起血液高凝,还可能会直接损伤血管内皮[13]。手术、高血糖、周围血管疾病等因素共同加重患者血管内皮负担。戎毅等学者[14]的研究发现,合并糖尿病、转子间骨折、受伤至手术时间是老年髋部骨折患者术后并发DVT的危险因素。有研究对不同骨折部位术后DVT发生率进行研究,发现转子间骨折患者术后 DVT发生率最高[15]。推测与手术复杂程度、出血量有关。FIB是血浆中浓度最高的凝血因子,可在凝血酶的作用下以纤维蛋白单体的形式沉积于血管壁中,进一步促进血栓的形成。而手术应激引发的凝血系统异常使患者处于高凝状态,加上血浆凝血因子的部分消耗,最终导致 FIB水平明显升高[16]。有研究在构建预测髋部骨折患者发生DVT的预测模型时发现,FIB是相关独立危险因素[17-18]。
3.2 模型的保护因素
APTT、TT是骨折患者术后发生下肢DVT的保护性因素(OR<1)。APTT是反映内源凝血途径的一项凝血功能检查指标,TT同样是反映血液凝固能力的重要指标之一。TT主要与凝血、抗凝及纤维蛋白溶解系统功能等相关,APTT用于内源性凝血系统的筛选试验,数值缩短说明机体处于高凝状态[19]。临床研究表明[20],APTT和TT同样是骨折患者术后发生下肢DVT的保护因素。
3.3 模型的预测价值
模型评估本研究构建的骨折患者术后发生DVT的Nomogram模型经过Hosemer-Lemeshow拟合优度检验,χ2 =1.895,P=0.388;敏感度为78.5%,特异度为84.2%,AUC为0.875,并且模型校正曲线总体趋势接近理想曲线,通过DCA曲线发现,预测模型阈值概率小于0.78或大于0.90时,模型净收益大于0。以上证明根据年龄、周围血管疾病、糖尿病、骨折部位为转子间、受伤至手术时间、APTT、TT、FIB、D-二聚体因素构建的模型具有良好的预测效能,有助于临床医生评估骨折患者术后发生下肢DVT的概率,以便选择对患者最合适的治疗。
本研究通过对患者的基线资料和凝血四项及D-二聚体检查结果进行分析,构建出的风险预测模型对于临床评估骨折患者术后发生下肢DVT的风险具有一定的参考价值。本研究的不足之处在于单中心研究,病例选取上具有一定的偏倚,患者骨折类型较为局限,对于影响检查结果的因素有待深入考量。今后可进行进一步研究和外部验证评估模型的准确性、实用性。
参 考 文 献
[1] 张见岗,郁万友.老年患者下肢骨折手术后的并发症和危险因素[J].临床麻醉学杂志,2018,34(7):723-725.
[2] ZHANG W J, HUAI Y, WANG W, et al. A Retrospective cohort study on the risk factors of deep vein thrombosis (DVT) for patients with traumatic fracture at Honghui Hospital[J]. BMJ Open, 2019,9(3):e024247.
[3] DOU C H, LI T H, YANG S H, et al. Epidemiological status and risk factors of deep vein thrombosis in patients with femoral neck fracture[J]. J Orthop Surg Res,2022,17(1):41.
[4] 陈彬.医学多因素分析设计样本例数估算——多因素分析设计样本例数综合估算法[J].伤害医学(电子版),2012,1(4):58-60.
[5] 桂锐,周伟,王孝高,等.下肢深静脉血栓发生肺栓塞的危险因素分析及Nomogram模型的构建[J].国际检验医学杂志,2023,44(23):2897-2901.
[6] REN Z X, YUAN Y F, QI W, et al. The incidence and risk factors of deep venous thrombosis in lower extremities following surgically treated femoral shaft fracture:a retrospective case-control study[J]. J Orthop Surg Res, 2021,16(1):446.
[7] 孙健平,薛汉中,王鹏飞,等.髋部骨折术前双下肢深静脉血栓发生率及其危险因素分析[J].骨科,2018,9(6):464-468.
[8] 李欢欢,朱玉婷,朱欢欢.脑卒中患者住院期间静脉血栓栓塞症发生率及影响因素[J].中国实用神经疾病杂志,2023,26(12):1463-1467.
[9] 赵英妹,张珏,黄燕.年龄和性别对健康人群血栓弹力图参数的影响[J].检验医学,2019,34(10):881-884.
[10] SKAJAA N, VANDENBROUCKE J P, SIMONSEN C Z, et al. Thromboembolic events,bleeding,and mortality in patients with cerebral venous thrombosis:a nationwide cohort study[J]. Blood Adv, 2023,7(10):2070-2081.
[11] 田丰,杨家赵,徐玮,等.创伤性四肢骨折患者血清FIB、FDP、D-D和TAT水平与血栓形成的关系[J].分子诊断与治疗杂志,2020,12(11):1535-1538,1543.
[12] 范吉星,李宁,龚晓峰,等.老年髋部骨折术前下肢深静脉血栓形成的影响因素研究[J].中国矫形外科杂志,2017,25(22):2027-2031.
[13] 王静,苏红梅,蒋琳,等.老年多发性创伤骨折患者围术期下肢深静脉血栓形成的危险因素分析[J].中国医学前沿杂志(电子版),2018,10(12):110-113.
[14] 戎毅,於浩,杨俊锋,等.老年髋部骨折患者术后并发下肢深静脉血栓的危险因素分析及风险预测[J].中国组织工程研究,2022,26(33):5357-5363.
[15] 郑新英,陈晓,戚桂松,等.不同股骨骨折部位对老年患者术后深静脉血栓形成的影响及危险因素[J].中国老年学杂志,2023,43(12):2927-2930.
[16] 师磊,闫波,秦卫兵.老年下肢骨折患者凝血功能及纤溶活性指标与深静脉血栓形成的相关性[J].中国老年学杂志,2019,39(19):4744-4746.
[17] ZHANG L, HE M, JIA W L, et al. Analysis of high-risk factors for preoperative DVT in elderly patients with simple hip fractures and construction of a nomogram prediction model[J]. BMC Musculoskelet Disord,2022,23(1):441.
[18] CHENG J, FU Z B, ZHU J X, et al. The predictive value of plasminogen activator inhibitor-1,fibrinogen,and D-dimer for deep venous thrombosis following surgery for traumatic lower limb fracture[J]. Ann Palliat Med,2020,9(5):3385-3392.
[19] STOENCHEVA S S, POPOV V G, GRUDEVA-POPOVA Z G, et al. Markers of activation of coagulation in cancer patients[J]. Bratisl Lek Listy,2023,124(1):29-35.
[20] DENG Y, LUO X, XU X. The value of coagulation-related indicators combined with vascular ultrasound parameters in the risk assessment of deep vein thrombosis after secondary traumatic fracture surgery[J]. Ann Ital Chir,2024,95(2):206-212.
(收稿日期:2024-04-01 修回日期:2024-07-30)
