免疫学指标在感染性与非感染性葡萄膜炎患者中的鉴别诊断价值
2024-08-19王玮邓文毛文义唐小鹃李丽萍
【摘要】 目的:分析免疫学指标在感染性与非感染性葡萄膜炎患者中的鉴别诊断价值。方法:回顾性分析2022年1月—2023年10月景德镇市第二人民医院收治的100例不明病因的葡萄膜炎患者资料。比较感染性与非感染性葡萄膜炎基线资料、常规生化检验结果,以最终综合诊断为标准,分析免疫学指标对感染性与非感染性葡萄膜炎的鉴别诊断效能。结果:100例不明病因的葡萄膜炎患者,最终诊断感染性葡萄膜炎32例/55眼(感染组),非感染性葡萄膜炎68例/114眼(非感染组)。感染组病因占比最高为急性视网膜坏死综合征(50.00%),最低为梅毒葡萄膜炎(6.25%);非感染组病因占比最高为特发性葡萄膜炎(51.47%),最低为Fuchs综合征(2.94%);两组基线资料、常规生化检验结果差异均无统计学意义(P>0.05)。免疫学指标对感染性与非感染性葡萄膜炎的检出率分别为87.50%、92.65%,与综合诊断比较差异均无统计学意义(P>0.05)。结论:免疫学指标在感染性与非感染性葡萄膜炎患者中的存在较高鉴别诊断价值。
【关键词】 免疫学诊断 感染性葡萄膜炎 非感染性葡萄膜炎 鉴别诊断
Differential Diagnosis Value of Immunological Indexes on Patients with Infectious and Non-infectious Uveitis/WANG Wei, DENG Wen, MAO Wenyi, TANG Xiaojuan, LI Liping. //Medical Innovation of China, 2024, 21(22): -119
[Abstract] Objective: To analyze the value of immunological indexes in the differential diagnosis of patients with infectious and non-infectious uveitis. Method: The data of 100 patients with uveitis of unknown etiology admitted to the Second People's Hospital of Jingdezhen were reviewed from January 2022 to October 2023. The baseline data and routine biochemical test results of patients with infectious and non-infectious uveitis were compared, and the efficacy of immunological indexes in the differential diagnosis of infectious and non-infectious uveitis was analyzed. Result: Of 100 patients with uveitis of unknown etiology, the final diagnosis included infectious uveitis in 32 cases/55 eyes (infection group) and non-infectious uveitis in 68 cases/114 eyes (non-infection group). In the infection group, the highest cause was acute retinal necrosis syndrome (50.00%) and the lowest was syphilis uveitis (6.25%). In the non-infection group, the highest cause was idiopathic uveitis (51.47%) and the lowest was Fuchs syndrome (2.94%). There were no statistical differences in the results of baseline data and routine biochemical tests between the two groups (P>0.05). The detection rates of immunological indexes for infectious uveitis and non-infectious uveitis were 87.50% and 92.65% respectively, which were not statistically different from comprehensive diagnosis (P>0.05). Conclusion: Immunological indexes have high differential diagnosis value on patients with infectious and non-infectious uveitis.
[Key words] Immunological diagnosis Infectious uveitis Non-infectious uveitis Differential diagnosis
First-author's address: Department of Laboratory, the Second People's Hospital of Jingdezhen, Jingdezhen 333000, China
doi:10.3969/j.issn.1674-4985.2024.22.027
葡萄膜炎是眼科常见炎症性疾病,该病多起病急,患者以眼痛、视力下降为临床首发表现,随病情发展,局部炎症可受累视网膜、玻璃体等周围组织,从而导致失明,严重影响患者正常生活[1-2]。既往流行病调查显示,葡萄膜炎致盲患者数可占盲人总数的10%~15%。可造成单侧和双侧失明的发生率分别为2.93/1 000人和0.42/1 000人[3],是临床需要重点关注的公共卫生问题,其防治关键在于尽早精确诊断[4]。通常情况下医生结合查体、询问病史、裂隙灯显微镜观察及常规生化检验即可诊断葡萄膜炎,但是葡萄膜炎发病机制复杂,致病原因多样,临床多为特发性葡萄膜炎,病因难以确定,仅依靠初步诊断盲目使用糖皮质激素治疗可能导致病情恶化,不利于疾病转归,因此对不明病因葡萄膜炎患者进行鉴别诊断,指导精确诊疗具有重要意义[5]。临床多数葡萄膜炎患者与自我免疫反应相关,少部分由特殊病原体感染所致,二者最大差异在于免疫反应来源,因此使用免疫指标或有助于鉴别感染性及非感染性葡萄膜炎诊断,为针对性治疗提供重要信息[6]。基于此本研究分析免疫学诊断在葡萄膜炎中的多种应用和价值分析,报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2022年1月—2023年10月景德镇市第二人民医院收治的100例/169眼不明病因的葡萄膜炎患者资料。纳入标准:(1)年龄18岁以上,性别、患侧不限;(2)临床表现为眼痛、视力下降、结膜充血等症状,经裂隙灯显微镜检查,临床首诊为葡萄膜炎;(3)对糖皮质激素治疗不敏感或反复发作,不明病因的葡萄膜炎;(4)患眼最佳矫正视力低于0.3;(5)临床资料完整。排除标准:(1)合并其他眼部疾病、其他器官器质性障碍、全身性炎症等眼部或全身条件不适合取样;(2)合并精神异常、痴呆等检查依从性极差。男55例,女45例;年龄27~73岁,平均(44.68±7.49)岁;患侧:左侧17例,右侧14例,双侧69例;解剖位置:前葡萄膜炎91眼,中间葡萄膜炎7眼,后葡萄膜炎24眼,全葡萄膜炎47眼。研究经景德镇市第二人民医院医学伦理委员会批准。
1.2 方法
1.2.1 资料采集 采集患者基线资料、常规生化检查、免疫学指标,一般资料包括性别、年龄、患侧、解剖位置,常规生化检查包括红细胞沉降率(erythrocyte sedimentation rate,ESR)、C反应蛋白(C reactive protein,CRP)、白细胞(white blood cell,WBC)计数,免疫学指标包括水痘-带状疱疹病毒抗体、单纯疱疹病毒抗体、结核菌素试验、梅毒螺旋体抗体检测、弓形虫特异性抗体、人类白细胞抗原B27(human leukocyte antigen B27,HLAB27)、抗链球菌溶血素O、抗核抗体(antinuclear antibody,ANA)、抗双链DNA抗体(anti-double stranded DNA antibodies,anti-dsDNA)、抗中性粒细胞胞质抗体(anti-neutrophil cytoplasmic antibody,ANCA)。
1.2.2 检测方法 ESR取全血样本使用魏式法检测,CRP取血清样本使用贝克曼AU5800全自动生化分析仪检测(酶联免疫吸附法),WBC取全血样本用SysmexXT4000i血细胞分析仪计数,水痘-带状疱疹病毒抗体、单纯疱疹病毒抗体、梅毒螺旋体抗体、弓形虫特异性抗体均取血清样本检测,其中水痘-带状疱疹病毒抗体、单纯疱疹病毒抗体、弓形虫特异性抗体、弓蛔虫特异性抗体均使用全自动生化分析仪检测(酶联免疫法),梅毒螺旋体抗体使用梅毒螺旋体颗粒凝集试验(treponema pallidum particle assay,TPPA),结核菌素试验使用皮内注射法,HLAB27取全血样本使用贝克曼DxFLEX流式细胞仪检查,抗链球菌溶血素O取血清样本进行抗链球菌溶血素O试验,ANA、anti-dsDNA、ANCA均取血清样本使用间接免疫荧光法检测(化学发光仪)。
1.2.3 相关标准 ESR>15 mm/h(男)或>20 mm/h(女)为阳性,CRP>5 mg/L为阳性,WBC>10×109/L为阳性,结核菌素试验以注射部位硬结直径>5 mm为阳性,抗链球菌溶血素O>200 IU/mL为阳性。以临床综合诊断为金标准。
1.3 统计学处理
研究使用SPSS 20.0进行数据处理,使用(x±s)表示性别、常规生化检查资料此类定量资料,组间进行t检验,使用率(%)性别、患侧、解剖位置此类定性资料,组间进行字2检验或Fisher精确检验,设置检验水平α=0.05,以检验值P<0.05时差异有统计学意义。
2 结果
2.1 不明病因的葡萄膜炎患者病因分布
100例不明病因的葡萄膜炎患者,最终诊断包括感染性葡萄膜炎32例/55眼(感染组),非感染性葡萄膜炎68例/114眼(非感染组)。感染组包括急性视网膜坏死综合征16例(50.00%),弓形虫性葡萄膜炎7例(21.88%),结核性葡萄膜炎7例(21.88%),梅毒葡萄膜炎2例(6.25%)。非感染组包括强直性脊柱炎5例(7.35%),特发性葡萄膜炎35例(51.47%),VKH综合征9例(13.24%),白塞病17例(25.00%),Fuchs综合征2例(2.94%)。
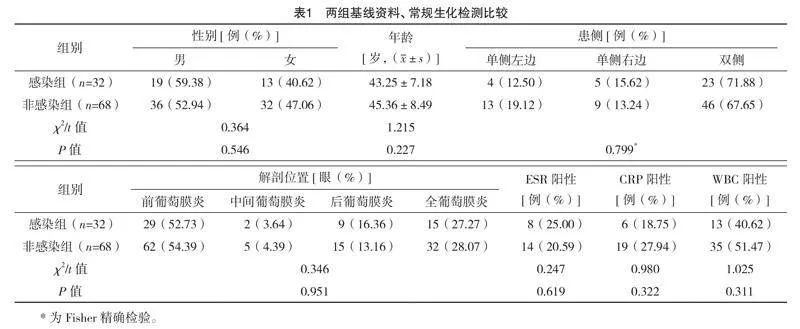
2.2 两组基线资料、常规生化检测比较
两组基线资料、常规生化检测比较差异均无统计学意义(P>0.05),见表1。
2.3 免疫学指标对感染性与非感染性葡萄膜炎的鉴别诊断效能
感染组接受相关免疫学指标检查,检出急性视网膜坏死综合征、弓形虫性葡萄膜炎、结核性葡萄膜炎、梅毒葡萄膜炎分别有14、7、5、2例,检出率分别为87.50%、100%、71.43%、100%,总检出率87.50%,与综合诊断比较差异无统计学意义(Fisher精确检验,P=0.618);非感染组接受相关免疫学指标检查,检出强直性脊柱炎、特发性葡萄膜炎、VKH综合征、白塞病、Fuchs综合征分别有4、35、7、15、2例,检出率分别为80.00%、100%、77.78%、88.24%、100%,总检出率92.65%,与综合诊断比较差异无统计学意义(Fisher精确检验,P=0.058)。
3 讨论
葡萄膜炎发病机制复杂,除明确感染源的感染性患者外,多数非感染性葡萄膜炎患者发病与免疫相关,因此免疫学诊断成为葡萄膜炎精确诊疗中的重要环节[7-9]。本研究根据最终诊断将患者分为感染组和非感染组,比较资料发现两组基线资料及常规生化检测结果均无明显差异,可见常规检查对葡萄膜炎患者病因鉴别诊断效果欠佳。
感染性与非感染性葡萄膜炎从疾病特点到治疗原则均存在明显差异,其中非感染性葡萄膜炎通常具有复发缓解病程,治疗较为困难,其自身免疫性要求使用抗炎和免疫调节剂来控制疾病,同时联合其他对症治疗药物可帮助患者顺利转归[10-11]。而感染性葡萄膜炎是由寄生虫、病毒等物质侵袭受累眼部所致,用药有强烈的特异性,若默认患者为自身免疫来源而贸然使用糖皮质激素,抑制患者免疫功能可能适得其反,促使疾病恶化。诸如肿瘤坏死因子单克隆抗体类药物对由类风湿关节炎、强直性脊柱炎等自身免疫病引起的非感染性葡萄膜炎有较好疗效[12],但是用于感染性葡萄膜炎患者中则会引起病情反复迁延不愈。在孙露丹等[13]报道分享的2例葡萄膜炎合并全身结核病患者诊疗过程可见,在葡萄膜炎患者诊疗早期应积极排除感染因素,在未明确致病原因情况下不应盲目应用阿达木单抗治疗,可导致活动性结核病患者疾病随时复发,不利于疾病康复。
本研究回顾患者资料中有32例患者最终诊断为感染性葡萄膜炎,68例为非感染性葡萄膜炎,其中感染性葡萄膜炎病因来源急性视网膜坏死综合征、弓形虫性葡萄膜炎、结核性葡萄膜炎、梅毒葡萄膜炎,非感染性葡萄膜炎病因来源强直性脊柱炎、特发性葡萄膜炎、VKH综合征、白塞病、Fuchs综合征;经相关免疫学指标检查感染性葡萄膜炎总检出率为87.50%,非感染性葡萄膜炎总检出率为92.65%,二者均与综合诊断结果无明显差异,可见免疫学指标有助于鉴别诊断不明病因葡萄膜炎患者病因来源,对临床诊疗有指导价值。结果可见:急性视网膜坏死综合征、结核性葡萄膜炎均存在2例未检出。逐一分析:急性视网膜坏死综合征是由疱疹病毒等其他病毒感染导致的疾病,易出现视网膜脱落或坏死,患者视力预后较差,是常见致盲类型[14]。急性视网膜坏死综合征早期特征不明显易被误诊,一方面疱疹病毒存在较长潜伏期,人体免疫力下降时可发作,诊疗过程中患者病史询问或缺乏病毒相关知识,可导致漏诊;另一方面疾病早期患者可无明显眼部特征,病变部位多在眼底,若未散瞳检查则可漏诊[15]。结核性葡萄膜炎是结核分枝杆菌受累眼部所致疾病,临床可表现为各解剖位置的葡萄膜炎、视网膜相关炎症等,表现多样,存在较高误诊漏诊概率。虽然联合结核菌素试验、γ干扰素释放实验可确诊,但需要注意的是上述免疫学检测无法确认患者是否处于结核活动期,常规进行此类筛查仍存在漏诊可能[16],在联合此类免疫学结果基础上应观察抗结核病治疗效果,再作诊断[17]。而非感染性葡萄膜炎鉴别诊断中强直性脊柱炎、VKH综合征、白塞病患者中存在漏诊,逐一分析:强直性脊柱炎是进展性风湿性脊柱关节炎,以关节疼痛、背部活动受限及眼部炎症表现常见。但是强直性脊柱炎相关葡萄膜炎患者就诊时存在一定概率尚未出现骶髂关节炎症状,易被误诊为急性前葡萄膜炎。强直性脊柱炎多数患者HLAB27阳性,因此常作为疑似强直性脊柱炎相关葡萄膜炎诊断指标,但需要注意的是仅依靠HLAB27检查难以确诊,临床仍存在部分HLAB27阴性强直性脊柱炎患者,因此对可疑强直性脊柱炎所致葡萄膜炎患者诊断前有必要联合风湿免疫科会诊[18]。VKH综合征是以双眼肉芽肿性葡萄膜炎为特征的自身免疫病,在非感染性葡萄膜炎中较为常见。VKH综合征临床诊疗中广泛存在全身症状认识不足的情况,忽略全身前驱症状,错过早期诊断。糖皮质激素可有效缓解炎症,但对于早期治疗延误的VKH综合征患者则可能造成视力恢复欠佳等不良情况[19]。虽然使用免疫学诊断可排出感染因素,但其检出率有限,临床仍有必要联合光学相干断层扫描技术等观察眼底病变情况。白塞病是一种炎性反应性疾病,可受累全身多器官、系统,葡萄膜炎是其常见症状。白塞病综合征性葡萄膜炎易与感染性眼内炎、急性前葡萄膜炎等疾病混淆,使用免疫学指标可排除感染因素,但是仍与其他非感染性葡萄膜炎鉴别诊断困难,临床指南提示联合荧光素眼底血管造影术等辅助检查对诊断有积极作用[20]。
综上所述,免疫学指标在不明病因葡萄膜炎患者中存在良好鉴别诊断价值,有助于指导临床医生选择治疗方案。
参考文献
[1] TEO A Y T,BETZLER B K,HUA K L Q,et al.Intermediate uveitis:a review[J].Ocul Immunol Inflamm,2023,31(5):1041-1060.
[2] TSIROUKI T,DASTIRIDOU A,SYMEONIDIS C,et al.A focus on the epidemiology of uveitis[J].Ocul Immunol Inflamm,2018,26(1):2-16.
[3] OH B L,LEE J S,LEE E Y,et al.Incidence and risk factors for blindness in uveitis: a nationwide cohort study from 2002 to 2013[J].Ocul Immunol Inflamm,2021,29(6):1040-1044.
[4]郑曰忠,时冀川.葡萄膜炎的流行病学[J].中国实用眼科杂志,2008,26(12):1297-1301.
[5] BONNET C,BRÉZIN A.Uveitis:diagnosis and work-up[J].J Fr Ophtalmol,2020,43(2):145-151.
[6]汪静,董凯,柯根杰,等.眼内液检测在葡萄膜炎患者中的应用现状[J].安徽医学,2021,42(9):1071-1073.
[7]杨明,何笑英,韩伟.自身免疫性葡萄膜炎中免疫细胞的功能及变化的研究进展[J].细胞与分子免疫学杂志,2023,39(1):81-87.
[8] RATHINAM S R,TUGAL-TUTKUN I,AGARWAL M,et al.
Immunological tests and their interpretation in uveitis[J].Indian J Ophthalmol,2020,68(9):1737-1748.
[9] GRUMET P,KODJIKIAN L,DE PARISOT A,et al.Contribution of diagnostic tests for the etiological assessment of uveitis, data from the ULISSE study (Uveitis: Clinical and medicoeconomic evaluation of a standardized strategy of the etiological diagnosis)[J].Autoimmun Rev,2018,17(4):331-343.
[10]张雨晴,邵毅,周琼.非感染性葡萄膜炎的系统治疗进展[J].国际眼科杂志,2019,19(12):2045-2047.
[11] SHAHAB M A,MIR T A,ZAFAR S.Optimising drug therapy for non-infectious uveitis[J].Int Ophthalmol,2019,39(7):1633-1650.
[12]张传宏,胡淑娴,潘燕婷,等.阿达木单抗治疗非感染性葡萄膜炎研究进展[J].国际眼科杂志,2021,21(9):1561-1565.
[13]孙露丹,朱婕,朱俊,等.葡萄膜炎合并全身结核病不当应用阿达木单抗治疗2例[J]中华实验眼科杂志,2022,40(8):723-724.
[14]狄宇,叶俊杰.急性视网膜坏死诊断及治疗的研究进展[J].中华眼科杂志,2018,54(4):306-311.
[15]冯朝晖,周爱意,权彦龙,等.急性视网膜坏死综合征误诊分析5例[J].国际眼科杂志,2009,9(4):802-804.
[16]陈彬,朱涛,李长毅.外周血干扰素-γ释放试验诊断结核性胸膜炎的假阴性影响因素分析[J].重庆医学,2020,49(4):534-538,543.
[17]苏玉芳,叶俊杰,李大明.结核性葡萄膜炎诊断及治疗一例[J].中华眼底病杂志,2019,35(5):499-500.
[18]张胜利,林禾,黄烽.应规范强直性脊柱炎相关性葡萄膜炎的多学科诊治[J].中华内科杂志,2019,58(2):85-88.
[19]马培茹,杨华静,刘羊钰,等.他克莫司联合糖皮质激素治疗Vogt-小柳原田综合征17例[J].医药导报,2022,41(4):478-483.
[20]中华医学会眼科学分会眼免疫学组,中国医师协会眼科医师分会葡萄膜炎与免疫学组.中国白塞综合征性葡萄膜炎临床诊疗专家共识(2023年)[J].中华眼科杂志,2023,59(8):611-619.
(收稿日期:2024-06-17) (本文编辑:何玉勤)
*基金项目:景德镇市科技计划项目(20231SFZC066)
①景德镇市第二人民医院(景德镇市细胞与分子重点实验室)检验科 江西 景德镇 333000
②江西鄱阳湖医院检验科 江西 鄱阳 333100
③景德镇市第二人民医院眼科 江西 景德镇 333000
通信作者:邓文
