生物可吸收板内固定术治疗下颌骨骨折临床效果分析
2024-08-18郭智恒高晓林张静娴


[摘要]目的:分析生物可吸收板内固定术在下颌骨骨折患者中的修复效果。方法:选取2021年8月-2022年8月于笔者医院接受治疗的98例下颌骨骨折患者为研究对象,依据手术方式不同分为两组。研究组50例采取生物可吸收板内固定术,对照组48例采取微型钛板固定术。评价两组治疗效果、固定应力及位移情况,比较两组手术前后的颞颌关节、咬合关系、张口度,并评价两组的并发症发生情况。结果:研究组的治疗优良率显著高于对照组(P<0.05);研究组的下颌骨、整体最大应力值、最大位移高于对照组,固定板最大应力值低于对照组,最大位移高于对照组(P<0.05);术后3个月,两组颞颌关节、咬合关系、张口度评分均降低,其中研究组各评分低于对照组(P<0.05);研究组的并发症发生率低于对照组(P<0.05)。结论:在下颌骨骨折患者的临床治疗中应用生物可吸收板内固定治疗效果显著,可明显提升骨应力,促进下颌骨功能恢复,改善颞颌关节、咬合关系及张口度,并发症少,对患者的下颌骨骨折有明显的修复作用。
[关键词]下颌骨骨折;生物可吸收板固定;微型钛板固定;修复效果;功能恢复
[中图分类号]R782.4 [文献标志码]A [文章编号]1008-6455(2024)08-0060-04
Analysis of the Effect of Absorbable Plate Internal Fixation on Mandibular Fracture
GUO Zhiheng, GAO Xiaolin, ZHANG Jingxian
( Department of Stomatology, Linfen People's Hospital, Linfen 041000, Shanxi, China)
Abstract: Objective To analyze the effect of absorbable plate internal fixation in mandibular fracture patients. Methods 98 patients with mandibular fracture who were treated in the author's hospital from eight 2021 to eightr 2022 were divided into two groups according to different surgical methods. 50 cases in the study group were treated with bioabsorbable plate fixation, while 48 cases in the control group were treated with micro titanium plate fixation. To evaluate the treatment effect, fixation stress and displacement of the two groups, compare the temporomandibular joint, occlusion relationship, mouth opening degree of the two groups before and after surgery, and evaluate the complications of the two groups. Results The excellent and good rate of treatment in the study group was significantly higher than that in the control group (P<0.05). The maximum stress and displacement of the mandible and the whole body in the study group were higher than those in the control group, while the maximum stress value of the fixed plate was lower than that of the control group, and the maximum displacement was higher than that of the control group (P<0.05). Three months after operation, the scores of temporomandibular joint, occlusal relationship and mouth opening in both groups decreased, and the scores in the study group were lower than those in the control group (P<0.05). The incidence of complications in the study group was lower than that in the control group (P<0.05). Conclusion In the clinical treatment of patients with mandibular fracture, the application of bioabsorbable plate internal fixation has a significant effect, which can significantly enhance the bone stress, promote the recovery of mandibular function, improve the temporomandibular joint, occlusion relationship and mouth opening degree, with fewer complications, and has a significant repair effect on patients with mandibular fracture.
Key words: mandibular fracture; bioabsorbable plate fixation; micro titanium plate fixation; repair effect; functional recovery
下颌骨骨折是较为常见的面部骨折类型,骨折后不仅影响患者的进食、咀嚼、语言功能及面部美观,同时易并发颅脑、脏器等损伤,影响患者的生活质量及身体健康[1-2]。临床以下颌骨骨折切开复位内固定术为主要治疗手段,可促进骨折复位,起到固定、修复作用,促进咬合功能及面部形态恢复[3]。但内固定方式较多,选择何种内固定方式成为临床研究的重点。目前常用的固定方式是微型钛板,临床实践表明,钛板存在严重的应力遮挡,可导致不适、钝痛等异物反应,有时需进行二次手术去除,且术后容易发生钛板断裂、钛钉松脱等情况,影响手术效果[4-5]。近年来,一些可吸收新型材料在临床受到广泛关注。生物可吸收接骨板是一种新型生物材料,具有良好的生物兼容性,且易吸收,在下颌骨骨折中展现出良好的应用前景[6-7]。但其修复效果如何尚存在一定的争议,故本研究对比了生物可吸收板与微型钛板的修复效果。
1 资料和方法
1.1 一般资料:选取2021年8月-2022年8月笔者医院收治的下颌骨骨折患者为研究对象。本研究共纳入98例患者,依据手术方式不同分为对照组和研究组。研究组50例,其中男/女(32/18)例;年龄33~65(49.54±7.82)岁;骨折原因:摔伤16例,交通事故18例,外力打击16例;骨折类型:下颌角骨折17例,颏部骨折15例,正中联合区骨折18例。对照组48例,其中男/女(29/19)例;年龄35~66(50.06±8.13)岁;骨折原因:摔伤14例,交通事故16例,外力打击18例;骨折类型:下颌角骨折15例,颏部骨折14例,正中联合区骨折19例。两组一般资料比较差异无统计学意义(P>0.05),均衡可比。本研究经过医院伦理委员会审批通过。
1.2 纳入和排除标准
1.2.1 纳入标准:①依据下颌骨骨折诊断标准[8],经CT、X线影像学检查结合临床表现确诊为下颌骨骨折;②年龄>18岁;③均具备手术指征;④精神正常,依从性良好;⑤患者均自愿参与研究。
1.2.2 排除标准:①合并其他口腔疾病史者;②凝血功能障碍者;③心、肝、肾功能不全者;④妊娠或哺乳期女性;⑤不接受术后随访者。
1.3 方法
1.3.1 对照组:予以微型钛板内固定术。局麻、消毒后,在口腔内切口,于骨折部位与附着龈相距5 mm位置打开黏骨膜,完全显露骨折断端,去除骨折碎片,清理凝血块,采用手法复位咬合关系,将微型钛板置于骨折段下端,紧密贴附骨面,在骨折两端钻孔,以生理盐水冲洗,以钛钉固定。
1.3.2 研究组:予以生物可吸收板内固定术。其余操作同对照组一致,采用生物可吸收骨接板放置于骨折下端,紧密贴附骨面,在骨折两端对应的位置钻孔,以生理盐水冲洗,以可吸收螺钉固定。两组术后1 d均进行颌间牵引,恢复咬合关系。术后均予以常规抗感染对症治疗。
1.4 观察指标
1.4.1 治疗效果:于术后3个月评价患者的骨折愈合情况。解剖形态完全恢复,面部左右对称,咬合关系良好,张合度在3.5 cm以上为优;解剖形态基本复位,面部左右基本对称,咬合关系基本正常,张口度2.5~3.0 cm为良;未达到解剖复位,咬合关系较差,张口度不足2.0 cm为差。优良率=(优+良)例数/总例数×100%。
1.4.2 最大应力值及最大位移值:评价两组术后3个月的下颌骨、整体及固定板的最大应力值及最大位移值,应力值及位移值依据三维有限元法进行分析[9]。
1.4.3 颞颌关节、咬合关系及张口度情况:手术前、手术后3个月对颞下颌关节行CT检查,评价两组的颞颌关节、咬合关系、张口度情况。颞颌关节评分标准:张闭口时关节出现疼痛或弹响为3分;闭口或张口时有弹响或疼痛为2分;张闭口时关节均无疼痛、弹响为1分。咬合关系评价标准:牙齿中线不齐为3分,牙齿咬合无力,颌位咬合时出现明显不齐、错位为2分;牙齿中线整齐,咬合有力,无明显错牙合为1分。张口度评价标准:张口不足一横指为3分,不足一横指半为2分,不足二横指半为1分,接近三横指为0分。
1.4.4 并发症发生情况:观察两组术后咬合异常、牙根损伤、局部感染等并发症的发生情况。
1.5 统计学分析:以SPSS 22.0软件处理分析数据,下颌骨、整体及固定板的最大应力值、最大位移值、颞颌关节、咬合关系、张口度评分均用均数±标准差(x¯±s)表示,行t检验;治疗优良率、并发症均以[例(%)]表示,行χ2检验,以P<0.05为差异有统计学意义。
2 结果
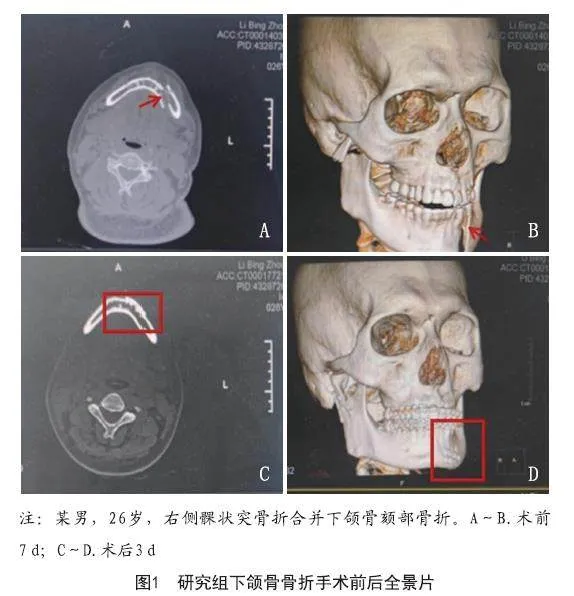
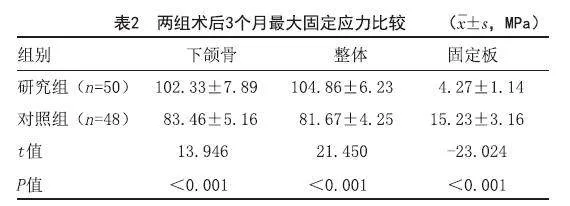
2.1 研究组下颌骨骨折手术前后特点:术前下颌骨骨折断端错位明显,功能活动严重受限,术后骨折断端复位良好,无错位。典型病例见图1。
2.2 两组治疗效果比较:研究组的治疗优良率为92.00%,显著高于对照组的75.00%(P<0.05)。见表1。
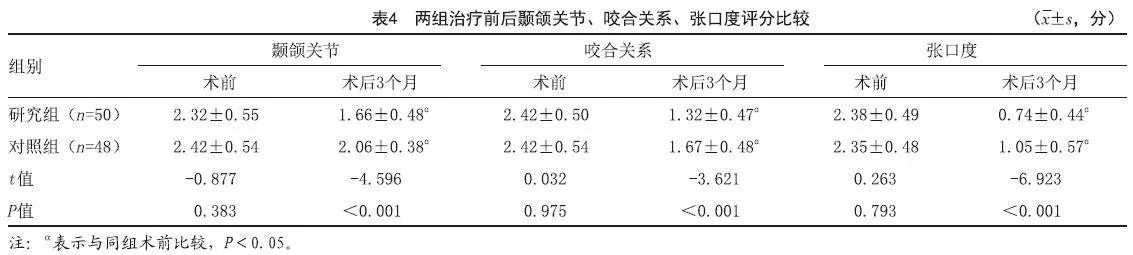
2.3 两组最大固定应力比较:术后3个月,研究组的下颌骨、整体最大应力值高于对照组,固定板最大应力值低于对照组(P<0.05)。见表2。
2.4 两组位移情况比较:术后3个月,研究组下颌骨、整体及固定板位移值均高于对照组(P<0.05)。见表3。
2.5 两组颞颌关节、咬合关系、张口度评分比较:术后3个月,两组颞颌关节、咬合关系、张口度评分均降低,且研究组各评分低于对照组(P<0.05)。见表4。
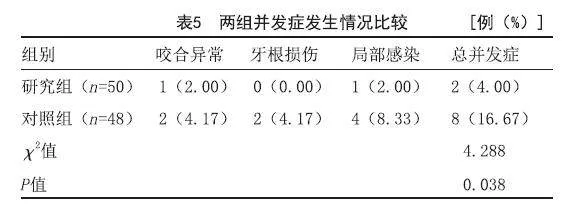
2.6 两组并发症情况比较:研究组的并发症总发生率高于对照组(P<0.05)。见表5。
3 讨论
近几年,颌骨骨折的发生率日益增加,其中下颌骨因位置特殊,骨折发生率最高,占面部骨折的50%~70%[10]。下颌骨骨折类型多样,部位各异,骨折端位移明显,因此对手术的要求极高。传统手术以牙弓夹板固定联合牵引治疗为主,但存在口腔卫生条件较差,因时间较长等缺陷,会导致患者长时间不能张口、咀嚼,容易引起营养不良、肌肉萎缩等并发症[11]。微型钛板内固定系统目前在临床应用广泛,治疗下颌骨骨折效果显著,姚红磊等[12]评价下颌骨骨折骨缺损重建微型钛板内固定的重要性,结果表明钛板在下颌角上缘张力带内固定辅以颌间固定治疗下颌角骨折,操作简单,易掌握,可缩短颌间固定的时间,创伤较小,可促进患者早期张口训练,避免关节强直,有利于内固定后骨折愈合及恢复正常咬合关系。但有研究表明微型钛板存在应力遮挡效应,会引起骨量减少、炎症反应等并发症,故而影响骨折愈合效果[13]。生物可吸收板具有良好的生物相容性,因此可有效避免组织炎症及排异反应,且可经代谢吸收,但其机械强度不足,在下颌骨骨折中的应用仍存在争议[14]。因此,本研究拟进一步探讨生物可吸收板与微型钛板在下颌骨骨折中的应用效果。
本研究结果显示,生物可吸收板切开复位内固定术后骨折断端复位良好,无错位,说明生物可吸收板对下颌骨骨折的修复效果显著。本研究中,研究组的治疗优良率高于对照组,提示生物可吸收板内固定术对下颌骨骨折的治疗效果优于微型钛板,与刑园等[15]报道结果一致。可能因生物可吸收板可促进骨折断端紧密接触,且具有可塑性,更容易与骨面贴合,因此可有效防止断裂,促进骨折愈合[16]。本研究中,研究组的下颌骨、整体最大应力值、位移值高于对照组,固定板最大应力值低于对照组,位移值高于对照组,提示生物可吸收板对下颌骨骨折修复的效果更显著,可改善骨应力,促进骨愈合。本研究中,术后3个月,研究组的颞颌关节、咬合关系、张口度评分均低于对照组,提示生物可吸收板可明显促进下颌关节功能、咬合关系及张口度恢复,这与许梅等[17]研究结果相似。分析原因,生物可吸收板可被在机体内降解、吸收,且具有体积小、易塑性及弹性形变性,因此抗压抗弯效果显著,能够保持一定的剪切及弯曲强度,在完全降解前能够获得足够的连接强度,促进骨折部位的功能性改建,因此对关节功能改善效果较好,有助于促进其咬合关系及张口度的恢复,修复其外形美观。本研究中,研究组的局部感染、牙根损伤等并发症发生率低于对照组,提示生物可吸收板应用于下颌骨骨折中可减少并发症,安全性相对较高,可能因为生物可吸收板的可塑性较强,且体积小,便于口腔清洁,且异物感不明显,故有助于降低口腔感染风险,减轻牙周组织损伤[18]。
综上所述,在下颌骨骨折中应用生物可吸收板固定可提高骨折愈合效果,促进关节功能、咬合关系及张口度恢复,减少并发症的发生,安全性高,相较于微型钛板固定具有明显的优势。
[参考文献]
[1]赵坤,姚忠军,杨帆.下颌骨骨折78例临床疗效观察[J].口腔颌面外科杂志,2017,27(3):185-188.
[2]吕继连,钟克涛,郑永红,等.3D打印技术联合三维重建在下颌骨骨折中的应用[J].临床耳鼻咽喉头颈外科杂志,2019,33(11):1057-1064.
[3]管超,季平,张富贵,等.228例下颌骨骨折病例的回顾性研究[J].重庆医科大学学报,2017,42(9):1072-1076.
[4]徐前,李军.微型钛板张力带内固定辅助支抗钉颌间牵引治疗下颌骨体部骨折的效果观察[J].解放军预防医学杂志,2018,36(8):1006-1008.
[5]肖国岫,曾飞跃,徐斌,等.口内切口可吸收固定材料治疗下颌骨骨折的临床分析[J].口腔医学研究,2013,29(11):1054-1056.
[6]邱勋定.生物可吸收性微型接骨板与微型钛内固定系统对下颌骨骨折稳定性的影响[J].中国组织工程研究,2015,19(38):6155-6160.
[7]邓颖,张敏珠,李伟.可吸收内固定材料联合颌间牵引治疗下颌骨骨折[J].中国美容整形外科杂志,2017,28(7):429-430.
[8]杨瑛,张方明.2020第二届口腔疾病多学科协作诊疗(MDT)学术论坛会议纪要[J].口腔颌面修复学杂志,2020,21(6):365-365.
[9]韩婧,解东平,王慧珊,等.微型钛板与生物可吸收板在下颌骨骨切开术固定中的应力比较[J].上海口腔医学,2020,29(3):237-241.
[10]李蕙,崔军辉,刘磊.下颌骨髁突骨折手术入路研究进展[J].华西口腔医学杂志,2016,34(3):322-324.
[11]虎小毅,史婧怡,屠军波,等.下颌骨层片状骨折内固定方式的选择及生物力学分析[J].中国美容医学,2019,28(11):63-66.
[12]姚红磊,纳应坤,陈涌,等.微型钛板植入体可坚强内固定修复下颌骨骨折[J].中国组织工程研究,2012,16(12):2233-2236.
[13]汪保,胡利兵,彭海燕,等.植入式钛钉颌间牵引联合微型钛板内固定治疗颌骨骨折的疗效观察[J].创伤外科杂志,2019,21(5):391-392.
[14]吕坤,杨荣涛,周海华,等.可吸收钉板在上颌骨及全面部骨折中的应用[J].中国实用口腔科杂志,2019,12(6):332-335.
[15]邢园,谭聪明.微型钛板与生物可吸收板在下颌骨骨折切复内固定术中的应力研究[J].贵州医药,2022,46(8):1220-1221.
[16]赵志强,多力昆·吾甫尔.可吸收接骨板与微型钛板在下颌骨骨折中临床应用效果评价[J].口腔颌面外科杂志,2017,27(6):417-421.
[17]许梅,冯莹,李娜,等.可吸收微型聚合物内固定在治疗下颌骨骨折中的效果评价[J].河北医药,2021,43(24):3773-3779.
[18]周海华,吕坤,杨荣涛,等.可吸收钉板在颌面部骨折应用的适应证与禁忌证[J].中国实用口腔科杂志,2019,12(6):325-327.
[收稿日期]2022-12-29
本文引用格式:郭智恒,高晓林,张静娴.生物可吸收板内固定术治疗下颌骨骨折临床效果分析[J].中国美容医学,2024,33(8):60-63.
