前列腺癌腹腔镜下根治性切除术后切缘阳性的影响因素
2024-05-29贺大千闫伟华李杰王昕凝张铭鑫杨学成
贺大千 闫伟华 李杰 王昕凝 张铭鑫 杨学成

[摘要] 目的 分析腹腔镜下根治性前列腺切除術后切缘阳性的影响因素。
方法回顾性分析2018年6月—2022年5月于青岛大学附属医院泌尿外科接受了腹腔镜下根治性前列腺切除术的238例前列腺癌患者的临床资料。根据术后病理检查结果,将纳入的患者分为切缘阳性组与切缘阴性组,比较两组患者的一般临床资料[年龄、体质量指数(BMI)、前列腺体积、手术方式]、术前血清总前列腺特异性抗原(TPSA)衍生指标[TPSA、游离前列腺特异性抗原(FPSA)/TPSA、前列腺特异性抗原密度(PSAD)]、穿刺因素(术前穿刺阳性针数比、术前穿刺Gleason评分)、术前MRI影像学特征[术前临床分期、前列腺影像报告和数据系统(PI-RADS)评分、mpMRI肿瘤异常信号位置、mpMRI肿瘤异常信号部位、mpMRI膜部尿道长度、mpMRI最大肿瘤异常信号横径],通过多因素逻辑回归法分析前列腺癌术后切缘阳性率的影响因素。
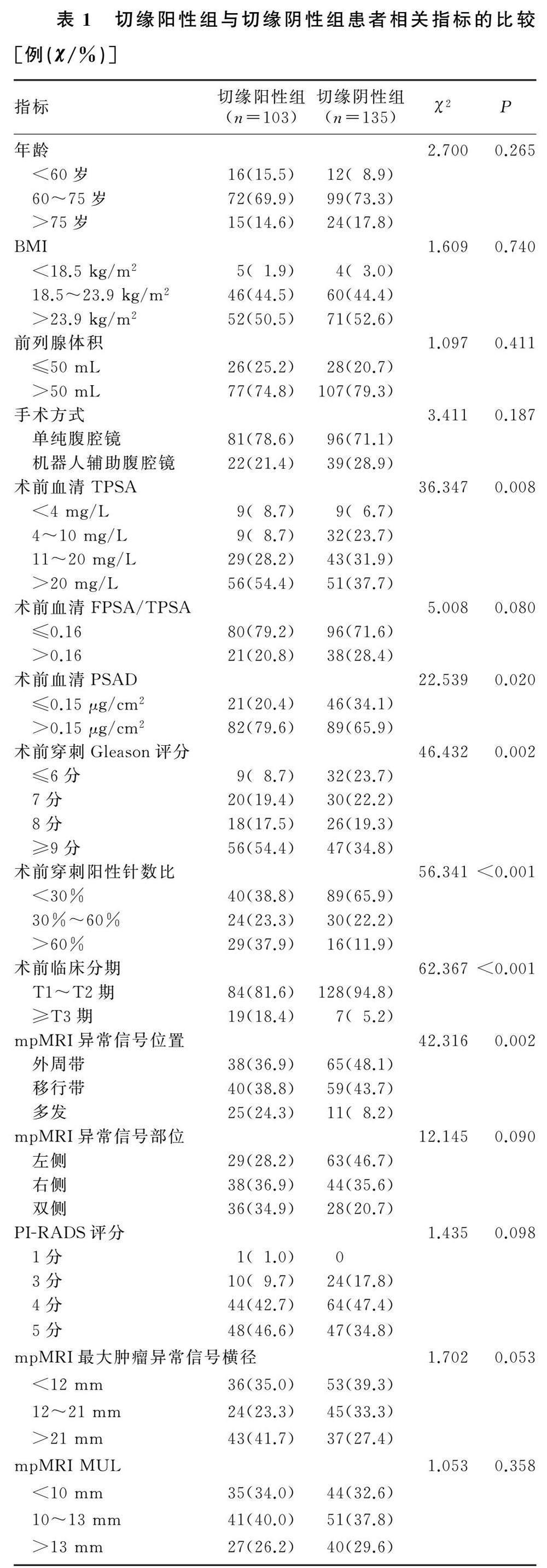
结果两组患者的血清TPSA、血清PSAD、术前穿刺Gleason评分、术前穿刺阳性针数比、术前临床分期、mpMRI肿瘤异常信号位置比较差异均有显著性(χ2=22.539~62.367,P<0.05)。多因素分析表明,术前临床分期(OR=3.574,95%CI=1.975~9.298,P<0.05)、术前穿刺阳性针数比(OR=5.043,95%CI=2.496~10.189,P<0.05)是切缘阳性的独立影响因素。
结论术前临床分期和术前穿刺阳性针数比是前列腺癌患者术后切缘阳性的独立影响因素,本研究为临床医生术前通过mpMRI的影像学特征预测患者术后切缘阳性提供了参考依据。
[关键词] 前列腺肿瘤;前列腺切除术;腹腔镜检查;磁共振成像;切缘阳性;影响因素
[中图分类号] R737.25;R699.8
[文献标志码] A
Influencing factors for positive surgical margin after radical laparoscopic resection for prostate can-
cer
HE Daqian, YAN Weihua, LI Jie, WANG Xinning, ZHANG Minxin, YANG Xuecheng
(Department of Urinary Surgery, Caoxian Peoples Hospital, Heze 274000, China)
;[ABSTRACT] Objective To investigate the predictive factors for positive surgical margin after laparoscopic radical prostatectomy.
Methods A retrospective analysis was performed for the clinical data of 238 patients with prostate cancer who received laparoscopic radical prostatectomy in Department of Urinary Surgery, The Affiliated Hospital of Qingdao University from June 2018 to May 2022, and they were divided into negative margin group and positive margin group according to postoperative pathology. Related data of two groups were compared, including general clinical data (age, body mass index, prostate volume, and surgical procedure), preoperative serum total prostate-specific antigen (TPSA), related indices [TPSA, free prostate-specific antigen/TPSA ratio, and prostate-specific antigen density (PSAD)], puncture-related factors (percentage of positive biopsy cores and preoperative puncture Gleason score), and preoperative MRI radiological features (preoperative clinical stage, prostate imaging report and Prostate Imaging Reporting and Data System score, location of abnormal tumor signal on mpMRI, site of abnormal tumor signal on mpMRI, membranous urethra length on mpMRI, and maximum transverse diameter of abnormal tumor signal on mpMRI), and the influencing factors for positive margin after laparoscopic radical prostatectomy were analyzed.
Results There were significant differences between the two groups in serum TPSA, serum PSAD, preoperative puncture Gleason score, preoperative percentage of positive biopsy cores, preoperative clinical stage, and location of abnormal signal on mpMRI (χ2=22.539-62.367,P<0.05). The multivariate analysis showed that preoperative clinical stage (OR=3.574,95%CI=1.975-9.298,P<0.05) and preo-perative percentage of positive biopsy cores (OR=5.043,95%CI=2.496-10.189,P<0.05) were independent influencing factors for positive margin.
Conclusion Preoperative clinical stage and preoperative percentage of positive biopsy cores are independent influencing factors for positive margin after laparoscopic radical prostatectomy, and this study provides a reference for predicting positive margin based on mpMRI radiological features among clinicians.
[KEY WORDS] Prostatic neoplasms; Prostatectomy; Laparoscopy; Magnetic resonance imaging; Positive margins of excision; Influencing factor
近年來,我国前列腺癌发病率急剧升高[1],腹腔镜下根治性前列腺切除术是前列腺癌的常见治疗方法[2],术后切缘阳性的发生将直接影响患者预后[3]。因此,分析切缘阳性的影响因素,制定相应的手术策略,可有效降低患者术后切缘阳性发生率。 既往多是研究肿瘤侵袭因素,包括血清总前列腺特异性抗原(TPSA)、血清前列腺特异性抗原密度(PSAD)、血清游离前列腺特异性抗原(FPSA)/TPSA比值、术前穿刺Gleason评分、术后病理分期等对于切缘阳性的影响,目前手术后切缘阳性的相关因素尚不清楚[3-6]。术后切缘阳性的影响因素除了肿瘤细胞自身侵袭因素,影像学特征对切缘阳性也具有一定的提示作用[7]。目前多参数磁共振(mpMRI)临床上应用的越来越多[8],但国内关于mpMRI影像学特征与术后切缘阳性的关系尚未见相关研究。为此,本研究对2018年6月—2022年5月于青岛大学附属医院进行腹腔镜下前列腺根治性切除手术的前列腺癌患者进行回顾性分析,收集患者的相关临床数据及肿瘤的mpMRI的影像学特征,并对影响手术后切缘阳性的因素进行分析。
1 资料和方法
选取2018年6月—2022年5月于我院泌尿外科行腹腔镜下根治性前列腺切除术的患者238例。纳入标准:①术前经前列腺穿刺活检或电切后确诊为前列腺恶性肿瘤,并经腹腔镜行前列腺癌根治术者;②术者均为已完成腹腔镜手术学习曲线的副主任及以上职称医师,并已经独立完成该手术超过30例;③术前影像学检查排除有远处转移者;④临床资料完整者。排除标准:①手术前曾行新辅助治疗者;②术后病理诊断不支持前列腺癌者。
根据术后病理检查结果,将纳入的患者分为切缘阳性组与切缘阴性组,收集两组患者的一般临床资料[年龄、体质量指数(BMI)、前列腺体积、手术方式]、术前血清TPSA衍生指标(TPSA、FPSA/TPSA、PSAD)、穿刺因素(术前穿刺阳性针数比、术前穿刺Gleason评分)、术前MRI影像学特征[术前临床分期、前列腺影像报告和数据系统(PI-RADS)评分[8]、mpMRI肿瘤异常信号位置、mpMRI肿瘤异常信号部位、mpMRI膜部尿道长度(MUL)[9]以及mpMRI最大肿瘤异常信号横径]。其中术前穿刺阳性针数比为术前穿刺阳性针数与总针数之比,分为<30%、30~60、≥60三个等级,术前临床分期根据AJCC相关肿瘤分期标准[10]进行分级,MUL是从前列腺顶端至阴茎球面水平沿正中矢状面的平均距离;mpMRI最大肿瘤异常信号横径为磁共振水平截面上异常信号的最大直径。
所得资料应用SPSS 26.0软件进行处理。计数资料用例(率)表示,组间比较用χ2检验。使用二元多因素逻辑回归法对P<0.05单因素分析变量进行相关的影响因素分析,变量筛选采用后退法。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者相关指标的单因素分析
单因素分析表明,两组患者的年龄、BMI、前列腺体积、手术方式、FPSA/TPSA、mpMRI肿瘤异常信号部位、PI-RADS评分、mpMRI最大肿瘤异常信号横径、MUL比较差异无显著性(P>0.05),两组患者的术前临床分期、术前血清TPSA、术前血清PSAD、术前穿刺阳性针数比、术前穿刺Gleason评分、mpMRI肿瘤异常信号位置比较差异均有显著性(χ2=22.539~62.367,P<0.05)。见表1。
2.2 患者术后切缘阳性的多因素分析
将单因素分析中有统计学意义的变量进行多因素分析,以切缘是否阳性为因变量,术前临床分期、术前血清TPSA、术前血清PSAD、术前穿刺阳性针数比、术前穿刺Gleason评分、mpMRI肿瘤异常信号位置为自变量。二元多因素逻辑回归法显示,手术前临床分期、术前穿刺阳性针数比是前列腺癌手术后切缘阳性的独立影响因素(P<0.05)。见表2。
3 讨 论
目前根治性前列腺切除术仍然是早期前列腺癌的最常见治疗方案之一[3],术后切缘阳性对患者预后影响很大[11]。目前关于术后切缘阳性的影响因素仍未确定。已有较多研究探讨前列腺癌患者术后出现切缘阳性的危险因素,例如TPSA、TNM分期、手术访视、Gleason评分等[1,4-6],较少有对影像学特征与切缘阳性相关性的研究。mpMRI凭借其优越的显影效果已广泛用于前列腺癌的术前诊断及风险评估[5,12],基于此本研究选取了前列腺癌术前mpMRI影像学特征,即术前临床分期、PI-RADS评分、MUL以及mpMRI最大肿瘤异常信号横径等指标,同时联合既往研究中的穿刺因素、侵袭因素等相关指标[1,4-6],对mpMRI与患者手术后切緣阳性率的相关性进行分析。
单因素分析结果显示,两组患者的术前临床分期、术前血清TPSA、术前血清PSAD、术前穿刺阳性针数比、术前穿刺Gleason评分、mpMRI异常信号位置比较差异均具有显著性。既往研究表明,血清PSA水平>10 g/L、PSAD>0.15 μg/cm2时,切缘阳性风险明显增加[4-5],术后Gleason评分>7分的患者发生PSM的风险是Gleason评分≤7分的4倍[6],本研究与既往研究结果一致。既往研究显示,PI-RADS评分对鉴别诊断、病变定位、靶向穿刺及风险分配有帮助[13],与术后切缘阳性也有明显相关性[6]。本研究结果显示,PI-RADS评分与术后切缘阳性无明显相关,因此该结论还需后续试验验证。此外,手术时为了不使患者术后尿失禁而尽量保留一定长度的尿道,这一定程度增加了切缘阳性的可能[14-15]。因此本研究选用MUL探讨尿道长度与术后切缘阳性是否存在相关性,结果显示MUL与切缘阳性不具有明显相关性。分析原因可能与目前手术技巧的日趋成熟,前列腺尖部分离更加精准,能在保证控尿的基础上避免了过多保留尿道有关。
本研究又对单因素分析中有差异的因素进一步进行二元多因素逻辑回归法分析,显示临床分期为患者术后切缘阳性的独立影响因素,既往研究虽然也表明术后病理分期为患者术后切缘阳性的影响因素,但既往研究中采用的是术后的临床分期[16-18],而本研究中为术前临床分期,是基于mpMRI的影像学特征获得的。目前临床多使用mpMRI进行前列腺癌的早期筛查或术前患者的风险分层评估,相较其他影像学检查,mpMRI可无创和准确地对前列腺癌进行诊断,同时节省了时间和经济成本[7]。同时具有较高的识别与定位性能[19],可在经济、无创的情况下早期获得患者的临床分期。根据术前临床分期评估切缘阳性风险,对于风险较高的患者采取相应的干预措施,以期降低术后切缘阳性的发生,可以改善患者生活质量[20]。
本研究结果显示,术前穿刺阳性针数比为术后切缘阳性的独立影响因素。REMMERS等[21]研究认为穿刺阳性针数是术后切缘阳性的独立影响因素,但临床中前列腺穿刺活检方案不同,穿刺总针数存在差异,与单纯穿刺阳性针数相比,术前穿刺阳性针数比可以减少穿刺总针数的限制,能更客观地反映肿瘤负荷,术前穿刺阳性针数比越大,术后越易发生切缘阳性[6,13-14],本研究与既往研究结果相同。
综上所述,术前临床分期和术前穿刺阳性针数比是患者术后切缘阳性独立影响因素,本研究为临床医生术前通过mpMRI的影像学特征预测患者术后切缘阳性提供了参考依据。但由于本研究为回顾性研究,样本数量较少,还有待进一步大样本、前瞻性研究对结果加以证实。
伦理批准和知情同意: 本研究涉及的所有试验均已通过青岛大学附属医院医学伦理委员会审核批准(文件号QYFYWZLL26937)。所有试验过程均遵照《人体医学研究的伦理准则》的条例进行。受试对象或其亲属已经签署知情同意书。
作者声明: 杨学成、贺大千、闫伟华、李杰参与了研究设计;贺大千、王昕凝、张铭鑫参与了论文的写作和修改。所有作者均阅读并同意发表该论文,且均声明不存在利益冲突。
[参考文献]
[1]MOTTET N, VAN DEN BERGH R C N, BRIERS E, et al. EAU-EANM-ESTRO-ESUR-SIOG guidelines on prostate cancer—2020 update. part 1:Screening, diagnosis, and local treatment with curative intent[J]. Eur Urol, 2021,79(2):243-262.
[2] CORNFORD P, VAN DEN BERGH R C N, BRIERS E, et al. EAU-EANM-ESTRO-ESUR-SIOG guidelines on prostate cancer. part Ⅱ—2020 update: Treatment of relapsing and metastatic prostate cancer[J]. Eur Urol, 2021,79(2):263-282.
[3] ZHANG L J, WU B, ZHA Z L, et al. Surgical margin status and its impact on prostate cancer prognosis after radical prostatectomy: A meta-analysis[J]. World J Urol, 2018,36(11):1803-1815.
[4] 王硕,杜鹏,曹煜东,等. 根治性前列腺切除术后前列腺尖端、基底切缘阳性的危险因素分析[J]. 中华泌尿外科杂志, 2021,42(4):283-288.
[5] 张帆,裴新龙,颜野,等. 前列腺癌精囊受侵影像分型对腹腔镜根治性前列腺切除术后切缘阳性的影响[J]. 中华泌尿外科杂志, 2022,43(7):523-528.
[6] 程万里,逄城,宋新达,等. 前列腺癌切缘阳性风险列线图的建立和验证[J]. 中华泌尿外科杂志, 2020,41(3):205-209.
[7] POELAERT F, JONIAU S, ROUMEGURE T, et al. Current management of pT3b prostate cancer after robot-assistedlaparoscopic prostatectomy[J]. Eur Urol Oncol, 2019, 2(1):110-117.
[8] SPILSETH B, GHAI S, PATEL N U, et al. A comparison of radiologists and urologists opinions regarding prostate MRI reporting: Results from a survey of specialty societies[J]. AJR Am J Roentgenol, 2018, 210(1):101-107.
[9] MEHRTASH A, GHAFOORIAN M, PERNELLE G, et al. Automatic needle segmentation and localization in MRI with 3-D convolutional neural networks: Application to MRI-targeted prostate biopsy[J]. IEEE Trans Med Imaging, 2019,38(4):1026-1036.
[10] WEGELIN O, VAN MELICK H H E, HOOFT L, et al. Comparing three different techniques for magnetic resonance imaging-targeted prostate biopsies: A systematic review of in-bore versus magnetic resonance imaging-transrectal ultrasound fusion versus cognitive registration. Is there a preferred technique?[J]. Eur Urol, 2017,71(4):517-531.
[11] MATTI B, REEVES F, PROUSE M, et al. The impact of the extent and location of positive surgical margins on the risk of biochemical recurrence following radical prostatectomy in men with Gleason 7 prostate cancers[J]. Prostate, 2021,81(16):1428-1434.
[12] 熊天宇,樊笑琪,葉小波,等. mpMRI联合临床量表预测前列腺癌包膜外和精囊侵犯的准确性[J]. 中华泌尿外科杂志, 2022,43(2):122-127.
[13] CRISTEL G, ESPOSITO A, DAMASCELLI A, et al. Can DCE-MRI reduce the number of PI-RADS v.2 false positive findings? Role of quantitative pharmacokinetic parameters in prostate lesions characterization[J]. Eur J Radiol, 2019,118:51-57.
[14] 陈昊天,张文涛,毛士玉,等. 腹腔镜根治性前列腺切除术后吻合口漏尿的危险因素分析[J]. 中华泌尿外科杂志, 2023,44(3):167-172.
[15] NOVIKOV F V, TESLJUK O S, EFREMOV G D. Comparison of the efficiency of surgical excision methods for detecting extraprostatic extension and positive resection margin in prostate cancer[J]. Arkh Patol, 2023,85(5):48-51.
[16] TURKBEY B, ROSENKRANTZ A B, HAIDER M A, et al. Prostate imaging reporting and data system version 2.1:2019 update of prostate imaging reporting and data system version 2[J]. Eur Urol, 2019,76(3):340-351.
[17] 张靖博. 腹膜外途径腹腔镜下根治性前列腺切除术切缘阳性的影响因素分析[J]. 中国现代医药杂志, 2021,23(3):33-36.
[18] 张平新,王文光,马军,等. 腹膜外途径腹腔镜下根治性前列腺切除术切缘阳性的影响因素[J]. 现代泌尿外科杂志, 2020,25(3):247-251.
[19] GROGG J B, RIZZI G, GADIENT J, et al. Prognostic value of pretreatment inflammatory markers in localised prostate cancer before radical prostatectomy[J]. World J Urol, 2023,41(10):2693-2698.
[20] CHANG C B, LIN Y C, WONG Y C, et al. Quantitative dynamic contrast-enhanced magnetic resonance parameters could predict international society of urological pathology risk groups of prostate cancers on radical prostatectomy[J]. Life, 2023,13(9):1944.
[21] REMMERS S, HOLLEMANS E, NIEBOER D, et al. Improving the prediction of biochemical recurrence after radical prostatectomy with the addition of detailed pathology of the positive surgical margin and cribriform growth[J]. Ann Diagn Pathol, 2022,56:151842.
(本文编辑 耿波 厉建强)
