老年衰弱患者基于埃德蒙顿衰弱量表评估分层抗阻运动的效果观察
2024-05-24姚晨晨陈娟杨雷
姚晨晨,陈娟,杨雷
(安徽中医药大学附属六安市中医院a.老年医学科;b.神经内科;c.心血管内科,安徽六安 23700)
1 研究对象
选择便利抽样法, 选取安徽省某三级甲等医院老年病房2021 年1—12 月住院患者作为研究对象。纳入标准:(1)年龄≥60 岁;(2)使用Morse 跌倒风险评估量表初筛跌倒风险为中危以上者;(3)四肢健全;(4)具备一定理解能力,可以独立或在医护人员帮助下完成问卷;(5)知情同意,并签署知情同意书者。 排除标准:(1)严重心肺功能不全或疾病急性期者;(2)严重肝肾功能不全者;(3)恶性肿瘤者;(4)视力、听力障碍者;(5)前庭功能异常者;(6)既往有相似方法肢体锻炼史者;(7)不能耐受锻炼强度或突发不适宜继续锻炼的疾病;(8)包括死亡等各种原因中途脱落者。 最终符合纳入排除标准并进入康复锻炼路径者共340 例,按入院先后顺序自动编号,利用随机数字表法将研究对象分为对照组170 例和观察组170 例,研究过程中共32 例脱落,包括1 例自然死亡,31 例自愿退出,最终完成研究共308 例。 2 组患者入院时年龄、性别、居住地、体质量指数(body mass index, BMI)、合并慢性疾病种类数量(例如冠心病、慢性心力衰竭、高血压、慢性阻塞性肺疾病、糖尿病、脑梗死、病毒性肝炎等)、服用易致跌倒药物种类数量(例如镇静催眠药、降压药、降糖药、利尿药、抗焦虑药、抗心律失常药、缓泻药、氨基糖苷类抗菌药物等)、下肢肌力水平、衰弱程度等差异无统计学意义(P>0.05),见表1。

表1 2 组老年衰弱患者一般资料的比较
2 方法
2.1 组建老年衰弱患者康复运动护理小组 成员由研究者、老年医学科中级及以上职称护士6 名、老年医学科副主任医师1 名、 康复科副主任医师1 名构成,成员要求本科及以上学历。小组成员进行文献查阅后讨论, 并经康复医学科主任医师与老年医学科主任医师共同审定, 形成分层抗阻运动康复锻炼终稿。 所有人员通过康复锻炼及评估量表使用的培训,包含集中授课2 次,每次1 h,并在小组微信群上传标准示范视频及评估要点,课后所有成员均通过考核。 6 名老年医学科护士负责抗阻运动指导、监督、评估的具体实施,并完成数据收集,由研究者完成数据统计与分析。
2.2 对照组 由责任护士负责患者常规健康教育及运动指导。 服药指导:嘱患者遵医嘱服药,介绍服用易致跌倒药物及其原因, 如利尿剂通过增加如厕次数增加跌倒风险;防跌倒器械使用指导:指导使用防滑鞋、墙壁扶手、坐便器扶手、助行器等;防跌倒方法指导:“下床三部曲”(醒后下床活动前卧床30 s,床边坐30 s,后床边站立30 s 无不适后进行床下活动);锻炼方法指导:卧床患者每天2 次“踝泵运动”(双足背伸运动-跖屈运动-内翻运动-逆顺时针环绕踝关节运动)。病情稳定患者每天2 次“卧位脚踏车运动”(无阻力下卧位模拟蹬脚踏车, 每次2~3 min)。日常活动指导: 每日2 次床旁站立后3 min 后室内行走15 min(可借助助行器辅助或家人陪同)。 陪护教育:反复向其陪护宣教,使其养成陪同意识;出院前发放居家锻炼手册,包括锻炼方法、时长、注意事项,具体内容同前,每月进行随访。
2.3 观察组 在对照组基础上实施基于埃德蒙顿衰弱量表评估的强度分层抗阻运动。
2.3.1 衰弱评估 入组时采用埃德蒙顿衰弱量表进行衰弱评估。 埃德蒙顿衰弱量表包括9 个维度共11个条目,认知功能维度(画钟试验)、一般健康状况(近1 年的是否住院及健康自评)、功能依赖(工具性日常生活能力评估)、社会支持(寻求支持)、用药情况(是否多重或漏服药物)、营养状况(BMI)、心理(抑郁程度)、排便失禁、肢体功能(起立-行走试验:患者自有扶手的防滑靠椅上自行站起并行走至前方3 m 处,转身返回后自行坐回靠椅,记录用时和测试期间风险性评分)。总分17 分,分数与衰弱程度正相关,健康(0~3 分),正常偏低(4~5 分),轻度衰弱(6~7分),中度衰弱(8~9 分),重度衰弱(≥10 分),中文版埃德蒙顿衰弱量表Cronbach α=0.78,应用于社区或临床中高龄老年人群体中[11]。
2.3.2 强度分层 埃德蒙顿衰弱量表评分>7 分者进入低强度分层,依次完成3 个阶段锻炼;埃德蒙顿衰弱量表评分4~7 分者进入中等强度分层, 跳过第1 阶段锻炼,依次进行第2、第3 阶段锻炼;埃德蒙顿衰弱量表评分<4 分者进入高强度分层,跳过第1、第2 阶段锻炼,直接进行第3 阶段锻炼。
2.3.2.1 第1 阶段(低强度分层起点) (1)关节活动运动3~5 min;(2)平卧位,双手握弹力球,每组30次;(3)平卧位屈膝,使用单圈弹力带(15 磅)套至双膝,完成外展-内收动作。每日3 组,每组20 次,连续进行3 日,完成后进入第2 阶段。
送走陈主任,吕凌子独自来到与客厅相连的阳台上,阳台上有风,晾衣架上的衣服正在随风摇摆。吕凌子目光空洞地望着远方,一只黑色的小鸟从她面前一掠而过。吕凌子并不知道,此时此刻的刘丽芳同样在阳台上站着,就在自己脚下。两位女人各怀心事,都在为同一件事情纠结。
2.3.2.2 第2 阶段(中等强度分层起点) (1)关节活动运动3~5 min;(2)平卧位,双手握弹力球每组30 次;(3) 指导患者床上依次抬单侧腿离床20 cm,保持3 s 以上,每组5 min;(4)依次做单侧屈髋、屈膝动作,保持3 s 以上,每组5 min。 每日3 组,连续进行3 日,完成后进入第3 阶段。
2.3.2.3 第3 阶段(高强度分层起点) 锻炼组合1:(1)关节活动运动3~5 min;(2)平卧位,双手握弹力球每组30 次;(3)平卧位或坐位,双手持弹力带(15磅)两端,抗阻下行双上臂伸展运动,伸展后保持3 s,每组3~5 min;(4)平卧位,将弹力带(25 磅)两端固定于床尾两侧床栏,依次行单侧腿抗阻下屈膝屈髋-伸直运动,伸直后保持3 s 以上,护士在床尾手扶弹力带避免患者失误受伤,每组9 min(单侧3 min,间隔休息3 min)。 每日3 组,连续3 日,完成后进入锻炼组合2。 锻炼组合2:(1) 关节活动运动3~5 min;(2)床旁坐于带靠背、扶手的防滑椅上,将弹力带(25 磅)两端分别固定于两侧扶手,依次单侧腿做抗阻下屈膝屈髋-伸直运动,伸直后保持3 s 以上,护士在前避免患者受伤,每组15 min(单侧5 min,间隔5 min)。每日3 组,连续7 日,完成后进入锻炼组合3。 锻炼组合3:(1)关节活动运动3~5 min;(2)自行完成撑椅站立-坐下动作,站立保持5 s,坐姿保持5 s,5~10 次/组;(3)将弹力带(25 磅)两端固定于合适位置,自然下垂点距地面20 cm,双手扶稳,抗阻下依次行单侧腿屈膝屈髋-伸直运动,伸直时保持3 s,50 次/组(单侧25 次);(4)弹力带(15 磅)一端系于踝关节以上部位,一端系于合适位置(高度与另一端齐平), 双上肢扶稳下行单侧下肢抗阻下前踢动作,护士站于侧位避免受伤,50 次/组(单侧25 次)。每日2~3 组,连续14 日以上,直至锻炼时长满8 周。
2.3.3 实施康复锻炼 所有患者在进行康复锻炼前完成安全注意事项的宣教,注意事项包括:在院期间携带监护设备,整个锻炼过程中出现严重胸闷不适、胸痛、心慌、心率超过最大靶心率×10%,靶心率计算公式=[(220-年龄-静息心率)×(0.6~0.8)+静息心率][12],或其他不适情况例如面色苍白、呼吸急促立即停止锻炼活动, 休息后由医护人员判断后选择是否可继续。经过院内锻炼后的院外阶段,必须有家人陪伴,过程中随时与医护人员沟通,如过程中有不能缓解的不适则需及时就医。 发放锻炼项目任务卡片,内容包括隶属的强度分层、起点、标准姿势图解,指导患者完成锻炼后在相应任务下打钩。 对锻炼完成情况进行监督与督促, 所有患者及家属加入微信群,关注公众号,每月完成一循环视频对话,并进行指导与答疑。总时长至少完成7 周,因各种原因造成的漏练日数总计不超6 日者,视为完成锻炼计划。
2.4 观察指标 分别于干预前、干预后8 周完成平衡能力、跌倒风险、握力指数、跌倒效能、睡眠质量评估,干预8 周末统计锻炼期间跌倒事件发生率。
2.4.1 平衡能力评估 采用Berg 平衡量表(Berg Balance Scale,BBS)进行评估,该量表由Berg 等学者研制,并由金冬梅[13]进行汉化,包括14 个项目:“坐起、站立、独立坐、站立-坐下、床旁椅转移、闭眼独立站立、双足并拢独立站立、站立-蹲下-拾物、站立上肢前伸、转身后视、转身一圈、双足交替踏楼梯、双足前后位独立站立、单腿站立”,每项评分为0~4分,总分56 分,得分与平衡能力正相关,其各项目组内相关系数均在0.71~0.99,Cronbach α=0.864,内部一致性信效度较好,应用于脑卒中、帕金森病、COPD、脊髓受伤等可能存在平衡障碍的患者群体中。
2.4.2 跌倒风险评估 采用起立-行走试验(Time Up and Go Test,TUGT)进行评估,有研究发现[14-15],该试验可良好的反映衰弱老年人的躯体移动功能,用时超10 s 则表示躯体移动能力下降,该试验用时被证明与跌倒风险强相关, 入组3 d 内由康复运动护理小组成员指导患者完成。测量方法为:准备有扶手、靠背的防滑椅、3 m 距离地面标记、计时工具,指导患者坐于防滑靠椅上,完成自行站起(可撑椅)并行走至前方3 m 标记处, 立即转身返回后自行坐回靠椅,记录臀部离开座位至再次回到座位用时。
2.4.3 跌倒事件发生率 干预8 周结束后, 由责任护士在1 周内完成电话回访, 询问8 周内是否发生跌倒事件及发生跌倒事件的具体原因、伤害程度、医疗干预手段。
2.4.4 握力指数 有研究发现[16]双上肢握力是反应机体肌肉力量的敏感指标, 握力与机体活动性能正相关,相较肌肉质量减少更能快速预测疾病结局,使用体重校正的握力指数比单纯测量握力更能准确反映机体肌肉力量。绝对握力测量方法为:站姿下手臂自然下垂,避免与身体衣物接触,用利手进行测量,共测量3 次,每次间歇15 s,最终取平均值。 握力指数=绝对握力(kg)/体质量(kg)×100。
2.4.5 跌倒效能评估 跌倒效能水平是指个体在日常活动时预防跌倒发生的自我确信程度。采用修订版跌倒效能量表(Modified Fall Efficacy Scale,MFES)进行评估,该量表由国外学者制定后由郝燕萍等[17]汉化, 内容包括2 个维度共14 个条目, 室内维度:更衣、准备简单的饭菜、沐浴、从椅子上起坐、上床与下床、应门或接电话、在房间里走动、伸手到箱子或抽屉里拿东西、做轻体力家务活;室外维度:简单的购物、乘坐公共交通工具、过马路、做轻体力园艺或晾晒衣服、上下楼梯,每个条目计分10 分,分数与把握度正相关。有研究测得该量表Cronbach α=0.98,折半信度0.96,内容效度0.84[18],本次研究重测Cronbach α=0.98,折半信度0.94,内容效度0.86,具有较好的内部一致性信效度, 应用于平衡或移动能力降低的老年人。
2.4.6 睡眠质量评估 采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI) 进行评估,该量表由Buysse 等提出并由刘贤臣等[19]进行汉化,包括7 个维度共18 个条目计分条目, 包括入睡时间、睡眠时长、睡眠质量、效率、障碍、应用催眠药物情况及日间功能, 总分21 分, 分数与睡眠质量负相关,Cronbach α=0.796,内部一致性信效度较好,广泛应用于临床睡眠障碍的群体中。
2.5 统计学方法 双人背对背使用Epidata 进行数据录入,出现数据差异进行复核,使用SPSS 23.0 进行数据分析,首先对数据进行正态性检验,符合正态分布的计量数据采用±S 表示,组间比较使用t 检验,计数资料使用频数、 百分数表示, 组间比较使用χ2检验,不符合正态分布的计量资料采用M(P25,P75)描述,组间比较用Wilcoxon 秩和检验。 检验水准=0.05。
3 结果
3.1 2 组老年衰弱患者平衡能力的比较 干预前2组老年衰弱患者平衡能力的比较差异无统计学意义(P=0.658)。 干预8 周末,对照组评分与干预前比较差异无统计学意义(P=0.162),观察组与干预前比较差异有统计学意义(P<0.001),观察组Berg 平衡量表评分高于对照组(P<0.001)。 见表2。
表2 2 组老年衰弱患者Berg 平衡量表评分的比较(±S,分)

表2 2 组老年衰弱患者Berg 平衡量表评分的比较(±S,分)
组别对照组观察组n t P 156 152 1.407 8.442 0.162<0.001 tP干预前24.86±3.17 25.04±4.03 0.443 0.658干预8 周末25.67±5.18 29.83±7.40 5.679<0.001
3.2 2 组老年衰弱患者握力指数的比较 2 组老年衰弱患者握力指数在干预前比较差异无统计学意义(P=0.875)。 干预8 周末,对照组握力指数与干预前比较差异无统计学意义(P=0.700),观察组握力指数与干预前比较差异有统计学意义(P<0.001),观察组握力指数高于对照组(P=0.001)。 见表3。
表3 2 组老年衰弱患者握力指数的比较(±S)

表3 2 组老年衰弱患者握力指数的比较(±S)
组别对照组观察组n t P 156 152 0.385 3.741 0.700<0.001 tP干预前38.48±4.46 38.40±4.07 0.157 0.875干预8 周末38.78±3.13 39.97±3.26 3.275 0.001
3.3 2 组老年衰弱患者跌倒效能的比较 2 组老年衰弱患者跌倒效能评分在干预前比较差异无统计学意义(P=0.863)。 干预8 周末,对照组跌倒效能评分与干预前比较差异无统计学意义(P=0.181),观察组跌倒效能评分与干预前比较差异有统计学意义(P<0.001),观察组跌倒效能评分高于对照组(P<0.001)。见表4。
表4 2 组老年衰弱患者跌倒效能评分的比较(±S,分)
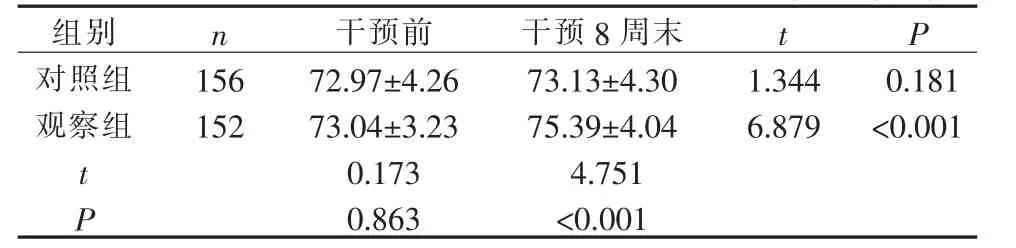
表4 2 组老年衰弱患者跌倒效能评分的比较(±S,分)
组别对照组观察组n t P 156 152 1.344 6.879 0.181<0.001 tP干预前72.97±4.26 73.04±3.23 0.173 0.863干预8 周末73.13±4.30 75.39±4.04 4.751<0.001
3.4 2 组老年衰弱患者跌倒风险和8 周内跌倒发生率的比较 2 组老年衰弱患者跌倒风险在干预前比较差异无统计学意义(P=0.898)。 干预8 周末,对照组跌倒风险与干预前比较差异无统计学意义(P=0.042),观察组跌倒风险与干预前比较差异有统计学意义(P<0.001),观察组跌倒风险低于对照组(P=0.013)。见表5。 对照组8 周内共发生4 例跌倒,跌倒发生率为2.6%,其中1 例经检查后确诊为肋骨骨裂,观察组在8 周内未发生跌倒事件, 跌倒发生次数低于对照组(χ2=3.949,P=0.047)。
表5 2 组老年衰弱患者跌倒风险的比较(±S,s)

表5 2 组老年衰弱患者跌倒风险的比较(±S,s)
组别对照组观察组n t P 156 152 2.052 4.588 0.042<0.001 tP干预前18.33±4.97 18.40±5.16 0.129 0.898干预8 周末17.52±4.53 16.33±3.54 2.498 0.013
3.5 2 组老年衰弱患者睡眠质量的比较 2 组老年衰弱患者睡眠质量评分在干预前比较差异无统计学意义(P=0.916)。 干预8 周末,对照组睡眠质量评分与干预前比较差异无统计学意义(P=0.717),观察组睡眠质量评分与干预前比较差异有统计学意义(P<0.001),观察组睡眠质量评分低于对照组(P=0.048)。见表6。
表6 2 组老年衰弱患者睡眠质量评分的比较(±S,分)

表6 2 组老年衰弱患者睡眠质量评分的比较(±S,分)
组别对照组观察组n t P 156 152 0.363 5.996 0.717<0.001 tP干预前8.03±5.54 7.97±5.33 0.106 0.916干预8 周末7.87±5.94 6.63±4.89 1.989 0.048
4 讨论
4.1 基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的平衡能力 本研究结果显示干预8 周末的观察组患者平衡能力评分高于对照组(P<0.001),表明基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的平衡能力。 平衡能力的丧失或下降是老年人发生跌倒事件的重要原因[20]。 分析原因,可能是本研究观察组基于埃德蒙顿衰弱量表评估分层抗阻运动, 利用肢体阻力对抗下保持姿势锻炼, 增强了老年人的姿态控制能力、动态功能平衡能力,这与Forte 等[21]的研究结果类似。 有研究[22]发现在运动中的合理发力以及力量的合理传递、控制是预防跌倒的重中之重,而衰弱老年患者核心力量下降,造成核心稳定性较差,基于埃德蒙顿衰弱量表评估分层抗阻运动兼顾了肢体力量训练和核心力量训练项目, 提升核心肌群对整体力量的把控、分配能力,患者卧位时“抗阻下双膝外展-内收动作”, 坐位时“抗阻下双上臂伸展运动”、“抗阻下屈膝屈髋-伸直运动”,站立位时“抗阻下屈膝屈髋-伸直运动”、“抗阻下前踢运动” 需患者主动调配重心和发力肌群, 为平稳的行走及其他肢体活动提供基础。
4.2 基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的握力指数 本研究结果显示干预8 周末的观察组患者体重握力指数高于对照组(P=0.001),表明基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的握力指数。 分析原因,可能是本研究观察组手部弹力球训练、上臂抗阻训练、撑椅站立、自行扶稳等训练,增加了前臂和手部肌肉训练的参与度,而对照组缺乏对身体特定部位的锻炼。 握力由前臂外侧、手掌内在两大肌群共同作用产生,其预示机体活动能力下降敏感性较肌肉质量更高,良好的握力预示着机体功能的恢复[23]。 有研究[24]发现,超重增加了肢体负担,严重影响了机体活动能力,握力指数通过引用体质量指标进行校正,消除了绝对握力在预测跌倒事件中体质量因素的干扰。 基于埃德蒙顿衰弱量表评估的强度抗阻运动通过适配不同衰弱程度的老年患者状态,选择负荷逐渐增大的弹力带、弹力球作为主要抗阻器材,抗阻运动可促进GDF-8 和GDF-15等肌肉生长因子生成,减少老年患者肌内脂肪的积聚,避免了增龄性肌肉含量减少。 另外,有研究[25]发现, 握力指数是老年患者的全因死亡独立预测因素,维持良好的握力指数利于老年人的健康管理。
4.3 基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的跌倒效能 本研究结果显示干预8 周末的观察组患者修订版跌倒效能量表评分高于对照组(P<0.001),表明基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的跌倒效能。 有研究[26]发现,衰弱老年人日常活动中,为避免跌倒事件发生,产生跌倒恐惧心理占比超88%。 有研究[7]发现,跌倒效能越好则个体预防跌倒信心越充分,其生活质量越高,而自我效能与信心降低,跌倒效能是跌倒恐惧心理的保护因素。本研究观察组基于埃德蒙顿衰弱量表评估进行锻炼强度分层,埃德蒙顿衰弱量表评分>7 分者需逐个完成3 个阶段锻炼,评分4~6 分者直接进入第2 阶段锻炼,评分≤4 分者直接进入第3 阶段锻炼, 提高了不同衰弱状态患者的锻炼计划适配度, 提升了锻炼完成可信度,并加入完成任务打卡,患者可通过锻炼计划完成提升自信心。 分层抗阻运动路径中包含基础的卧位、 坐位锻炼和复杂的站姿锻炼, 利用肌群由少变多,包括站姿“抗阻下屈膝屈髋-伸直运动”与“抗阻下前踢动作”,提升了衰弱老年人肌肉与关节的协调能力,改善衰弱老年人较差的自我内在平衡能力,从而提升老年衰弱患者的跌倒效能。
4.4 基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可降低老年衰弱患者的跌倒风险和跌倒发生率本研究结果显示干预8 周末的观察组患者起立-行走试验用时低于对照组(P=0.013),8 周内对照组共发生4 例跌倒,跌倒发生率为2.56%,其中1 例经检查后确诊为肋骨骨裂, 观察组在8 周内未发生跌倒事件,跌倒发生次数低于对照组(P=0.047),表明基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可降低老年衰弱患者的跌倒风险和跌倒发生率。 可能原因是对照组患者未进行个体化评估, 并进行科学的锻炼方案设计, 而观察组经埃德蒙顿衰弱量表评估后,遵循衰弱程度评估结果推荐适合的锻炼强度,符合锻炼循序渐进的原则且可达到高效锻炼的目的。 有研究[27]发现抗阻运动训练,可通过骨骼肌处于持续对抗负荷下产生的一些生长因子, 促进肌纤维生长和其横截面积的增加。 本研究利用弹力带进行间歇性抗阻运动,有研究[28]发现在使用弹力带的过程中, 由于对抗制动所引起的运动可提升骨骼的骨密度, 而肌肉体积和质量与所附着部位骨骼的骨密度正相关,加入休息间歇的负荷可通过增强骨效应,达到更好的锻炼效果,提升老年人肌力及肌肉量。有研究[29-30]发现,肌肉力量直接影响老年人活动能力,肌肉含量降低可提升跌倒等结局事件的发生率,科学设计的抗阻运动可改善身体机能, 同时可减轻身体疼痛症状,提升舒适步速,降低跌倒发生风险。
4.5 基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的睡眠质量 本研究结果显示干预8 周末的观察组患者睡眠质量评分低于对照组(P<0.001),表明基于埃德蒙顿衰弱量表评估的强度分层抗阻运动可提升老年衰弱患者的睡眠质量。分析原因,可能与基于埃德蒙顿衰弱量表评估分层抗阻运动, 根据患者衰弱程度选择相对较大的安全训练强度,增加了患者日常活动量有关。有研究发现[31],长期失眠状态促使机体TNF -α、IL -1β 和IL-6 等炎症因子水平升高,运动可降低过高的炎症因子,减轻机体的炎症反应,从而减少免疫系统释放炎症因子影响睡眠质量的干扰,重构稳态睡眠-觉醒节律。 且有研究[32]表明,运动促进了毒素经汗液途径排出,机体易产生适度的疲劳感,促使机体进入深度睡眠。 有研究[33]发现,衰弱老年人充足的睡眠是跌倒的重要保护因素, 基于埃德蒙顿衰弱量表评估分层抗阻运动通过调节紧张、焦虑等负性情绪,抑制过度觉醒状态,改善睡眠状态。最终通过改善衰弱老年人睡眠质量、平衡能力而预防跌倒事件发生。
