肠道菌群介导的不同饮食模式与高尿酸血症相关性研究进展
2024-05-20赵可新薛玉玲马新颖王世杰
卢 涵,赵可新,薛玉玲,马新颖,王世杰,,*
(1.河北科技大学食品与生物学院,河北 石家庄 050018;2.石家庄市人民医院,河北 石家庄 050030;3.君乐宝乳业集团股份有限公司,河北 石家庄 050221;4.河北一然生物科技股份有限公司,河北 石家庄 050000)
随着社会经济的快速发展、竞争压力的陡增,加上无规律的作息、不健康的饮食模式,导致亚健康人群数量不断增多,高尿酸血症(hyperuricemia,HUA)及痛风的发病率也在不断上升,且患病人群越来越年轻化。HUA是指血清中尿酸水平超过正常值的一种代谢性疾病,当某些原因(饮食、遗传、慢性病等)导致尿酸生成增多,或/和在肾脏及肠道中的排泄减少时,尿酸会在血液中产生非正常累积,从而导致HUA。无论男性还是女性,非同日2 次血尿酸水平超过420 μmol/L时可诊断为HUA[1]。生物体内尿酸的生成主要分为内源性和外源性两个途径,内源性尿酸来源于生物体自身合成及核酸分解代谢,约占生物体内总尿酸的80%;另外20%的外源性尿酸来源于食物核苷酸分解代谢[2]。如图1所示,核苷酸在肝脏中经过一系列反应降解为黄嘌呤,在黄嘌呤氧化酶的作用下,黄嘌呤被分解成尿酸,同时产生过氧化氢。尿酸的排泄也分为两种途径,其中70%经肾脏排泄,包括肾小球滤过、肾小管重吸收、肾小管分泌以及分泌后重吸收4 个步骤,分泌和重吸收过程中需要尿酸转运蛋白作为尿酸的载体,最后尿酸通过尿液排出体外[2-4]。另外30%尿酸由肠道排泄,分为两种方式:一是尿酸通过肠上皮细胞中的尿酸转运蛋白从血液被转运至肠腔,继而直接排出体外。肠道菌群代谢产物可使尿酸转运蛋白的表达上调。且菌群代谢产物中的短链脂肪酸(short chain fatty acids,SCFAs)可为肠上皮细胞提供能量,从而促进尿酸的排泄[5]。二是尿酸通过肠道菌群分泌的尿酸氧化酶被降解成尿囊素,除此之外,肠道菌群还能分泌尿囊素酶和尿囊酸酶,可进一步将尿囊素分解成尿囊酸和尿素,之后被尿素酶降解成氨和二氧化碳,从而排出体外[6-7]。尿酸的肠道排泄途径对于HUA、痛风及肾功能不全者尤为重要。
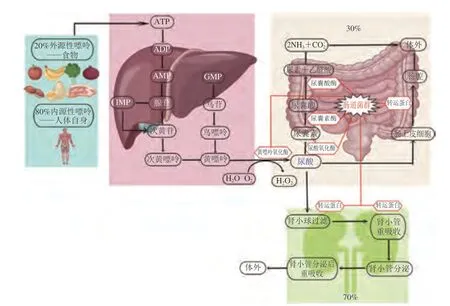
图1 尿酸的生成和排泄Fig.1 Generation and excretion of uric acid
长期HUA容易引起尿酸钠晶体沉积在关节组织处,导致痛风,同时可诱发肾功能损伤,加速糖尿病和心血管疾病发展[8]。对于HUA/痛风患者来说,饮食管理是药物治疗的重要辅助手段。有研究表明,高蛋白、高果糖和高嘌呤的食物会导致HUA发病率提升,且患病年龄趋于年轻化[9]。反之,改善饮食模式可以明显降低HUA及痛风发生率。
近年来,肠道菌群被证明是饮食与疾病之间的主要介导因素。食物中的营养成分会主导其偏好的某些肠道菌群成为优势种群,并在某些情况下选择耗尽某些种群。不仅如此,肠道菌群还可以改变机体对饮食中不同营养成分的代谢反应,这些可能会对健康和疾病产生影响。因此饮食可介导肠道菌群影响疾病的发生。目前国内外许多研究发现HUA/痛风患者存在肠道菌群的失调,肠道菌群与HUA/痛风的关系也被广泛研究。同时,HUA/痛风患者日常的饮食管理也需特别引起注意,因为不同的饮食模式可能影响其肠道菌群组成及相关代谢产物,从而影响其尿酸水平及病情发展。而从肠道菌群维度出发,不同的饮食模式对HUA/痛风的影响研究并不像其他炎性疾病等研究得那么深入,目前还处于研究初期。
基于此,本文整理归纳了HUA/痛风病人的肠道菌群特征、肠道菌群对尿酸的代谢机制、不同饮食模式介导肠道菌群调节尿酸水平等相关内容的研究进展,以期指导患者通过调整饮食有效预防并延缓HUA及痛风,也为病症的及早发现和干预指明方向。
1 HUA/痛风病人的肠道菌群特征
很多研究表明,HUA/痛风患者肠道菌群的多样性及组成与健康人相比呈现显著的不同,如表1所示,可以发现HUA/痛风患者的肠道菌群特征并不完全一致,这可能是研究对象及样本量的差异造成。但总体看来HUA/痛风患者肠道菌群有以下3 个特征:首先,HUA/痛风患者肠道菌群的丰富度及多样性有所下降[10-15];其次,HUA/痛风患者肠道菌群中炎性因子产生菌及机会致病菌增多,例如粪拟杆菌、大肠杆菌、志贺氏菌等[10,16-17],这些变化可引起机体嘌呤代谢失调,从而促使血尿酸升高,诱导疾病发生;另外,HUA/痛风患者肠道菌群中产SCFAs菌减少,例如丁酸盐产生菌[13,18]、双歧杆菌[12,16,19],它们可通过产生SCFAs使尿酸水平降低。
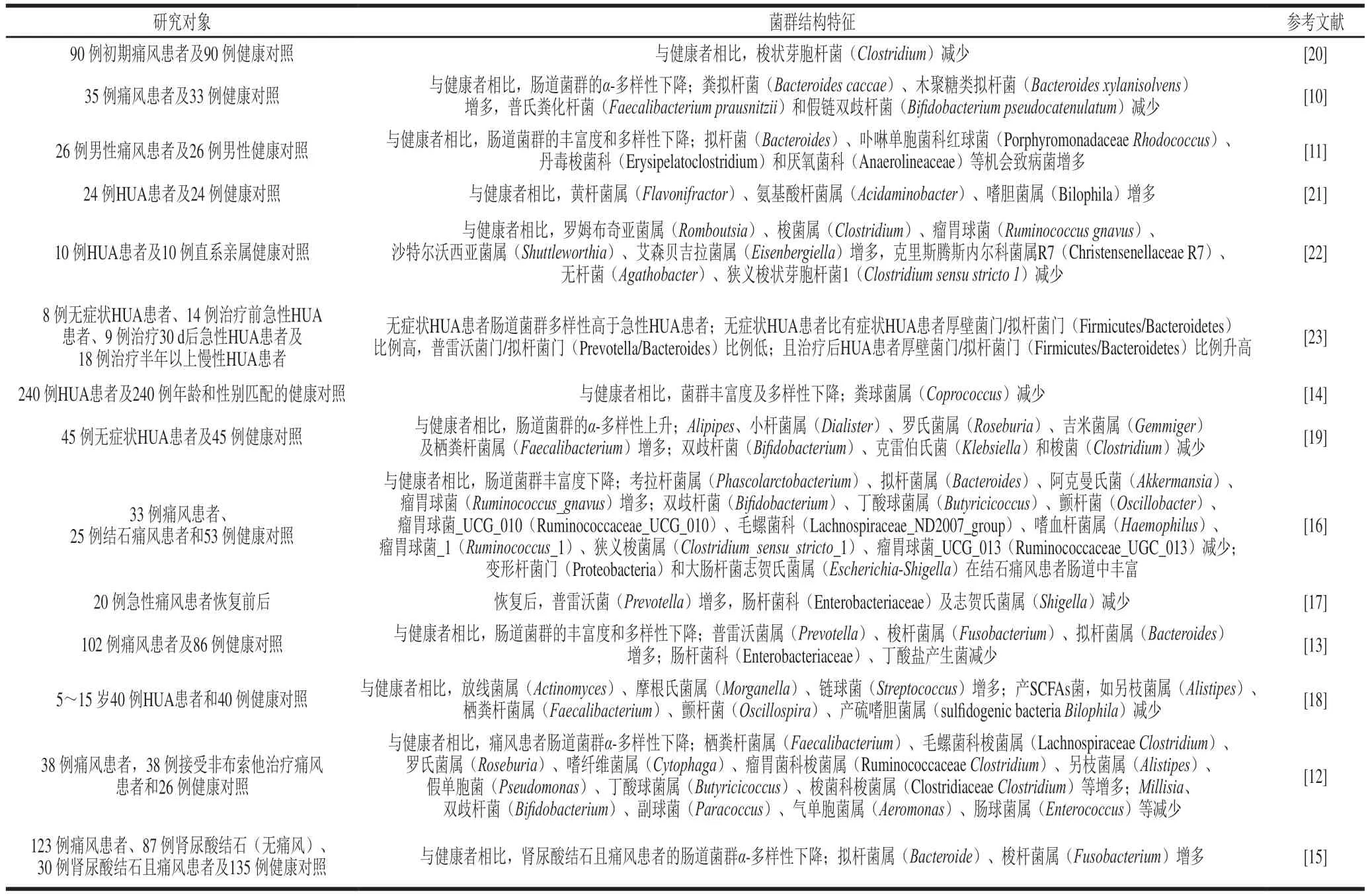
表1 HUA/痛风患者的肠道菌群特征Table 1 Characteristics of the intestinal flora in patients with HUA/gout
2 肠道菌群调控尿酸代谢机制
肠道菌群被视为人体的“隐藏的器官”,基于上文中HUA/痛风患者存在的肠道菌群失调现象,这一“隐藏的器官”与机体之间的平衡已经被打破,肠道菌群就会从多种途径影响宿主的尿酸代谢。
2.1 肠道菌群分泌尿酸生成及分解相关的关键酶
黄嘌呤氧化酶是尿酸生成的关键酶,其活性异常增高会导致尿酸生成增多,从而引起HUA及痛风。有研究表明,肠道菌群中的大肠杆菌、链霉菌和铜绿假单胞菌可分泌产生黄嘌呤氧化酶,从而促进尿酸的生成[24-25]。除此之外,根据尿酸的代谢途径,尿酸氧化酶是尿酸分解的关键酶。由于人及灵长类动物中的尿酸氧化酶基因发生突变,因此人体中不含有尿酸氧化酶[26]。有研究发现肠道菌群中的乳酸杆菌属、假单胞菌属可分泌尿酸氧化酶、尿囊酸酶、尿囊素酶,从而将肠道中的尿酸降解为小分子物质排出体外[6,27]。
2.2 肠道菌群调控尿酸转运蛋白的表达
尿酸转运蛋白是尿酸的载体,转运蛋白功能障碍引起尿酸排泄减少是HUA的常见病因[28]。肠道中相关的尿酸转运体主要包括葡萄糖转运蛋白9(glucose transporter 9,GLUT9/SLC2A9)和乳腺癌耐药蛋白(breast cancer resistance protein,BCRP/ABCG2)[29]。研究发现小肠上皮细胞缺乏GLUT9或ABCG2会出现小肠尿酸转运功能障碍,可诱发HUA[30-31]。肠道菌群与尿酸转运蛋白之间的关系尚不明确,但据目前的研究表明,肠道菌群调控尿酸转运蛋白可能通过两种途径:一是某些肠道菌群,例如梭状芽胞杆菌和乳酸菌,其丰度的增加与一种天然肌肽衍生物anserine相关,anserine可介导尿酸转运蛋白ABCG2、URAT1和GLUT9显示出抗HUA效果[32];二是某些肠道菌群通过产生SCFAs(尤其是丁酸盐)改善肠道慢性炎症,促进肠上皮组织细胞再生和修复,改变肠上皮细胞ABCG2、GLUT9等尿酸转运体的数量和分布,从而影响尿酸的转运与排泄[33-34]。
2.3 肠道菌群影响炎症因子的释放
尿酸的生成可诱导炎症产生,而炎症因子的释放又会引起或加重HUA/痛风,形成恶性循环[35]。肠道菌群参与了尿酸诱导的炎症因子的释放[36],大致有3 种途径。一是肠道菌群中的兼性厌氧菌在有氧情况下能将氧分子作为最终电子受体产生大量活性氧自由基,并分泌大量的黄嘌呤氧化酶,促进尿酸生成[35]。二是人的肠道菌群可能通过诱导产生细胞内毒素并引发慢性炎症[5]。细胞内毒素,即脂多糖(lipopolysaccharide,LPS),属于革兰氏阴性细菌外膜的成分,可促使机体产生大量细胞因子,增加肠壁通透性,诱发低度慢性炎症[37]。有研究表明,肠道菌群结构失调可引起肠道通透性增加,从而造成慢性炎症,而慢性炎症通常伴随着LPS及黄嘌呤氧化酶活性的升高,可能是HUA发病的重要机制[38]。三是肠道菌群的代谢产物SCFAs可影响炎症因子的释放。最常见产SCFAs的肠道菌群有乳杆菌、双歧杆菌[39]、普氏粪化杆菌[10]、梭状芽胞杆菌、瘤胃球菌[38,40]等,它们可通过分泌乳酸、丙酸和丁酸等对抗炎症,从而有效降低尿酸水平。
鉴于以上肠道菌群对尿酸代谢的调节机制,肠道菌群可作为防治HUA的潜在治疗靶点。有很多研究结果显示,某些益生菌能够使尿酸水平降低,其调控机制可能是类似于以上调控机制中抑制关键酶、产生SCFAs等直接作用,也可能是通过调节肠道菌群间接使尿酸水平降低,或者直接间接两种作用兼有。如Wang Haina等[41]研究表明菌株LactobacillusbrevisDM9218能够降低果糖饲喂小鼠的肝脏黄嘌呤氧化酶活性,从而使其血尿酸水平下降。同时它可以通过降解肌苷、调节肠道生态失调、增强肠道屏障功能、降低肝脏LPS含量等途径预防高果糖引起的肝脏损伤,延缓尿酸的积累。Ni Caixin等[42]研究表明,L.rhamnosusR31、L.rhamnosusR28-1和L.reuteriL20M3可促进SCFAs的产生,从而降低HUA小鼠血清中和尿液中的尿酸水平。这些菌株还逆转了与HUA相关的LPS浓度升高、肝脏炎症和肾脏损伤。另外,Wu Ying等[43]的研究表明,LimosilactobacillusfermentumJL-3菌株可调节HUA引起的肠道微生物群失衡,使一些与HUA相关的炎症标志物和氧化应激指标,如白细胞介素1b、丙二醛、肌酐和血尿素氮等恢复正常。Cao Tong等[44]发现,HUA小鼠灌胃植物乳杆菌和双歧杆菌1 周后,维持了肠道菌群平衡,双歧杆菌及乳杆菌丰度增加,且LPS水平、黄嘌呤氧化酶活性以及血尿酸水平明显下降。
肠道菌群对尿酸代谢的调控机制汇总如表2所示。

表2 肠道菌群对尿酸代谢的调控机制Table 2 Regulatory mechanisms of uric acid metabolism by intestinal flora
3 不同饮食模式对尿酸水平的影响
除上文中提到的益生菌可调控尿酸水平,不同饮食模式也可通过影响肠道菌群调控尿酸水平。不同饮食模式有可能会改变不同种类微生物的生长和群落动态,从而显著调节肠道菌群的结构和组成。不仅如此,菌群还可以改变机体对饮食中不同营养成分的代谢反应,这些可能会对健康和疾病产生影响。对于HUA/痛风患者来说,饮食不当可能导致血尿酸水平持续升高,甚至诱发急性痛风。已知饮食模式对肠道菌群有长期的选择压力,所以本文从饮食模式的角度出发,详细介绍了低嘌呤饮食、西方饮食、得舒(DASH)饮食、地中海饮食、无麸质饮食(gluten-free diet,GFD)、低FODMAP(fermentable,oligosaccharides,disaccharides,monosaccharides and polyols)饮食几种不同饮食模式下肠道菌群对尿酸水平的影响。
3.1 低嘌呤饮食模式
低嘌呤饮食模式指的是避免食用富含嘌呤的食物,如鱼贝类、动物内脏、酒精饮料等,侧重于限制蛋白质以减少嘌呤负荷,从而减少嘌呤代谢的最终产物尿酸。研究表明,在没有痛风的人群中,富含嘌呤的食物摄入量与血清尿酸升高和突发痛风的风险相关[45]。但当蛋白质的摄入量减少时,机体必须同时增加碳水化合物或/和脂肪的摄入量以保证能量供给。这可能会导致摄入更多富含精制碳水化合物(包括果糖)和饱和脂肪或反式脂肪的食物。这些对尿酸水平的降低不利[46]。因此,虽然这种饮食模式被推荐用于痛风的管理,但其对痛风的长期治疗效果受到质疑。
3.2 西方饮食模式
西方饮食模式的主要特点是动物脂肪和动物(肉类)蛋白丰富。有假说认为,西方饮食模式会通过调节肠道菌群组成及其代谢产物调节促炎细胞因子水平,改变肠道通透性[47],从而影响尿酸生成和排泄。西方饮食中动物脂肪丰富,动物脂肪中富含饱和脂肪酸,可激活脂肪细胞和巨噬细胞表达的Toll样受体4,导致促炎细胞因子释放[48],这不利于尿酸的排泄。有研究表明,高脂肪的摄入会使大鼠肠道中的变形杆菌属丰度增加,普氏菌属、极端嗜盐古菌属、乳杆菌属丰度减少,并且使其尿酸水平升高[40]。另有研究表明,高脂饮食小鼠的肠道菌群中双歧杆菌科完全消失[49],而双歧杆菌可产生有益的SCFAs,降低LPS等炎症因子[44]。这可能是高脂肪摄入使小鼠尿酸水平升高的原因。高肉类蛋白的摄入可引起粪便中双歧杆菌属等产丁酸盐的细菌减少[50-52],而丁酸盐可改善肠道慢性炎症,改变肠上皮细胞ABCG2、SLC2A9等尿酸转运体的数量和分布[33],从而有利于尿酸的转运与排泄。因此高肉类蛋白的摄入造成尿酸水平升高。综上所述,西方饮食不利于尿酸水平的下降,不推荐HUA/痛风患者采用这种饮食模式。
3.3 DASH饮食模式
DASH饮食最初是为了高血压的管理而研究和开发的,是一种以植物为主的饮食模式,富含全谷物、水果、蔬菜和低脂乳制品,从豆类和坚果中摄入大量植物蛋白,取代动物蛋白。该模式建议人们少摄入红肉、糖果、含糖饮料、饱和脂肪、总脂肪和胆固醇。全谷物、水果、蔬菜中含有丰富的碳水化合物及天然多酚等。碳水化合物中只有“菌群可用糖类”(microbial accessible carbohydrates,MAC)可由肠道菌群发酵,常见的MAC包括抗性淀粉、非淀粉性多糖、低聚糖等[53]。有研究表明,摄入抗性淀粉后会使肠道内双歧杆菌属、粪杆菌属、真杆菌属和瘤胃球菌属丰度显著增加[54]。阿拉伯木聚糖是谷物中含量最丰富的非淀粉多糖,它可增加肠道中双歧杆菌、普氏杆菌和乳酸杆菌等有益菌的丰度,并降低大肠杆菌、链球菌、葡萄球菌、肠球菌等有害菌的丰度[55]。这其中拟杆菌属、双歧杆菌属、瘤胃球菌属均可产生SCFAs,尤其是丁酸盐[56]。这些MAC均有利于增加肠道菌群的多样性,使产SCFAs的有益菌丰度提高[55],使产LPS的肠杆菌等丰度下降[57],因此有利于降低尿酸水平。除碳水化合物外,DASH饮食模式中丰富的天然多酚也有利于降低机体尿酸水平。首先这些多酚类物质具有较强的抗氧化活性,可降低机体内自由基水平,减缓炎性细胞因子的释放[58],从而间接促进尿酸水平的降低。另外,多酚类物质可使黄嘌呤氧化酶丧失活性,曾霓[59]的研究表明黄岑素等黄酮类化合物可通过降低黄嘌呤氧化酶的活性从而降低尿酸生成水平。除此之外,食物多酚可促进双歧杆菌、乳杆菌等有益菌生长,抑制梭状芽孢杆菌、肠杆菌、沙门氏菌等有害菌生长[60-61],而双歧杆菌等会产生SCFAs,有利于尿酸水平下降。DASH饮食模式中的蛋白主要来源于豆类食品和低脂乳制品。大豆蛋白、低脂乳制品中的乳糖和蛋白质均可显著提高乳杆菌和双歧杆菌的生长潜力,从而提升SCFAs的水平[62-63],有利于尿酸水平下降。综上所述,DASH饮食模式有利于尿酸水平的下降。
3.4 地中海饮食模式
地中海饮食中富含植物性食物、适量的水产和红酒,脂质来源主要是橄榄油。根据上文讨论,植物性食物中富含MAC及多酚,有利于尿酸水平的降低。水产富含多不饱和脂肪酸,其中n-6脂肪酸是促炎信号分子前体,可上调炎症[64],再加上丰富的嘌呤、动物性蛋白,这些因素可能会使尿酸水平升高。而水产富含的n-3脂肪酸也可增强双歧杆菌对肠壁的黏附力,从而显著增加肠道中双歧杆菌的数量[65],同时还能限制产LPS的肠杆菌生长,从而对宿主的抗炎特性产生积极影响[66]。橄榄油的主要成分是单不饱和脂肪酸(monounsaturated fatty acid,MUFA)。适量的MUFA可促进肠道内双歧杆菌和乳酸杆菌的生长,并促进SCFAs生成,SCFAs中的丁酸等具有抗炎和免疫调节特性[67]。但是过量的MUFA可能会使梭状芽孢杆菌丰度增加、乳酸杆菌丰度降低,这对尿酸水平的下降不利[68]。红酒中含有丰富的黄酮类物质,可使抗炎微生物普拉梭菌的丰度提高[69]。但是红酒中的乙醇会刺激机体肾脏合成大量乳酸从而阻碍肾脏的排泄功能,并且乙醇积累能显著增加嘌呤的生物合成代谢速度,使体内嘌呤含量增多,从而诱发HUA[70]。有研究表明地中海饮食得分越高,患HUA的可能性越低[71]。也有研究者将235 名肥胖者按饮食方式分为低脂饮食-低热量组、地中海饮食-低热量组及低碳水化合物饮食-不限热量组3 组,发现各组患者两年间的血清尿酸降低幅度无差异[72],表明与其他饮食相比,地中海饮食没有实质性的降低尿酸的作用。综合以上多种饮食因子的影响以及目前的研究进展,地中海饮食对尿酸的下降可能是有利的,但是有必要对HUA/痛风进行更多的研究,以确定地中海饮食与其他非营养参数相结合是否可以预防HUA/痛风或减少HUA/痛风发作。
3.5 GFD模式
GFD是指限量摄入麸质蛋白的饮食方式,麸质蛋白是存在于小麦、大麦、黑麦、燕麦等及其制品中的蛋白质[73]。这种饮食方式不仅可用于治疗因摄入麸质蛋白而引起的乳糜泻症,还作为一种新的饮食理念被越来越多消费者推崇[74]。de Palma等[75]报道,健康志愿者摄入无麸质饮食1 个月后,具有益生功能的双歧杆菌、普拉梭菌、乳酸菌和长双歧杆菌丰度减少,而大肠杆菌等丰度增多。这对尿酸水平的下降不利。
3.6 低FODMAP饮食模式
FODMAP是指在人体内不能被完全吸收的、可发酵的低聚糖、双糖、单糖及多元醇,其广泛存在于小麦、豆类、果蔬等食物中。低FODMAP饮食可缓解腹泻型肠易激综合征患者的症状,但是低FODMAP饮食会使其中的低聚果糖、低聚半乳糖等益生元有所损失,从而使利用这部分糖类的乳酸菌等有益菌数量减少,促进肠道病原体的生长。同时,低FODMAP饮食会使机体肠道的双歧杆菌、具抗炎作用的产丁酸盐细菌相对丰度显著下降,使具促炎作用的Ruminococcustorques相对丰度显著升高[76-77],这对尿酸水平的下降不利。但也有研究表明,低FODMAP饮食干预应用于溃疡性结肠炎患儿时,其肠道双杆菌属、乳酸杆菌有所上升,肠球菌属水平有所下降[78]。Halmos等[79]发现与高FODMAP饮食相比,摄入低FODMAP饮食后机体的双歧杆菌或乳酸菌等益生菌数量未发生改变。因此,低FODMAP对肠道菌群的影响还需进一步明确,其对尿酸的影响尚无定论。
不同饮食模式对肠道菌群及尿酸水平的影响汇总如表3所示。

表3 不同饮食模式对肠道菌群及尿酸水平的影响Table 3 Effects of different dietary patterns on uric acid levels and intestinal flora
3.7 尿酸水平与饮食相关性的流行病学调查
以上讨论了6 种不同饮食模式通过影响肠道菌群调控尿酸水平的情况,我国或其他地区很多有关尿酸与饮食的流行病学调查也得出了相似的结果,如表4所示。
综合来看,富含糖类、水产、禽畜肉、酒类、坚果、内脏的饮食及西方饮食模式对尿酸水平的下降不利,富含果蔬、奶类、蛋类、豆类、谷物类的饮食及DASH饮食模式则相反。从表3也能看到低嘌呤饮食中水产类、内脏类、酒类相关的食物较少,DASH饮食中果蔬、奶类、豆类、谷物丰富,地中海饮食中果蔬、谷物丰富,这均对尿酸水平下降有利。西方饮食模式中肉类丰富,GFD饮食中缺乏谷物类,这均对尿酸水平的下降不利。这说明无论从流行病学的调查结果来看,还是从肠道菌群角度出发,相同饮食特征对尿酸水平的影响一致。
综上所述,不同饮食模式对尿酸水平的影响取决于其所含的营养成分或饮食因子。如图2所示,动物蛋白、饱和动物脂肪、n-6脂肪酸及乙醇等因素会使产SCFAs的乳杆菌、双歧杆菌等有益菌减少,使肠杆菌、沙门氏菌等有害菌增多,从而促进炎症因子的释放,因此造成尿酸水平上升。相反,饮食中的麸质蛋白、豆类蛋白、乳糖、乳蛋白、多酚、MAC、n-3脂肪酸及适量MUFA也能通过影响肠道菌群使尿酸水平下降。
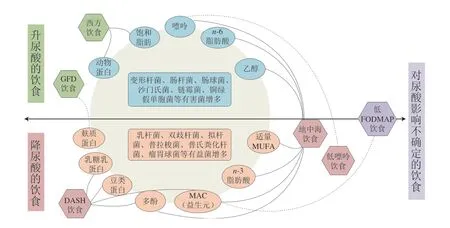
图2 不同饮食模式对尿酸水平的影响Fig.2 Impacts of different dietary patterns on uric acid levels
综上,富含动物饱和脂肪和肉类蛋白的西方饮食模式对尿酸的下降不利。GFD饮食模式由于其缺乏麸质蛋白,同样对尿酸的下降不利。而DASH饮食模式富含MAC、多酚、豆类蛋白、乳糖及乳蛋白,对尿酸的下降大有益处。地中海饮食模式中既存在嘌呤、n-6脂肪酸、乙醇等对尿酸降低不利的因素,也存在多酚、MAC、n-3脂肪酸、适量MUFA等对尿酸降低有利的因素,综合看来对尿酸水平的下降有利。而低FODMAP饮食模式对尿酸水平的影响需进一步确证。以上结论在流行病学调查中也得到证实。
4 结语
HUA/痛风在我国的患病率逐年升高,且患病人群有年轻化的趋势。通过对比HUA/痛风患者及健康人的肠道菌群的差异,某些有益或有害的肠道菌群可作为HUA/痛风的诊断标志物。肠道菌群对尿酸水平的调控可通过尿酸生成上下游的关键酶、尿酸转运蛋白、炎症因子的释放3 个途径进行。低嘌呤饮食、DASH及地中海饮食模式有利于尿酸水平的下降,而西方饮食、GFD饮食对尿酸会起到相反的作用。低FODMAP饮食模式中对尿酸水平的影响需进一步确证。但实际上HUA/痛风-肠道菌群-饮食之间的相互作用机制仍需整合多种“组学”技术进行深究。饮食干预可能作为一种调节肠道菌群的干预措施被推荐给HUA患者,且随着对HUA/痛风-肠道菌群-饮食关联机制的深入理解,可根据个人菌群特征、遗传基因、基础病症等开发个体化饮食模式。
