全膝关节置换是否封堵股骨髓内定位孔比较△
2024-05-20周浩杜长宇王恒俊赵云超李晓明
周浩,杜长宇,王恒俊,赵云超,李晓明
(河北省沧州中西医结合医院,河北沧州 061000)
全膝关节置换术(total knee arthroplasty, TKA)在现代外科实践中被公认为最有效、可重复和最成功的手术之一[1]。尽管TKA 的疗效令人满意,但围手术期失血等问题不容小觑。据文献报道,TKA 围手术期失血量可达1 000~1 790 ml[2],围术期输血率可达51.9%。输血可能会增加深静脉血栓形成、手术部位感染死亡率等风险,对预后产生不良影响[3]。因此控制围手术期失血量是重中之重。在TKA 中,股骨截骨多采用髓内定位,在股骨髁开口插入髓内定位杆后会对髓内骨质造成破坏,遗留的孔道会持续渗血。近年来,国内外有多项关于用骨塞或者骨水泥塞进行髓内定位孔封堵的研究,但是研究结果仍有争议[4~6]。本研究采用前瞻性随机对照试验的方法,通过对比两组患者各项结局指标,探究股骨髓内定位孔封堵技术对减少TKA 围术期失血量的有效性,现报道如下。
1 临床资料
1.1 一般资料
2019 年10 月—2021 年10 月就诊于河北省沧州中西医结合医院行初次单侧TKA 的患者60 例,纳入本研究。患者均年龄≥55 岁,BMI<40 kg/m2,诊断明确且有症状的重度骨关节炎患者,均经保守治疗3 个月疗效不佳,行初次单侧全膝关节置换。患者均无膝关节内翻或外翻畸形>20°,或屈曲畸形>10°;均凝血功能有异常,或使用抗凝药物停药不足7 d 者。采用随机数表法将患者分为两组,其中,30 例术中使用骨塞将股骨髓内定位孔进行封堵(封堵组),30 例不进行封堵(开放组)。两组患者术前一般资料见表1,两组年龄、性别的差异均无统计学意义(P>0.05)。本研究经本院医学伦理委员会批准(批准号:2019047),患者均为自愿参加并签署知情同意书。
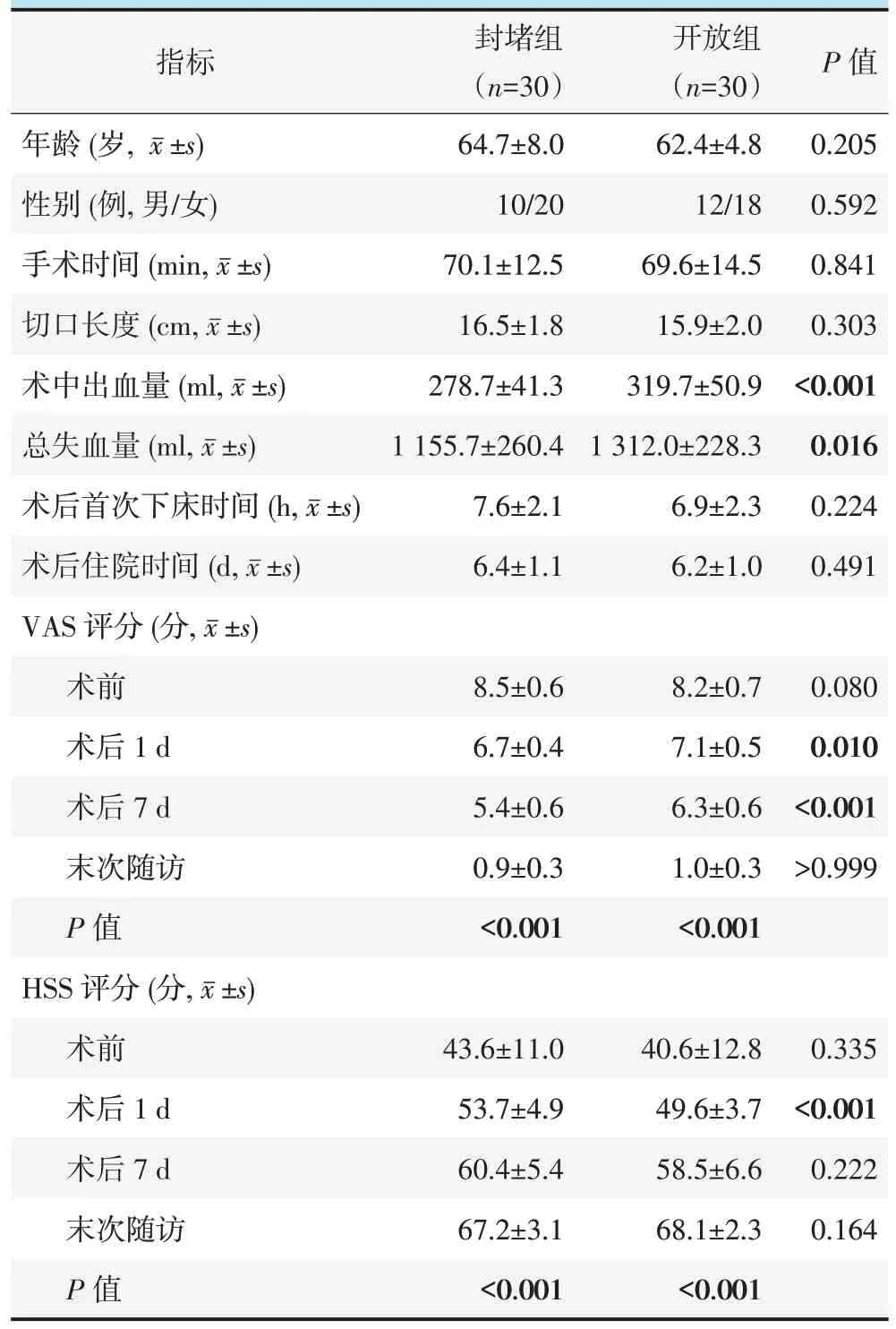
表1. 两组患者临床资料与比较Table 1.Comparison of clinical data between the two groups
1.2 手术方法
蛛网膜下腔阻滞麻醉,采用控制性降压技术[7,8]。患者取仰卧位,采用膝前正中切口,使用的假体为ZIMMER BIOMET 公司生产的Vanguard Premier 型。封堵组将股骨前斜面截下的骨块进行修整后严密封堵股骨髓内定位孔(图1)。开放组不进行此操作,其余TKA 操作皆相同。两组均用局部“鸡尾洒”封闭[9]。随后逐层闭合切口,关节内注射生理盐水稀释的氨甲环酸溶液(1 g/100 ml)[10],酌情给予输血[11]。
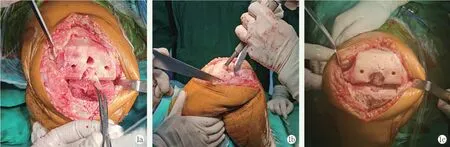
图1. 患者女性,60 岁,右膝关节疼痛伴活动受限6 年,行初次TKA。1a: 股骨髓内定位孔封堵前;1b: 定位孔封堵中;1c:定位孔封堵后。Figure 1. A 60-year-old female underwent primary TKA due to right knee pain and limited mobility for 6 years. 1a: The femoral intramedullary positioning hole had not been plugged;1b:The hole was plugging;1c:The hole had been plugged.
1.3 评价指标
记录围手术期资料,包括手术时间、切口长度、术中失血量和术后引流量等。采用疼痛视觉模拟评分(visual analogue scale, VAS)、美国特殊外科医院(Hospital for Special Surgery,HSS)膝评分评价临床效果。取静脉血检测Hb、Hct、ESR 和CRP,采用Gross 方程计算总失血量[12]。
1.4 统计学方法
2 结 果
2.1 临床结果
两组患者临床资料见表1,两组手术时间、切口长度、术后首次下床时间、术后住院时间的差异均无统计学意义(P>0.05)。封堵组术中出血量、总失血量均显著少于开放组(P<0.05)。
平均随访时间(10.6±2.4)个月。封堵组患者功能锻炼期间患膝肿胀较轻,而开放组6 例患者术后2个月内功能锻炼期间反复出现患膝肿胀。两组患者均未出现肺栓塞情况,封堵组出现肌间静脉血栓4 例,开放组3 例。与术前相比,术后1、7 d 及末次随访时,两组VAS 评分均显著减少(P<0.05),HSS 评分均显著增加(P<0.05)。术前两组间VAS、HSS 评分差异均无统计学意义(P>0.05),封堵组在术后1、7 d 的VAS 评分,及术后1 d 的HSS 评分均显著优于开放组(P<0.05)。
2.2 检验结果
两组患者检验结果见表2,与术前相比,术后两组的Hb 均显著下降(P<0.05),Hct 先降后升(P<0.05),ESR 显著上升(P<0.05),CRP 先升后降(P<0.05)。两组患者术前Hb、Hct、ESR、CRP 差异均无统计学意义(P>0.05)。封堵组在术后1 d 的Hb 及Hct、术后3~5 d 的Hct、ESR、CRP 均显著优于开放组(P<0.05)。其他相应时间点,两组间上述指标的差异均无统计学意义(P>0.05)。
表2. 两组患者检验结果(±s)与比较Table 2.Comparison of blood test data between the two groups(±s)
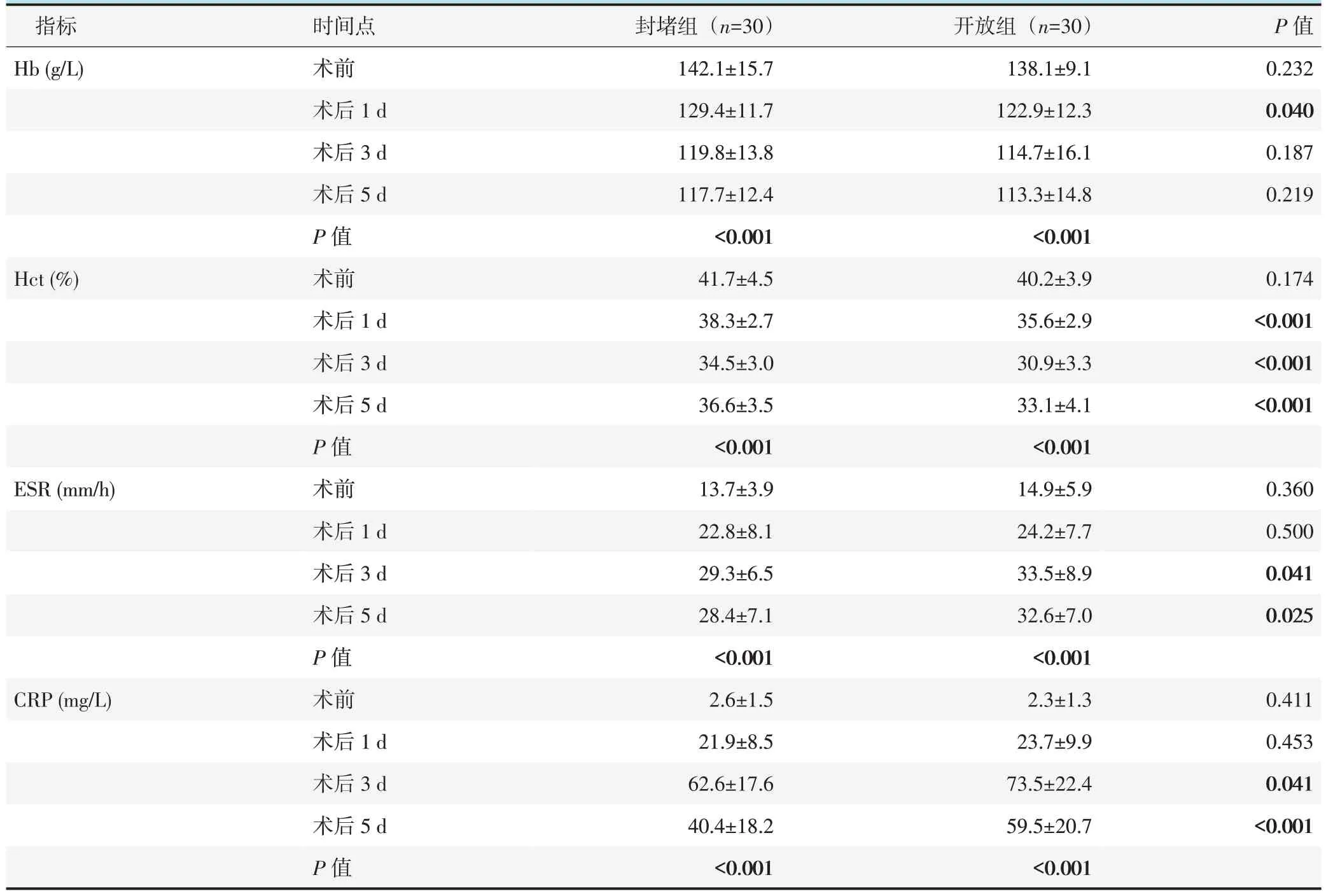
表2. 两组患者检验结果(±s)与比较Table 2.Comparison of blood test data between the two groups(±s)
指标Hb(g/L)Hct(%)ESR(mm/h)CRP(mg/L)时间点术前术后1 d术后3 d术后5 d P 值术前术后1 d术后3 d术后5 d P 值术前术后1 d术后3 d术后5 d P 值术前术后1 d术后3 d术后5 d P 值封堵组(n=30)142.1±15.7 129.4±11.7 119.8±13.8 117.7±12.4<0.001 41.7±4.5 38.3±2.7 34.5±3.0 36.6±3.5<0.001 13.7±3.9 22.8±8.1 29.3±6.5 28.4±7.1<0.001 2.6±1.5 21.9±8.5 62.6±17.6 40.4±18.2<0.001开放组(n=30)138.1±9.1 122.9±12.3 114.7±16.1 113.3±14.8<0.001 40.2±3.9 35.6±2.9 30.9±3.3 33.1±4.1<0.001 14.9±5.9 24.2±7.7 33.5±8.9 32.6±7.0<0.001 2.3±1.3 23.7±9.9 73.5±22.4 59.5±20.7<0.001 P 值0.232 0.040 0.187 0.219 0.174<0.001<0.001<0.001 0.360 0.500 0.041 0.025 0.411 0.453 0.041<0.001
3 讨 论
在TKA 中,采用髓内定位行股骨截骨会对股骨远端皮质及髓腔内松质骨造成破坏,导致出血量增加[14,15]。TKA 术中出血主要来自截骨面渗血、膝关节周围软组织的松解操作、髓内定位孔渗血。止血带的应用及假体安装后对截骨面的覆盖,可减少部分出血,但对减少股骨髓内定位孔出血作用有限。关于用骨塞进行股骨髓内定位孔封堵这一操作仍有争议,有些研究认为这一操作可以减少术中出血量、隐性失血量、24 h 引流量,降低输血率[4,5],但Torres-Claramunt 等[16]认为无论是用骨块、骨水泥还是不封闭股骨髓内定位孔,在减少术后失血量或输血率方面均无显著差异。
在本研究中封堵组患者术后第1 d Hb 显著高于开放组、术中出血量显著少于开放组(P<0.05),作者认为使用骨塞封堵髓内定位孔具有积极作用,在完成股骨截骨后即可取前斜面截下的骨块稍作修整封堵髓内定位孔,修整工作可由器械护士帮助完成,封堵后即可观察到髓内定位孔渗血减少,另外回植的骨块可以增加股骨髁部的骨量,为之后可能发生的翻修及假体周围骨折的处理提供了良好条件。既往有研究报道,使用骨水泥塞封堵髓内定位孔,之后行翻修手术时必须将骨水泥塞取出[16],增加了手术难度,这也是本研究中不选用骨水泥塞的原因。
有研究表明,TKA 中实际总失血量=隐性失血量+显性失血量,其中显性失血量=术中出血量+术后引流量,显性失血量可达300~800 ml[17,18]。隐性失血量是指发生溶血、渗入到组织间和关节腔当中丢失的血量,这部分丢失的血量难以被测量到[19]。隐性失血量占TKA 总失血量的50%以上,未封堵的髓内定位孔出血也会导致更多的隐性出血量[4]。胡飞等[6]认为显性失血量越大,创伤炎症反应程度就越大,自体溶血及外渗组织间隙的红细胞均会显著增加,导致隐性失血量增加,在显性失血和隐性失血的关系中,前者量虽少但却是主导的,而且前者是可以控制的。这一观点与本研究结果相符,封堵组的总失血量比开放组要少,在术后早期行功能锻炼时髓内定位孔会持续渗血,这会使得隐性失血量增加,进而导致患肢肿胀和疼痛[20],将髓内定位孔封堵后,不仅会减少显性失血量,也会减轻炎症反应进而使得隐性失血量减少,从而减少总失血量。
本研究仍有不足,每组的样本量较少,随访时间较短,患肢肿胀情况及膝关节HSS 评分较主观。本研究提示使用骨塞封闭股骨髓内定位孔操作简便,可显著减少术中出血量及总失血量,不会增加深静脉血栓发生率。
