老年维持性血液透析患者肾性贫血发生率及危险因素分析
2024-05-10陈可宝
陈可宝
(江西省南昌市新建区中医医院 南昌 330100)
维持性血液透析(MHD)是肾性疾病的主要治疗方式,其利用半透膜原理实现物质交换来部分代替肾脏发挥清除代谢废物,调节水、电解质和酸碱平衡等作用,可有效延缓疾病进展,延长患者的生存时间[1]。近年来,老年MHD 患者不断增加,虽然经MHD 治疗能取得一定的治疗效果,但其仍会引发较多的并发症,其中肾性贫血(MD)是老年MHD 患者最为常见的并发症之一。且有研究显示,MD 已成为老年MHD 患者急诊入院率、心血管疾病高发病率及高死亡率的主要诱因,与预后不良密切相关[2~3]。因此,探寻老年终末期肾脏病MHD 患者发生MD的影响因素,并及时制订针对性措施进行预防尤为重要。本研究对80 例于医院开展MHD 治疗的老年患者的临床资料进行回顾性分析,分析引发MD 的影响因素,旨在及早实施相应的干预措施以降低MD 的发生风险。现报道如下:
1 资料与方法
1.1 一般资料 对2018 年1 月至2023 年1 月80例于江西省南昌市新建区中医医院开展MHD 治疗的老年患者的临床资料进行回顾性分析。本研究经江西省南昌市新建区中医医院医学伦理委员会审查并批准,伦理批号:(2023)伦审第(02)号。
1.2 入选标准 (1)纳入标准。经临床确诊需要实施MHD 治疗;临床资料完整;均使用MHD 治疗>6 个月;认知功能、沟通能力与视听觉正常;心脏、肝脏功能正常;MD 诊断符合《中国肾性贫血诊治临床实践指南》[4]中相关标准。(2)排除标准。近期(6 个月内)有免疫抑制剂或影响骨髓造血功能药物服用史;合并凝血功能异常、造血功能障碍、溶血性疾病;近3 个月接受过输血治疗或有手术或创伤史;合并免疫功能障碍;合并未经控制的传染性、感染性疾病;精神状态异常无法参与研究;处于贫血状态;自行退出研究者。
1.3 研究方法
1.3.1 随访 自入组后定期对患者进行随访,方式为门诊复诊,频率为1 次/月,随访至2023 年9 月。按MHD 治疗及随访期间是否发生MD 分为发生组、未发生组。
1.3.2 患者人口学因素 包括年龄、性别(男、女)、体质量指数(≥24 kg/m2、<24 kg/m2)、吸烟史(吸烟指数≥400)(有、无)、肾脏原发病(高血压肾损害、糖尿病肾病、原发性肾病综合征、慢性肾小球肾炎)、合并高血压(是、否)、合并糖尿病(是、否)等资料。
1.3.3 收集患者MHD 治疗数据 包括透析时间、透析频率、透析通路方式(内瘘、长期性导管)、促红细胞生成素(EPO)使用情况(使用、未使用)。
1.3.4 测定患者实验室指标 于MHD 治疗前采集患者空腹3~5 mL 静脉血,离心得血清液。(1)血细胞分析指标。利用HT-100 全自动血流变分析仪测定红细胞压积(HCT)、血小板分布宽度(PDW)、红细胞(RBC)水平,利用全自动生化仪测定白细胞(WBC)计数。(2)钙磷代谢功能指标。使用7060 型全自动生化分析仪检测血清钙、磷、全段甲状旁腺激素(iPTH)水平。(3)炎症因子。以免疫比浊法检测C反应蛋白(CRP)水平。(4)肝肾功能。利用全自动生化分析仪测定丙氨酸转氨酶(ALT)、血胆红素(TBil)、天冬氨酸转氨酶(AST)水平;借助全自动生化分析仪对血肌酐(SCr)、尿素氮(BUN)指标进行测定。(5)营养指标。以免疫透射比浊法测定前白蛋白(pre-ALB)水平。
1.4 观察指标 (1)MD 发生率。计算老年MHD 患者中MD 的发生情况。(2)基础资料比较。对比老年MHD 患者中发生MD 与未发生MD 患者的人口学因素、MHD 治疗数据、实验室指标。(3)相关性分析。采用Spearman 等级相关性或Kendall's 的tau-b 检验基础资料分析结果中有统计学意义的指标与老年MHD 患者发生MD 的相关性。(4)影响因素分析。采用Logistic 回归分析引发老年MHD 患者MD 的影响因素。
1.5 统计学方法 借助SPSS23.0 软件分析处理数据,计量资料均经正态性检验,用()描述符合正态分布的计量资料(年龄、各项实验室指标),方差齐时,组间对比开展独立样本t检验,组内对比开展配对样本t检验,方差不齐时用校正t检验(t'检验);不符合正态分布的计量资料用中位数(M)与四分位间距(QR)描述,采用非参数检验;用%表示计数资料,进行χ2检验;相关性分析采用Spearman 等级相关性或Kendall1's 的tau-b 检验,然后将P<0.05 的资料纳入Logistic 回归分析,对引发老年MHD 患者MD 的影响因素进行检验,P<0.05 为差异有统计学意义。
2 结果
2.1 老年MHD 患者MD 发生率 老年MHD 患者MD 发生率为75.00%(60/80)。
2.2 两组人口学因素对比 两组年龄、性别、体质量指数、吸烟史、肾脏原发病、合并高血压、合并糖尿病等一般资料比较,差异无统计学意义(P>0.05)。见表1。
表1 两组人口学因素对比()

表1 两组人口学因素对比()
人口学因素发生组(n=60)未发生组(n=20)t/χ2P年龄(岁)体质量指数≥24 kg/m2<24 kg/m2 0.684 0.884 0.496 0.347性别1.2700.260吸烟史3.3090.069合并高血压男女有无合并1.8470.174合并糖尿病3.2680.071肾脏原发病未合并合并未合并糖尿病肾病高血压肾损害肾病综合征慢性肾小球肾炎原发性肾病综合征66.55±5.50 20(33.33)40(66.67)40(66.67)20(33.33)8(13.33)52(86.67)8(13.33)52(86.67)6(10.00)54(90.00)15(25.00)16(26.67)20(33.33)9(15.00)67.52±5.48 9(45.00)11(55.00)16(80.00)4(20.00)7(35.00)13(65.00)6(30.00)14(70.00)6(30.00)14(70.00)5(25.00)6(30.00)7(35.00)2(10.00)0.3460.951
2.3 两组MHD 治疗数据对比 两组透析时间、透析频率、透析通路方式、EPO 使用情况比较,差异无统计学意义(P>0.05)。见表2。
表2 两组MHD 治疗数据对比()

表2 两组MHD 治疗数据对比()
MDH 治疗数据发生组(n=60)未发生组(n=20)t/χ2P透析时间(月)透析频率(次/周)透析血管通路内瘘长期导管EPO 使用情况 使用未使用10.24±0.23 2.33±0.12 32(53.33)28(46.67)48(80.00)12(20.00)10.25±0.21 2.35±0.13 8(40.00)12(60.00)17(85.00)3(15.00)0.172 0.632 1.067 0.864 0.529 0.302 0.0270.869
2.4 两组实验室指标对比 发生组血清钙、磷、iPTH、CRP、pre-ALB 水平与未发生组相比,差异有统计学意义(P<0.05);组间其他实验室指标相比,差异无统计学意义(P>0.05)。见表3。
表3 两组实验室指标对比()

表3 两组实验室指标对比()
实验室指标发生组(n=60)未发生组(n=20)tP HCT(%)PDW(fL)RBC(×1012/L)WBC(×109/L)钙(mmol/L)磷(mmol/L)iPTH(pg/mL)CRP(mg/L)ALT(IU/L)AST(IU/L)TBil(μmol/L)SCr(μmol/L)BUN(mmol/L)pre-ALB(mg/L)29.96±1.47 13.43±0.21 3.19±0.03 3.92±0.28 2.05±0.03 1.05±0.12 120.65±10.33 18.23±3.26 141.32±6.52 75.35±4.22 49.80±2.80 84.53±3.42 10.70±1.36 301.95±10.23 30.06±1.25 13.48±0.33 3.18±0.02 3.86±0.27 2.26±0.05 1.61±0.13 70.35±6.22 5.26±1.24 139.25±5.25 74.36±4.50 48.78±2.39 84.39±3.35 10.59±1.35 345.92±10.20 0.273 0.791 1.388 0.837 22.647 17.704 20.519 17.318 1.286 0.894 1.460 0.159 0.314 16.659 0.786 0.431 0.169 0.405 0.000 0.000 0.000 0.000 0.202 0.374 0.148 0.874 0.755 0.000
2.5 相关性分析 将基础资料分析结果中有统计学意义的指标作为检验变量,经Kendall's 的tau-b检验发现,患者血清钙、磷、pre-ALB 与老年MHD患者MD 发生呈负相关(r<0,P均<0.05),患者血清iPTH、CRP 与老年MHD 患者MD 发生呈正相关(r>0,P均<0.05)。见表4。
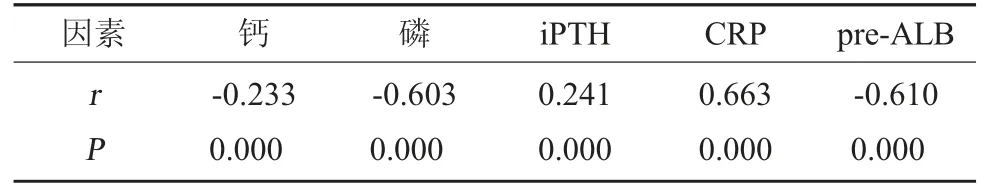
表4 基础资料与老年MHD 患者发生MD 的相关性分析
2.6 多因素Logistic 分析 将2.4 中比较有差异的指标作为自变量,老年MHD 患者发生MD 的情况当作因变量(1=发生,0=未发生),经Logistic 回归分析,血清钙、磷、pre-ALB 水平高是老年MHD 患者MD 发生的保护因素(OR<1,P<0.05),iPTH、CRP 水平高是老年MHD 患者MD 发生的危险因素(OR>1,P<0.05)。见表5。
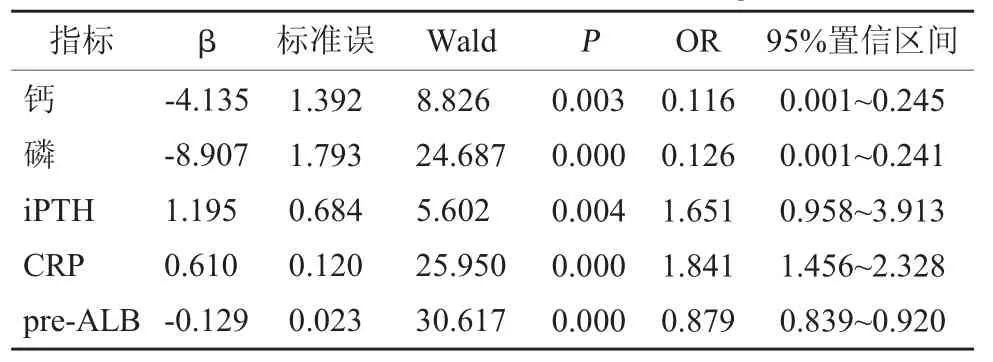
表5 老年MHD 患者MD 发生的多因素Logistic 分析
3 讨论
MD 在老年MHD 患者中发病率较高,EPO 缺乏是引发MD 的主要原因。MD 发生后可不断加大MHD患者的心排出量及减少血氧利用率,长此以往可导致疲乏、降低食欲、失眠,严重者可导致心力衰竭、免疫功能缺陷,进而不断损害患者的肾功能,不利于患者预后改善[5~6]。因此,早期确定老年MHD易发生MD 的高危人群,并实施有效措施予以干预,有助于降低MD 的发生风险。
本研究结果,经Logistic 回归分析显示,血清钙、磷、pre-ALB 水平高是老年MHD 患者MD 发生的保护因素;iPTH、CRP 水平高是老年MHD 患者MD 发生的危险因素,推测原因与以下几点相关:(1)低钙及低磷可导致钙磷代谢紊乱进而促使iPTH水平升高。iPTH 水平持续升高会对直接抑制骨髓红细胞以及内源性EPO 的生成;iPTH 水平持续升高也会降低红细胞钙泵活性而加剧细胞渗透脆性,进而破坏红细胞结构及稳定性,促使红细胞皱缩,缩短血红蛋白生存时间,导致患者发生MD[7~9]。因此,临床要高度关注钙、磷指标,采取相应措施以纠正钙磷代谢紊乱情况,以期降低MD 的发生率。(2)pre-ALB 水平较低的患者提示其处于营养不良状态,在MHD过程中大量葡萄糖会被透析液吸收,患者的食欲会受到相应影响而不断下降,患者不能充分摄入蛋白质及其他营养物质,pre-ALB 指标持续降低,营养不良程度会不断加剧,此时机体不能获取足够的合成血红蛋白的原料,从而引发MD[10~13]。因此,针对pre-ALB 指标较低的老年MHD患者,应在营养师指导下改变日常膳食,指导其多食用富含蛋白质的食物,必要时可通过补充医用营养剂的方式来对营养不良状态予以纠正,预防MD。(3)CRP 指标呈高表达提示机体处于炎症状态,CRP 介导的炎症反应可激发单核-吞噬细胞系统迅速清除循环系统中抗体包裹血红蛋白的能力,也会对网织红细胞结构及功能产生破坏作用,不利于血红蛋白的生成,加大MD 的发生风险;同时CRP 可不断降低EPO受体水平,进而对EPO 的活性产生抑制作用,进而引发MD[14~16]。故临床应采取有效措施积极纠正机体炎症状态。但本研究仍存在一定缺点,如选取的样本数量不多、随访时长较短;并且本研究为回顾性分析研究,收集数据时存在一定偏差,故未来仍需进一步开展前瞻性、大样本量的随机对照研究以分析导致老年MHD 患者MD 发生的危险因素。综上所述,钙、磷、pre-ALB 水平低以及iPTH、CRP 水平高均可能增加老年MHD 患者MD 的发生风险。
