基于CT数据六轴外固定架与内固定在矫正胫骨畸形中的应用
2024-05-06许兆辰陈永程张保刚张萌乔锋
许兆辰,陈永程,张保刚,张萌,乔锋*
(1.西安市红会医院中西医结合骨科,陕西 西安 710054;2.陕西中医药大学,陕西 咸阳 712046;3.西安海棠技师学院,陕西 西安 710038)
胫骨畸形多因代谢性骨病、先天性畸形、创伤后畸形愈合和既往截骨术导致[1],其治疗主要采取手术矫正,以防止继发性骨科并发症,如疼痛、病理性骨折、退行性关节病等[2]。借助单次或多次截骨术矫正畸形是骨科手术中公认的手术方法,主要区别在于稳定和矫正置入物的选择,如克氏针、接骨板、髓内钉、外固定架或支具等[3]。目前,外固定架已广泛应用于各类骨骼畸形的临床矫正[4],其中六轴外固定架已被证明是一种高精度的多平面畸形矫正方法[5-6],其创伤较小、允许早期步行、神经血管损伤较少、软组织损伤较少[7],并且属于术后渐进式畸形矫正,可缩短手术时间,降低术中潜在风险[8],还可以根据连续随访的X线片,重新编程软件以纠正任何残余缺损或继发性偏差[9-10]。本研究旨在回顾性分析应用自主研发的基于CT数据的六轴外固定架(Qiao-spatial frame,QSF)与内固定矫正胫骨畸形的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)胫骨畸形明显,影响日常生活,非手术治疗无明显改善;(2)年龄≥18岁;(3)同意手术治疗并签署知情同意书;(4)有效随访时间均为半年及以上;(5)手术均由同一组医师完成。排除标准:(1)合并严重膝骨关节炎(Kellgren-Lawrence Ⅲ~Ⅳ级);(2)合并股骨畸形、足部畸形;(3)伴有严重感染或肿瘤等合并症者;(4)膝关节不稳定,包括内外侧副韧带或前后交叉韧带损伤;(5)失访者。
2019年1月至2023年1月于西安市红会医院中西医结合骨科行截骨矫形外固定架固定术治疗的30例胫骨畸形患者纳入外固定架组,利用随机数字表法选取行胫骨高位截骨内固定术治疗的30例胫骨畸形患者纳入内固定组。两组患者的年龄、性别、肢体侧别、美国麻醉医师协会分级(American society of aneshesiologists,ASA)及身体质量指数(body mass index,BMI)等基线资料对比,差异无统计学意义(P>0.05,见表1)。
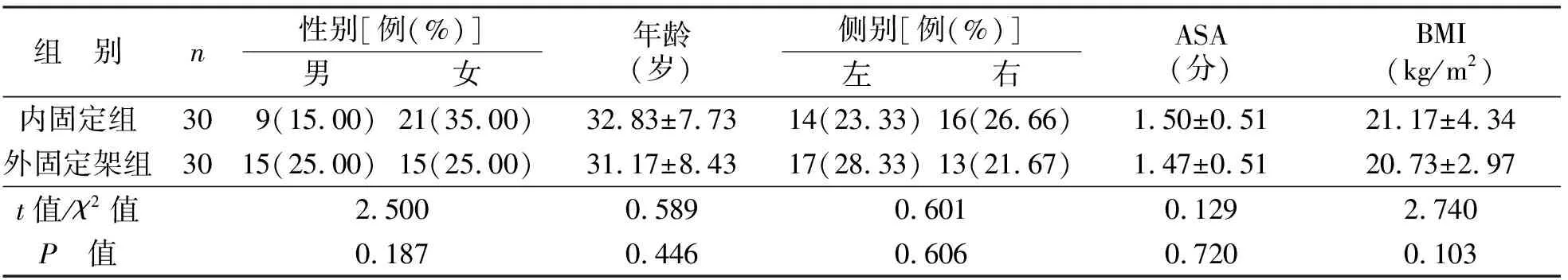
表1 两组基线资料比较
1.2 手术方法 患者取仰卧位,全身麻醉+股神经阻滞麻醉满意后,术区常规消毒铺无菌巾,暴露患肢。
外固定架组:于患肢小腿外侧,腓骨中下1/3处做约1.5 cm小切口,选用自行设计的截骨导向器[11]截断腓骨,然后于患肢膝关节线下1.5 cm处由外向内平行关节线钻入1枚克氏针,安装基于CT数据的六轴外固定架(Qiao-spatial frame,QSF),分别于内侧及外侧做3处小切口,内侧钻入2枚螺纹针,外侧钻入1枚螺纹针,于胫骨结节下1.0 cm偏内侧做约2.0 cm小切口,选用截骨导向器截断胫骨,然后于截骨线下方约30 cm处,分别做4个小切口,由内向外各钻入4枚螺纹针,方向与踝关节面平行,连接接头及连接杆,术中透视见螺纹针进针点及针长度合适,冲洗截骨处切口,逐层关闭切口,安尔碘敷料覆盖针孔,无菌敷料包扎。
内固定组:取患肢胫骨上段内侧长约5.0 cm斜行切口,逐层切开皮肤、皮下浅筋膜及深筋膜,显露后于平台下约3.5 cm向外侧关节线下1.5 cm处打入2枚克氏针标记水平截骨线,再标记前方上升截骨线,使其与水平截骨线成110 °。先行上升截骨,再行水平截骨保留外侧皮质厚度约1.0 cm,数枚骨凿缓慢撑开截骨区至透视下力线杆通过外侧髁间棘。胫骨近端解剖锁定钢板置于胫骨内侧骨面,钻孔后螺钉加压固定,透视见截骨角度及内固定位置尚可,冲洗后放置引流管,逐层关闭切口,无菌敷料包扎。
1.3 术后处理 术后两组患者均予24 h抗生素预防感染,低分子肝素预防下肢深静脉血栓。外固定架组术后CT全长双下肢扫描,根据CT数据,利用配套软件计算出六轴外固定架调整处方,按处方开始调整外固定架,速度0.7~1.0 mm/d。矫正结束后拍摄双下肢全长负重正位X线片,根据结果决定是否需要再次调整外固定架,直至力线调整满意后连接杆锁定固定,定期复查X线,待截骨处愈合后去除外固定架。内固定组术后即拍摄下肢全长负重正位X线片,评估力线是否纠正满意,定期复查X线,观察截骨处愈合情况。
1.4 观察指标 术后一般结局指标包括手术时间、出血量、切口长度、下地时间、住院时间、截骨处愈合时间及术后并发症发生情况。术后主要结局指标包括术前与术后的机械轴偏移(mechanical axis deviation,MAD)、股胫角(femoro tibial angle,FTA)、胫骨近端内侧角(medial proximal tibial angle,MPTA)、胫骨远端外侧角(lateral distal tibial angle,LDTA)、股骨远端外侧角(lateral distal femoral angle,LDFA)、关节线相交角(joint line convergence angle,JLCA)、双下肢长度差(leg length discrepancy,LLD)。
2 结 果
两组患者均获得随访,随访时间6~15个月,平均(6.97±1.69)个月。两组患者于术后6个月随访时,均获得良好结果且无明显临床症状。
2.1 两组一般指标比较 与内固定组比较,外固定架组的切口长度更短(P<0.05),截骨处愈合时间较长(P<0.05);在手术时间、出血量、下地时间、住院时间及并发症方面,两组差异无统计学意义(P>0.05,见表2)。

表2 两组术后一般指标比较
2.2 两组主要指标比较 术前两组的MAD、FTA、MPTA、LDTA、LDFA、JLCA、LLD比较,差异无统计学意义(P>0.05);术后两组的FTA、MPTA、LDTA、LDFA、JLCA差异无统计学意义(P>0.05),外固定架组的MAD、LLD小于内固定组,差异有统计学意义(P<0.05);与术前比较,内固定组术后的MAD、FTA、MPTA、LDTA、JLCA差异有统计学意义(P<0.05),外固定架术后的MAD、FTA、MPTA、LDTA、JLCA、LLD差异有统计学意义(P<0.05,见表3)。

表3 两组术后主要指标比较
2.3 典型病例 29岁男性患者,因“右膝关节疼痛不适18年余,加重2周”入院,诊断为右胫骨畸形。行右胫腓骨截骨外固定架固定术,术后恢复良好。手术前后影像学资料见图1~5。
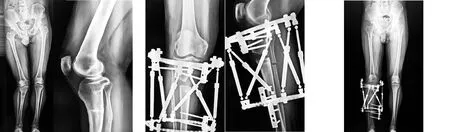
图1 术前双下肢负重位及右膝侧位X线片示右膝外翻,胫骨畸形伴双下肢不等长

图4 术后8个月右膝正侧位X线片示胫腓骨截骨处骨痂形成、外固定架固定
3 讨 论
代谢性骨病、先天性畸形、创伤后畸形愈合和既往截骨术等均可导致胫骨畸形[1],而胫骨畸形可导致膝关节运动学改变、不对称间室力,从而发生机械轴偏差,如不及时纠正,关节软骨磨损会加重,并因下肢对线不良而引发关节退行性改变[12]。下肢对线不良是膝关节和踝关节炎进展的重要因素[13],早期行胫骨截骨矫正畸形可以减缓进展并减轻症状,对膝踝关节功能保留起到很大作用[14]。目前,借助单次或多次截骨术矫正畸形是骨科手术中公认的手术方法[3],针对胫骨畸形,其手术方法包括单边外固定架、泰勒空间支架、Ilizarov环形外架渐进性矫正畸形,闭合或开放楔形截骨后内固定等[15]。
有研究表明,单纯内固定的准确性并不理想,有时会发生过度矫正和矫正不足[16],也存在旋转对线不良的风险[17],还包括暴露范围广、骨量丢失、腓骨近端移位、神经损伤、伤口问题和骨间室综合征等[18],并且内固定治疗术后,如果发现畸形矫正不满意,只有通过二次手术才能进一步矫正[19]。与内固定相比,六轴外固定架矫正为渐进式畸形矫正,其精度更高,并且可在术后根据随访的双下肢负重全长X线片评估术后畸形矫正情况,可随时依据CT数据重新进行软件编码,对畸形进行微调[9-10]。此外,外固定架矫正畸形允许避免感染区域、切口较小、软组织损伤较少、置入物可选择克氏针和/或螺纹针、克氏针和/或螺纹针的固定位置具有灵活性等。
本研究结果显示,内固定组与外固定架组的手术时间、出血量、下地时间、住院时间及并发症等差异无统计学意义,所有患者均达到骨性愈合,未出现延迟愈合或不愈合。外固定架组的截骨处愈合时间长于内固定组,其原因为外固定架组存在3例双下肢长度差>20 mm者,截骨处断端分离较大,导致愈合缓慢,将3例患者剔除后发现两组患者截骨处愈合时间差异无统计学意义。内固定组中有2例发生切口皮肤感染,经规律换药及口服抗生素治疗后均达到Ⅰ期愈合,其中1例经询问得知,是术后未规律换药所致。外固定架组有1例发生针孔浅表部位感染,经规律换药及口服抗生素治疗后达到Ⅰ期愈合,针孔浅表部位感染为外固定架治疗较常见的术后并发症,以往报道其发生率为22.2%[9]、44%[20]、71%[21]等,而本研究的针孔浅表部位感染率为3.33%,明显低于上述研究,这可能与术后常规使用抗生素预防及定期询问患者情况并嘱咐定期换药有关。
本研究结果显示,内固定组与外固定架组术后的MAD、FTA、MPTA、LDTA、JLCA较术前差异有统计学意义(P<0.05),参照机械轴与膝关节、踝关节平面成角正常值[22]后发现术后的MAD、FTA、MPTA、LDTA、JLCA均达到正常值。但两组的LDFA较术前差异无统计学意义,分析其原因可能与本研究的手术方法均作用于胫骨,未对股骨及股骨内外髁造成结构性改变有关。此外,本研究结果显示内固定组术后的LLD较术前降低,但差异无统计学意义,而外固定架组术后的LLD较术前明显降低,且明显小于内固定组术后的LLD,提示外固定架矫正LLD具有更高的准确性。自Ilizarov外固定器问世以来,外固定架一直是治疗LLD的主要方法[23],尤其对于胫骨畸形合并有LLD者,通过外固定架矫正更为合适[24-25]。既往研究也表明[12,26],外固定架可以更好的矫正胫骨畸形,并有效恢复肢体长度,减少LLD。外固定架组术后MAD明显小于内固定组,提示外固定架矫正畸形恢复正常MAD更加精确,这与既往研究[27-29]结果一致。
本研究也存在一些局限性:(1)本研究患者均选自西安市红会医院中西医结合骨科的回顾性研究,可能存在选择偏倚;(2)样本量较小、随访时间较短,可能会对结果产生影响;(3)未对其他可能影响手术疗效的影响因素(如术后疼痛程度、关节功能评分等)进行分层分析。后期应进行多中心、长随访、大样本、前瞻性研究,进一步证实外固定架矫正胫骨畸形的疗效。
综上所述,内固定与外固定架矫正胫骨畸形具有相同疗效,但外固定架矫正畸形具有切口较小、创伤小、精确性高、可术后多次调整等优点,对于合并LLD者尤为适宜,值得临床推广应用。
