颞叶癫痫发作间期NLR、PLR和细胞因子的相关性分析
2024-05-06杜永生来青伟樊红彬
耿 耿 杜永生 王 恒 来青伟 樊红彬
癫痫是由多种病因引起的脑部神经元高度同步化异常放电所致的脑部慢性病。全球活动性癫痫的平均患病率约为8%,发展中国家更高,并且由于多数癫痫患者合并认知和情绪损伤,其生存质量低于其他慢性疾病患者和健康人[1]。目前药物治疗是控制癫痫发作的主要治疗手段,但仍有部分患者药物治疗后没有满意的效果。癫痫的发病机制极其复杂,目前尚未完全阐明,近年来免疫功能异常在癫痫发生和发展中所起的作用日益受到重视,大量证据表明,免疫因素在癫痫反复发作中至关重要[2,3]。
颞叶癫痫(temporal lobe epilepsy,TLE)是最常见的难治性癫痫。TLE硬化海马中白细胞浸润,血液中性粒细胞/淋巴细胞(neutrophil/lymphocyte,NLR)显著增加[4]。目前尚不清楚炎症是癫痫发作的原因还是结果。动物实验及病理组织切片结果已经验证了炎症与TLE的相关性,阻断促炎通路可以减少癫痫发作的持续时间和发作频率[5~8]。血液中性粒细胞计数的增加是全身炎症的一个重要参数,NLR和血小板/淋巴细胞(platelet/lymphocyte,PLR)被定义为新的炎症参数,已被证明在各种疾病的活动和预后中发挥作用,但在TLE领域缺乏足够报道。本研究通过分析TLE发作间期NLR、PLR与细胞因子的相关性,探讨炎症参与TLE发作的机制。
资料与方法
1.研究对象和分组:选择 2020年10月~2022年7月于徐州医科大学附属医院神经内科门诊及住院部就诊,结合临床发作形式及视频脑电图(video-EEG,VEEG)、癫痫序列磁共振等影像学检查诊断为TLE的患者172例。依据采血时距末次癫痫发作的时间将患者分为5组,即24h组、72h组、7天组、1个月组及无发作组。本研究通过徐州医科大学附属医院医学伦理学委员会审核批准(伦理学审批号:XYFY2023-KL059-01),患者及家属签署知情同意书。
2.入组标准:①根据患者临床表现、VEEG、影像学等辅助检查结果,依据 2017年国际抗癫痫联盟(International League Against Epilepsy,ILAE)发布的癫痫防治指南,诊断为TLE的患者;②年龄12~80岁;③无癫痫外其他脑神经或精神性疾病,如脑肿瘤、颅脑外伤、脑卒中、癔症等;④近6个月内未接受过免疫抑制剂、激素类等药物治疗的患者;⑤不合并其他严重的脏器功能障碍者并排除其他可能影响实验结果的因素。
3.排除标准:①既往中框神经系统感染、自身免疫性脑炎等所致的TLE;②开颅手术等所致的继发性TLE;③颅磁共振成像明确除海马硬化外的任何中枢神经系统病变的患者;④患者依从性差或临床资料不完整。另外选取同期年龄、性别等与癫痫患者差异无统计学意义的笔者医院健康体检者 36 例作为健康对照组。
4.临床资料采集:对所有纳入标准的TLE患者进行详细的病史采集,包括姓名、性别、年龄、家族史、末次癫痫发作时间及形式、服用的抗癫痫药物、VEEG及癫痫序列磁共振等。
5.外周血血常规及细胞因子检测方法:采集研究对象静脉全血2ml,乙二胺四乙酸抗凝备用。酶联免疫法进行外周血常规参数检测,计算NLR及PLR。多重微球流式免疫荧光发光法检测白细胞介素-1β(interleukin-1β, IL-1β)、白细胞介素-6(interleukin-6, IL-6)、肿瘤坏死因子-α(tumor necrosis factor, TNF-α)水平,严格按照试剂盒操作(青岛瑞斯凯尔生物科技有限公司)。

结 果
1.各组TLE患者与健康人群一般资料比较:各组患者性别、年龄比较,差异无统计学意义 (P>0.05),具有可比性,详见表1。
2.TLE患者发作间期及健康人群各项指标的比较:与对照组比较,24h组 NLR、PLR、IL-1β、IL-6、TNF-α水平明显升高(P均<0.01);72h组IL-1β、IL-6、TNF-α水平明显升高(P均<0.05);7天组 IL-1β、IL-6、TNF-α水平明显升高(P均<0.05);1个月组IL-1β水平明显升高(P<0.001),差异均有统计学意义。24h组 NLR水平明显高于其他各组(P均<0.05);24h组 PLR、IL-6水平高于1个月组(P均<0.05);24h组IL-1β、IL-6、TNF-α水平高于无发作组(P均<0.05),差异均有统计学意义,详见表2。
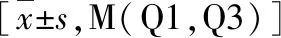
表2 TLE患者发作间期NLR、PLR及细胞因子的比较
3.TLE患者癫痫发作后NLR、PLR、IL-1β、IL-6、TNF-α随时间变化趋势:与对照组比较,癫痫发作后急性期24h内NLR、PLR显著升高,差异有统计学意义(P均<0.001);TLE患者各组间比较,可见NLR、PLR呈下降后再上升的趋势,NLR、PLR在发作后1个月内值最低,与急性期发作后24h内比较,差异有统计学意义(P均<0.05),与对照组比较,差异无统计学意义(P均>0.05,图1)。与对照组比较,癫痫发作后急性期24h内IL-1β、IL-6、TNF-α迅速升高(P均<0.001),后缓慢下降,7天内比较差异均有统计学意义(P<0.05,图2)。

图1 TLE患者癫痫发作后NLR、PLR变化趋势
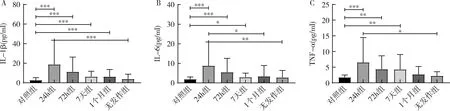
图2 IL-1β、IL-6、TNF-α变化趋势
4.TLE发作后各期NLR、PLR与IL-1β、IL-6、TNF-α的相关性:癫痫发作后急性期24h内, NLR与IL-1β、IL-6、TNF-α分别呈正相关(r分别为0.559、0.577和0.533,P均<0.01),PLR与IL-1β、IL-6、TNF-α分别呈正相关(r分别为0.407、0.460和0.390,P均<0.05)。癫痫发作后72h内, NLR与IL-1β、TNF-α分别呈正相关(r分别为0.443、0.271和0.461,P均<0.05)。癫痫发作72h后各组, NLR、PLR与IL-1β、IL-6、TNF-α均未见明显相关性(P均>0.05,表3)。

表3 癫痫发作后各组NLR、PLR与IL-1β、IL-6、TNF-α的相关性
讨 论
生物学标志物在多种疾病领域收到广泛关注。炎症生物学标志物领域取得了重大进展,已被证明与心血管疾病、肿瘤及免疫疾病等相关性很强,但炎症生物学标志物与TLE的相关性研究目前鲜少报道[9~11]。本研究通过比较健康人群及TLE患者发作间期外周血NLR、PLR和IL-1β、IL-6、TNF-α的变化,揭示了TLE存在中枢及外周炎症,且TLE发作急性期NLR、PLR和IL-1β、IL-6、TNF-α存在相关性,表明中性粒细胞介导的炎症在癫痫发作急性期发挥重要作用。TLE患者癫痫发作后急性期24h内外周炎症标志物NLR、PLR及细胞因子IL-1β、IL-6、TNF-α迅速升高。细胞因子IL-1β、IL-6、TNF-α在发作后1周甚至1个月内较健康人群显著升高,提示TLE患者癫痫发作间期普遍存在外周炎性反应,甚至长期处于炎症状态,导致患者发作频次及严重程度逐步上升,易合并多系统疾病,严重影响患者生存质量,甚至危及生命安全[2]。
癫痫发作与神经炎症和血-脑脊液屏障(blood-brain barrier,BBB)功能障碍有关,癫痫发生后,BBB破坏,周围免疫细胞向脑实质浸润,通过激活神经胶质细胞,加剧神经炎症,上调各种炎性细胞因子如IL-1β、IL-6和TNF-α等[12~14]。既往研究表明,IL-1β可直接刺激神经元,加剧神经元过度活跃和兴奋性毒性,导致严重的海马变性[15]。TNF-α水平的下降可以抑制人类白细胞Ⅱ类抗原表达,减轻抗原抗体反应,保护免疫循环复合物在损伤神经元沉积所致脑损害。TNF-α作为促炎性细胞因子同样可以促进促炎趋化因子的产生,加剧BBB破坏和神经炎症,参与癫痫的进展[16]。癫痫发作后几乎立即发生BBB损伤,因此细胞因子水平的提升可以通过破坏的BBB反映在外周。同样,BBB通透性改变增加了血液炎性细胞和免疫细胞浸润大脑,促进神经元的兴奋或降低癫痫发作阈值[17]。
研究表明TLE患者外周血液存在慢性炎症,表明TLE涉及外周和中枢神经系统,恶性循环,维持甚至加重癫痫发作[4]。通过随访手术后耐药型TLE患者发现,高浓度的IL-1β和IL-6维持耐药型TLE中炎性反应。在癫痫发作显著减少的患者中,术后这两种细胞因子均明显较前减少,表明致癫痫组织被切除后癫痫发作消除或显著减少,观察到炎症消失,支持炎症可能主要是致痫过程的结果的假说[18]。本研究显示,TLE患者较健康对照组IL-1β、IL-6和 TNF-α水平显著升高,与既往研究一致[19]。
研究显示,癫痫发作与全身炎症密切相关。全身炎症可通过使BBB功能恶化而引发癫痫活动。2篇回顾性报告提到TLE术前脑组织病理中的全身炎症标志物,虽然TLE患者术前NLR和PLR水平与癫痫持续时间和发作频率呈正相关,但TLE患者和健康对照组之间的NLR和PLR比较,差异无统计学意义,与本研究一致[20]。除急性期24h外,亚急性期、慢性期患者NLR、PLR与健康对照比较,差异无统计学意义。
本研究首次发现,在TLE患者癫痫发作后24h内NLR、PLR值显著高于其他各组,随着时间进展呈下降后再上升的趋势,发作后1个月内最低值。表明癫痫发作外周炎症迅速上升后可能存在某种自身免疫保护使炎性指标缓慢下降,随时间推移,可能在1个月达到低谷,后缓慢回升呈持续慢性炎性状态[16]。
由于样本采集的困难性及局限性,不能避免各患者间个体差异及服药、发作形式等因素对数据结果的影响。同时后期可扩大IL-2、IL-8等更多相关细胞因子的分析,开展深入研究予以证实。此外,由于本研究纳排标准较严格,故样本量不大,后续将开展多中心、大样本量研究予以进一步证实。
综上所述,本研究显示,TLE患者癫痫发作后炎性标志物及细胞因子迅速上升,急性期NLR、PLR及细胞因子IL-1β、IL-6、TNF-α存在相关性。NLR、PLR在癫痫发作后缓慢下降后回升的趋势可能揭示某种自身免疫保护机制的存在,需要进一步的研究。目前已有研究表明,抗IL-1、抗IL-6药物在耐药性癫痫和难治性癫痫持续状态患者中的使用已显示出有希望的结果和良好的安全性。这些发现可能为癫痫患者的治疗干预提供机会。但慢性炎症与上述病理结果之间的关系还需要进一步研究。
利益冲突声明:所有作者均声明不存在利益冲突。
