咖啡因联合经鼻高流量氧疗治疗新生儿呼吸窘迫综合征的疗效观察*
2024-05-06徐艳丽付杰魏广友
徐艳丽,付杰,魏广友
(亳州市人民医院 儿科,安徽 亳州 236800)
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome, NRDS)主要发生于早产儿或胎龄不足的新生儿,多由于肺发育不成熟和肺表面活性物质缺乏所致,典型症状包括呼吸急促、鼻翼扇动、胸骨下陷、发绀等,患儿可能会出现呼吸暂停或呼吸不规则,是新生儿死亡的重要原因之一[1-2]。目前使用肺表面活性物质、给予呼吸支持治疗是临床治疗NRDS的首选策略。呼吸支持可迅速纠正NRDS患儿呼吸困难状况,经鼻高流量氧疗是近年来新兴的一种无创通气呼吸支持方式,为非机械通气的新型气道湿化系统,可稀释痰液、改善气道阻力作用,减少生理无效腔通气量,促进肺复张,改善患儿预后[3-4]。枸橼酸咖啡因是临床常用的肺功能保护药物,可抑制腺苷与受体结合,提升感受器对二氧化碳的敏感性,并兴奋NRDS患儿中枢呼吸系统,促进肺氧合功能恢复[5-6]。枸橼酸咖啡因、经鼻高流量氧疗治疗NRDS可获得满意效果[7-8],但目前鲜有枸橼酸咖啡因联合经鼻高流量氧治疗NRDS的疗效及安全性报道,本研究针对该问题开展研究,以便为临床治疗NRDS患儿提供循证依据。
1 资料与方法
1.1 一般资料
前瞻性选取2020年3月—2023年6月亳州市人民医院收治的98例NRDS患儿,按随机数字表法分为对照组和研究组,每组49例。两组性别构成、胎龄、出生体重、分娩方式、NRDS分级比较,差异均无统计学意义(P>0.05)(见表1)。本研究经医院医学伦理委员会审批,监护人均签署知情同意书。
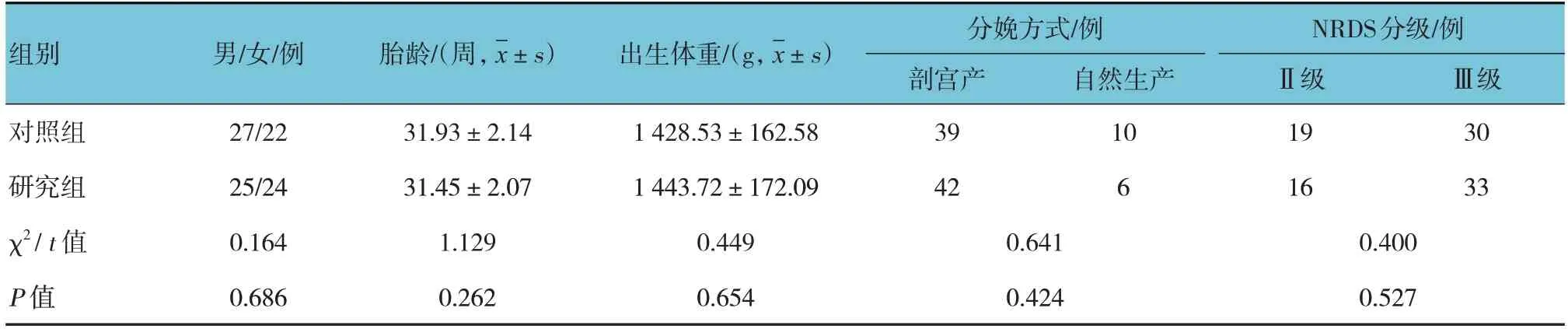
表1 两组患儿基本资料比较 (n=49)
1.2 纳入与排除标准
1.2.1 纳入标准 ①符合《欧洲新生儿呼吸窘迫综合征防治共识指南》[9]中NRDS诊断标准;②胎龄28~36周;③生后24 h内机械通气。
1.2.2 排除标准 ①原发性肺表面活性物质缺乏;②伴严重先天畸形、先天性心脏病、遗传代谢等疾病;③伴血液系统疾病;④重度窒息、休克或多器官功能衰竭;⑤胎粪吸入;⑥伴影响呼吸系统疾病;⑦治疗期间死亡。
1.3 方法
两组患儿严密监测生命体征,给予无创机械通气、一次性导管注入100 mg/kg注射用牛肺表面活性剂、营养支持、预防感染等常规治疗。
对照组在常规治疗基础上给予经鼻高流量氧疗:机械通气拔管后,新生儿呼吸机(深圳市科曼医疗设备有限公司,NV8型)HFNC模式,高流量湿化氧疗系统,空气-氧气混合器连接压缩空气和氧源装置,通过专用呼吸回路和鼻腔导管吸氧,湿化吸入气体温度35~37 ℃,湿度100%,吸氧浓度21%~40%,氧流量2~20 L/min。
研究组在对照组基础上另给予枸橼酸咖啡因(济南华润双鹤利民药业济南有限公司,国药准字H20203034),初次剂量为20 mg/kg,静滴30 min,24 h后维持剂量5 mg/kg,1次/d。两组治疗7 d观察效果。
1.4 观察指标
1.4.1 观察指标 统计两组无创通气时间、总用氧时间、呼吸暂停次数。
1.4.2 血气指标 治疗前及治疗后3 、7 d用血气分析检测仪(丹麦雷度米特医疗设备有限公司,ABL9型)检测患儿血氧分压(partial pressure of oxygen, PaO2)、二氧化碳分压(partial pressure of carbon dioxide, PaCO2)。
1.4.3 呼吸力学指标 治疗前及治疗后3、7 d使用呼吸机控制呼吸下呼气末屏气法测定患儿气道阻力、内源性呼气末正压。
1.4.4 临床疗效 治疗后7 d评价临床疗效。显效:治疗后呼吸困难等症状明显改善,血气及呼吸力学指标恢复正常,肺部纹理清晰;有效:治疗后呼吸困难等症状减轻,血气及呼吸力学指标好转,肺部纹理改善;无效:未达到上述标准或病情加重[9]。总有效率=显效率+有效率。
1.4.5 炎症因子 治疗前、治疗后7 d采集患儿空腹静脉血5 mL,离心收集血清,酶联免疫吸附试验检测骨形态发生蛋白-7(bone morphogenetic protein-7, BMP-7)、Clara细胞分泌蛋白16(clara cell secretory protein 16, CC16)、肿瘤坏死因子-α(tumor necrosis factor-α, TNF-α)、C反应蛋白(C-reactive protein, CRP)水平,试剂盒购自上海武魂生物科技有限公司。
1.4.6 并发症 记录治疗期间患儿肺部感染、肺部出血、心动过速、支气管肺发育不良等并发症发生情况。
1.5 统计学方法
数据分析采用SPSS 18.0统计软件。计量资料以均数±标准差(±s)表示,比较用t检验或重复测量设计的方差分析;计数资料以率(%)表示,比较用χ2检验。P<0.05差异有统计学意义。
2 结果
2.1 两组通气、用氧及呼吸暂停情况
研究组与对照组无创通气时间、总用氧时间、呼吸暂停次数比较,经t检验,差异均有统计学意义(P<0.05);研究组无创通气时间、总用氧时间、呼吸暂停次数均低于对照组。见表2。
表2 两组通气时间、用氧时间及呼吸暂停次数比较(n=49,±s)
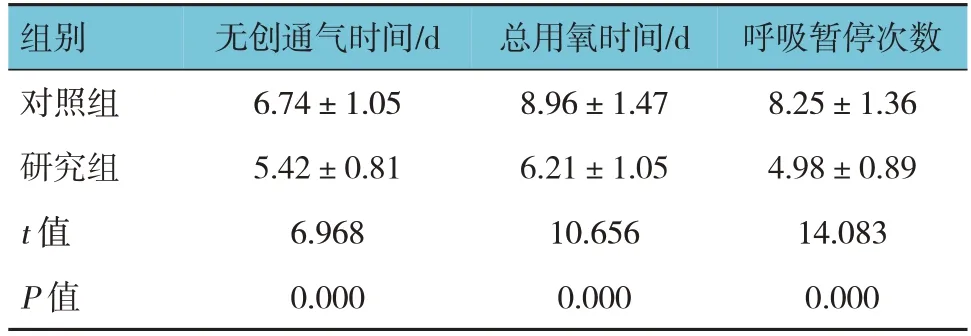
表2 两组通气时间、用氧时间及呼吸暂停次数比较(n=49,±s)
组别对照组研究组t 值P 值无创通气时间/d 6.74±1.05 5.42±0.81 6.968 0.000总用氧时间/d 8.96±1.47 6.21±1.05 10.656 0.000呼吸暂停次数8.25±1.36 4.98±0.89 14.083 0.000
2.2 两组治疗前后血气指标的变化
研究组与对照组治疗前、治疗后3和7 d的PaO2、PaCO2比较,经重复测量设计的方差分析,结果:①不同时间点PaO2、PaCO2比较,差异均有统计学意义(F=7.961和8.038,均P=0.000);②研究组与对照组PaO2、PaCO2比较,差异均有统计学意义(F=7.958和6.987,均P=0.000);③两组PaO2、PaCO2变化趋势比较,差异均有统计学意义(F=8.057和8.136,均P=0.000)。见表3。
表3 两组不同时间点血气指标比较 (n=49,mmHg,±s)

表3 两组不同时间点血气指标比较 (n=49,mmHg,±s)
注:①与治疗前比较,P<0.05;②与治疗后3 d比较,P<0.05;③与对照组比较,P<0.05。
组别PaO2 PaCO2治疗后3 d 52.36±8.47①55.47±9.65①③治疗后7 d 62.05±10.29①②66.24±12.38①②③对照组研究组治疗后7 d 43.92±5.84①②40.01±6.12①②③治疗前44.53±7.23 45.18±7.08治疗前59.47±8.36 59.21±8.03治疗后3 d 51.78±7.45①47.06±6.86①③
2.3 两组治疗前后呼吸力学指标的变化
研究组与对照组治疗前、治疗后3和7 d的气道阻力、内源性呼气末正压比较,经重复测量设计的方差分析,结果:①不同时间点气道阻力、内源性呼气末正压比较,差异均有统计学意义(F=7.854和8.126,均P=0.000);②研究组与对照组气道阻力、内源性呼气末正压比较,差异均有统计学意义(F=8.236和7.958,均P=0.000);③两组气道阻力、内源性呼气末正压变化趋势比较,差异均有统计学意义(F=7.968和8.027,均P=0.000)。见表4。
表4 两组不同时间点呼吸力学指标比较 (n=49,±s)

表4 两组不同时间点呼吸力学指标比较 (n=49,±s)
注:①与治疗前比较,P<0.05;②与治疗后3 d比较,P<0.05;③与对照组比较,P<0.05。
组别气道阻力/cmH2O治疗前24.03±4.02 23.29±3.95治疗后7 d 17.23±2.69①②15.01±2.25①②③治疗后3 d 21.79±3.24①18.86±2.97①③对照组研究组内源性呼气末正压/[cmH2O/(L·s)]治疗前8.23±1.47 8.09±1.39治疗后7 d 5.23±1.04①②4.19±0.78①②③治疗后3 d 7.19±1.23①6.01±1.05①③
2.4 两组疗效比较
两组总有效率比较,经χ2检验,差异有统计学意义(χ2=4.900,P=0.027);研究组总有效率高于对照组。见表5。
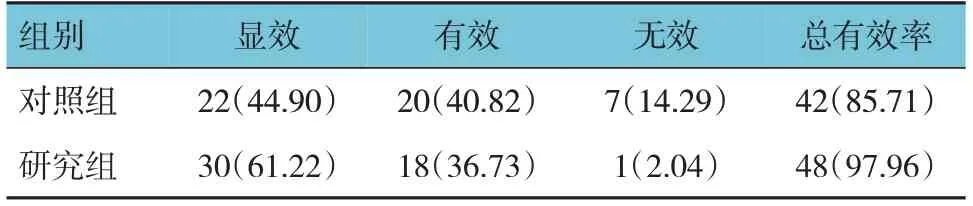
表5 两组疗效比较 [n=49,例(%)]
2.5 两组治疗前后炎症因子指标的变化
两组治疗前后BMP-7、CC16、TNF-α、CRP的差值比较,经t检验,差异均有统计学意义(P<0.05);研究组治疗前后BMP-7、CC16、TNF-α、CRP的差值均高于对照组。见表6。
表6 两组治疗前后炎症因子指标的差值比较 (n=49,±s)
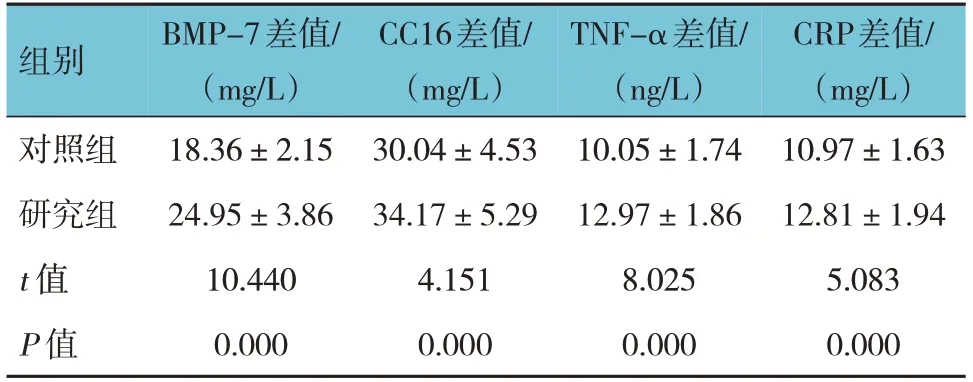
表6 两组治疗前后炎症因子指标的差值比较 (n=49,±s)
组别对照组研究组t 值P 值BMP-7差值/(mg/L)18.36±2.15 24.95±3.86 10.440 0.000 CC16差值/(mg/L)30.04±4.53 34.17±5.29 4.151 0.000 TNF-α差值/(ng/L)10.05±1.74 12.97±1.86 8.025 0.000 CRP差值/(mg/L)10.97±1.63 12.81±1.94 5.083 0.000
2.6 两组并发症比较
两组总并发症发生率比较,经χ2检验,差异无统计学意义(χ2=0.445,P=0.505)。见表7。
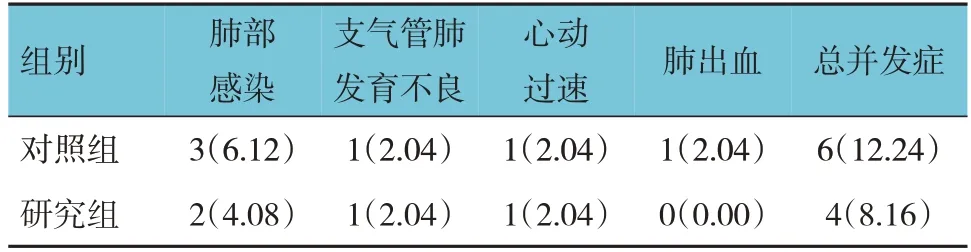
表7 两组并发症比较 [n=49,例(%)]
3 讨论
茶碱和咖啡因是NRDS患儿治疗中2种常用的甲基黄嘌呤药物,但由于茶碱的血浆半衰期约为30 h,且早期研究发现茶碱治疗期间药代动力学的个体差异性较大,血药浓度波动幅度较大,治疗过程中需定时密切监测患儿的血药浓度并调整药量,故临床应用受限[10-13]。咖啡因的血浆半衰期约为100 h,可完成1次/d给药,临床应用前景优越[14]。经鼻高流量氧疗通过空氧混合装置混合出相对恒定的吸氧浓度,然后通过湿化治疗仪提供相对恒定的温度和湿度,最终通过高流量鼻塞进行氧疗,确保患者舒适、安全地接受高流量气体治疗,该疗法通过高流量的氧气和正压作用,改善机体氧合情况,促进呼吸道开放并清除分泌物,减轻呼吸困难等症状[15-18]。
本研究结果显示,咖啡因联合经鼻高流量氧疗治疗NRDS疗效显著,可改善患儿血气及呼吸力学指标。NRDS患儿经鼻高流量氧疗可吸入高流量气体,产生一定呼气末正压,增加肺泡内气体的稳定性,改善肺泡通气情况,减少呼吸工作量和阻力,同时还能冲刷上呼吸道生理死腔,帮助清除黏液,并促进纤毛运动,改善NRDS患儿部分通气及气体交换功能;经鼻高流量氧疗还可降低NRDS患儿气道阻力,减少重复呼吸,降低呼吸道内峰值压力。咖啡因通过作用于NRDS患儿中枢神经系统,特别是延髓和脊髓神经元,可增加呼吸中枢的兴奋性,提高呼吸驱动力,减少呼吸暂停和不规则呼吸等症状[19-20]。咖啡因可促进支气管平滑肌松弛,扩张气道,改善NRDS患儿气道通畅性,使患儿更易呼吸,改善患儿呼吸力学指标,还可引起周围血管扩张,特别是肺血管扩张,有助于改善NRDS患儿肺血流,增加肺通气/血流比例,从而提高NRDS患儿氧合和呼吸功能,改善患儿血气及呼吸力学指标;咖啡因可刺激NRDS患儿肺泡上皮细胞内的磷脂酰肌醇信号通路,促进肺表面活性物质产生,利于降低刺激NRDS患儿肺泡表面张力,防止肺泡萎陷,保持肺泡的稳定性,提高肺的顺应性和气体交换功能[21-25]。笔者认为,咖啡因联合经鼻高流量氧疗治疗NRDS可起到协同作用,多途径改善患儿血气及呼吸力学指标,改善肺功能,增强疗效,促进患儿康复。HIGGINS等[26]研究指出,机体使用枸橼酸咖啡因可增强膈肌电活动,舒张支气管。金宝等[27]研究显示,枸橼酸咖啡因联合肺表面活性物质治疗早产儿呼吸窘迫综合征可明显改善氧合功能,降低机械通气率,缩短无创呼吸支持时间。刘凯等[28]研究显示,NRDS早产儿撤机后使用枸橼酸咖啡因维持治疗能够提高救治成功率,改善患儿血气分析指标、呼吸力学指标。
BMP-7属于转化因子-β家族成员之一,可调控细胞增殖分化,在肺间质纤维化、气道反应性、呼吸道平滑肌痉挛等急慢性肺损伤炎症中具有重要作用,并在肺发育过程中对肺泡形成和肺表面活性物质的合成和分泌起到调节作用。BMP-7能够促进肺泡上皮细胞的增殖和分化,并参与调控肺表面活性物质相关基因的表达,其异常表达或功能缺陷与NRDS的发生、发展密切相关[29]。CC16是一种在肺泡上皮细胞中广泛表达的蛋白质,也被称为Clara细胞18 kDa蛋白,主要存在于呼吸道黏膜和肺泡表面上皮细胞,可促使中性粒细胞趋化,调节肺泡上皮细胞功能,促进肺泡表面活性物质合成和分泌,并减少氧化应激和炎症反应的损伤[30]。本研究结果显示,咖啡因联合经鼻高流量氧疗治疗NRDS患儿可抑制炎症因子分泌,减轻肺部炎症反应。笔者认为与以下原因有关:巨噬细胞是免疫系统中的重要细胞,在炎症反应中发挥关键作用,咖啡因能够减少巨噬细胞活性,阻断炎症信号通路,从而抑制炎症反应;咖啡因是一种腺苷受体拮抗剂,可以阻断腺苷受体的结合和激活,腺苷是一种具有抗炎和免疫调节作用的信号分子,在炎症反应过程中发挥重要的负调节作用,咖啡因通过拮抗腺苷受体,减少腺苷的抑制作用,从而间接抑制炎症反应。
综上所述,咖啡因联合经鼻高流量氧疗治疗NRDS疗效显著,可改善患儿血气及呼吸力学指标,抑制炎症反应,安全可靠。后期将进一步开展多中心、大样本量研究进一步佐证本研究结论。
