超声实时剪切波弹性成像、血清透明质酸对非酒精性脂肪性肝病的诊断价值*
2024-05-06郑伟伟俞慧郑慧
郑伟伟,俞慧,郑慧
[1.皖南医学院附属宣城医院(宣城市人民医院)超声医学科,安徽 宣城 242000;2.安徽医科大学附属第一医院高新院区 超声医学科,安徽 合肥 241000]
非酒精性脂肪性肝病是一种以脂肪在肝脏内异常堆积为主要特征的肝脏疾病,伴随病情进展可进展为非酒精性脂肪肝炎、肝纤维化,甚至肝癌,危及患者的生命安全[1-2]。因此,早期诊断非酒精性脂肪性肝病,有助于完善治疗措施,预防或延缓该病进展,降低肝纤维化、肝癌的发病风险。目前,肝组织活检是非酒精性脂肪性肝病诊断的金标准,但由于肝组织活检是一项侵入性有创检查,临床实践中部分患者接受度低,应用受限[3-4]。因此,完善低创或无创性检查成为诊断及监测早期非酒精性脂肪性肝病的研究热点。
超声实时剪切波弹性成像是用于评估组织弹性特性的超声成像技术,基于组织在受力作用下的形变情况,通过超声波对组织中的剪切波进行成像,从而获取组织的弹性信息。超声实时剪切波弹性成像作为一种非侵入性的诊断方法,可通过杨氏模量值定量反映肝脏弹性状态,评估脂肪肝组织的弹性病变特点,技术简单、安全、快速且价格相对低廉[5-6]。透明质酸作为血清中的纤维化标志物,其表达水平可反映结缔组织的增殖状态,提供更准确的纤维化风险评估[7]。两者联合应用有助于更早地诊断非酒精性脂肪性肝病,制订个体化治疗方案。但目前超声实时剪切波弹性成像结合血清透明质酸联合诊断非酒精性脂肪性肝病的研究资料有限,能否提高非酒精性脂肪性肝病的检出率尚待证实。基于此,本研究尝试探究超声实时剪切波弹性成像结合血清透明质酸在非酒精性脂肪性肝病诊断中的诊断效能,为完善非酒精性脂肪性肝病的无创诊断方法提供参考。
1 资料与方法
1.1 研究对象
选取2020年4月—2023年4月在皖南医学院附属宣城医院(宣城市人民医院)就诊的非酒精性脂肪性肝病患者112例作为肝病组。另取同期本院肝功能正常的健康体检者112例作为对照组。本研究经医院医学伦理委员会审批通过,所有患者签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准 ①符合《2017美国肝病学会非酒精性脂肪性肝病诊疗指导》[8]中非酒精性脂肪性肝病的诊断标准;②年龄>18~<80岁;③入组前1个月内未服用可能影响肝脏代谢的药物;④行超声实时剪切波弹性成像检查,影像学结果清晰且完整,可用于诊断非酒精性脂肪性肝病。
1.2.2 排除标准 ①合并其他急性肝病;②合并糖尿病、高血压、冠状动脉粥样硬化性心脏病等慢性疾病,并长期服药;③肾功能异常;④凝血功能障碍;⑤恶性肿瘤;⑥药物性慢性肝损伤;⑦病毒性肝病;⑧妊娠或哺乳期女性;⑨自身免疫性疾病。
1.3 研究方法
收集所有受试者的病历/体检资料,行超声实时剪切波弹性成像检查及血清透明质酸检测。非酒精性脂肪性肝病均以肝组织活检作为诊断金标准。比较两组杨氏模量值及血清透明质酸水平。评估超声实时剪切波弹性成像结合血清透明质酸对非酒精性脂肪性肝病的诊断效能。
1.3.1 超声实时剪切波弹性成像检查 采用Aixplorer超声诊断仪(法国Super Sonic Imagine公司)检测肝脏弹性值,线阵探头频率2~6 MHz。患者取仰卧位。规避钙化区及囊型病灶区,选择肝右前叶感兴趣区行超声实时剪切波弹性成像检查。指导患者屏息静止,图像稳定5 s后保存图片,读取感兴趣区内的平均杨氏模量值(kPa)。
1.3.2 血清透明质酸、丙氨酸转氨酶(alanine aminotransferase, ALT)、天冬氨酸转氨酶(aspartate aminotransferase, AST)水平检测 抽取患者清晨空腹肘静脉血3 mL,3 500 r/min离心12 min,离心半径13.5 cm,取上清液,采用酶联免疫吸附试验检测血清透明质酸水平;采用全自动生化分析仪(美国贝克曼库尔特AU5800型)检测肝功能指标血清ALT、AST水平。
1.3.3 免疫组织化学染色观察肝组织病理变化 根据超声实时剪切波弹性成像判断是否存在脂肪沉积,选取5个汇管区的病灶作为肝活检标本。细针取肝组织用10%中性甲醛固定,脱水、透明、浸蜡、石蜡包埋后行常规4 μm厚切片。石蜡切片采用类固醇反应元素结合蛋白免疫组织化学染色,作为阳性对照;以磷酸盐缓冲液替代特异性一抗染色,作为阴性对照。免疫组织化学染色判定标准:显微镜下观察石蜡切片的染色结果,结合细胞染色强度及染色细胞数联合判定结果。染色强度:不着色计0分,浅着色计1分,中等着色计2分,强着色计3分。染色细胞数:无染色细胞计0分、≤ 25%计1分、>25%~50%计2分、>50%~75%计3分、>75%计4分。染色强度和染色细胞数得分之和≥ 2分判定为阳性。
1.4 统计学方法
数据分析采用SPSS 26统计软件。计数资料以构成比或率(%)表示,比较用χ2检验;计量资料以均数±标准差(±s)表示,比较用t检验;影响因素的分析采用多因素逐步Logistic回归模型。绘制受试者工作特征(receiver operating characteristic, ROC)曲线。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组患者的年龄、性别构成、体质量指数(body mass index, BMI)、血清肌酐、空腹血糖及白蛋白比较,经t或χ2检验,差异均无统计学意义(P>0.05)。见表1。
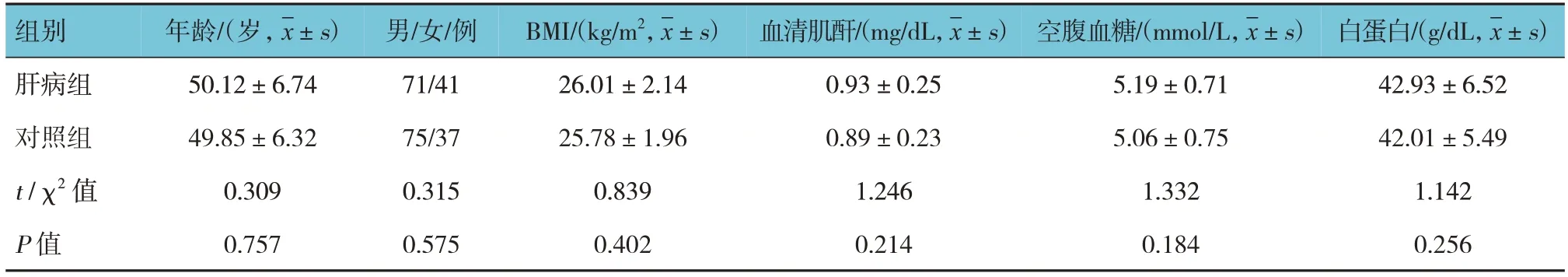
表1 两组一般资料比较 (n=112)
2.2 两组超声及实验室指标比较
两组患者的杨氏模量值、透明质酸、ALT、AST水平比较,经t检验,差异均有统计学意义(P<0.05);肝病组透明质酸、ALT、AST水平均高于对照组,杨氏模量值高于对照组。见表2。
表2 两组超声及实验室指标比较 (n=112,±s)
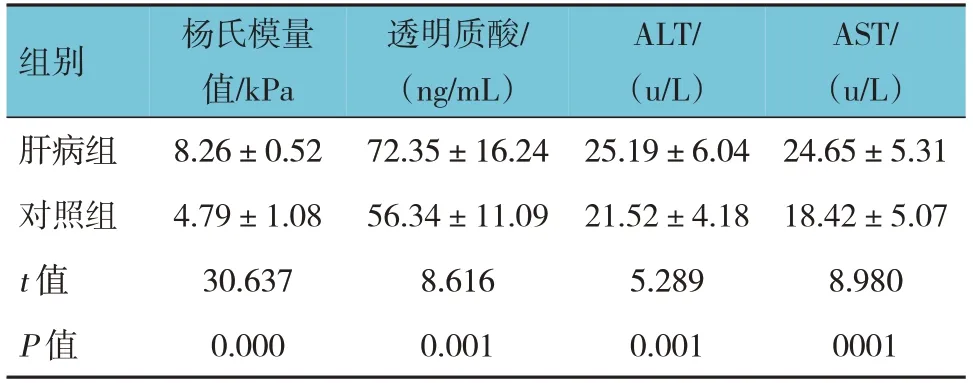
表2 两组超声及实验室指标比较 (n=112,±s)
组别肝病组对照组t 值P 值杨氏模量值/kPa 8.26±0.52 4.79±1.08 30.637 0.000透明质酸/(ng/mL)72.35±16.24 56.34±11.09 8.616 0.001 ALT/(u/L)25.19±6.04 21.52±4.18 5.289 0.001 AST/(u/L)24.65±5.31 18.42±5.07 8.980 0001
2.3 非酒精性脂肪性肝病的影响因素分析
以非酒精性脂肪性肝病为因变量(否=0,是=1),杨氏模量值、透明质酸水平、ALT水平和AST水平(均赋值为实测值)为自变量,进行多因素逐步Logistic回归分析(α入=0.05,α出=0.10),结果显示:杨氏模量值[=4.627(95% CI:1.627,13.159)]是非酒精性脂肪性肝病的保护因素(P<0.05);透明质酸[=4.116(95% CI:1.924,8.807)]、ALT [=3.691(95% CI:1.725,7.898)]和AST [=3.846(95% CI:1.798,8.229)]是非酒精性脂肪性肝病的危险因素(P<0.05)。见表3。

表3 非酒精性脂肪性肝病影响因素的多因素逐步Logistic回归分析参数
2.4 杨氏模量值、透明质酸及其联合诊断非酒精性脂肪性肝病的效能
ROC曲线分析结果显示,杨氏模量值、透明质酸及其联合诊断非酒精性脂肪性肝病的敏感性分别为68.9%(95% CI:0.591,0.752)、76.2%(95% CI:0.695,0.843)、84.3%(95% CI:0.726,0.935),特异性分别为83.1%(95% CI:0.723,0.921)、68.4%(95% CI:0.571,0.794)、83.5%(95% CI:0.719,0.926),曲线下面积(area under curve, AUC)分别为0.767(95% CI:0.663,0.871)、0.728(95% CI:0.599,0.857)、0.878(95% CI:0.789,0.968)。见表4和图1。
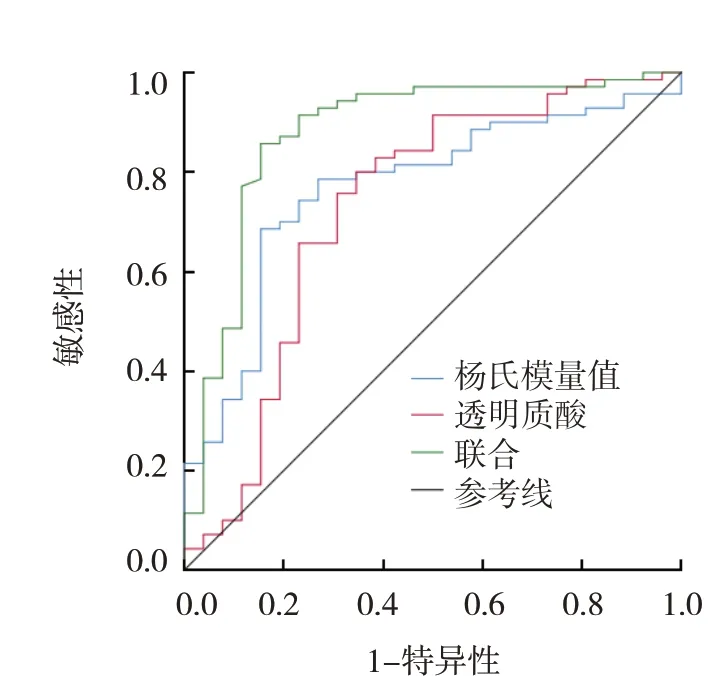
图1 杨氏模量值、透明质酸及其联合诊断非酒精性脂肪性肝病的ROC曲线
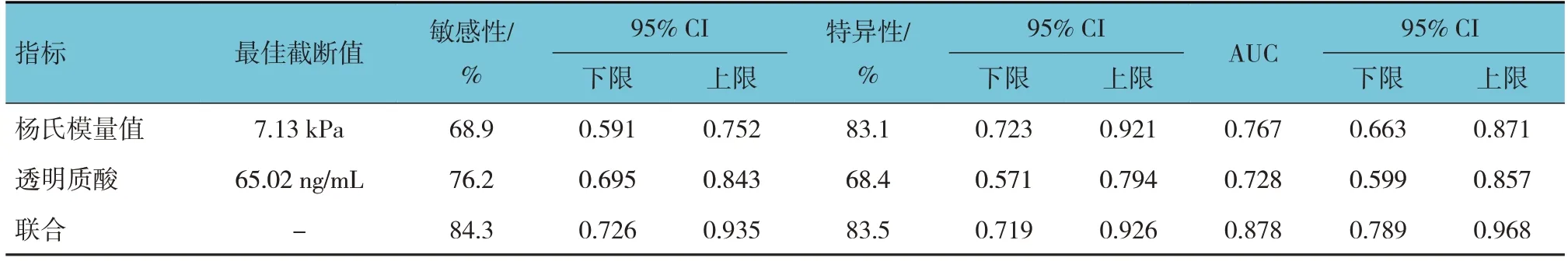
表4 杨氏模量值、透明质酸对非酒精性脂肪性肝病的诊断效能分析
3 讨论
近些年,随着国内人们生活水平不断提高,非酒精性脂肪性肝病发病率逐年升高,成为仅次于乙型病毒性肝炎的第2大肝病,严重威胁国人的身体健康[9-10]。研究发现,非酒精性脂肪性肝病可由简单的脂肪变性发展为非酒精性脂肪性肝炎,进而过渡至肝纤维化的不同病理阶段,并诱发肝细胞癌[11-12]。因此,完善非酒精性脂肪性肝病的诊断方案有助于改善预后,提升患者的生活质量。目前,肝组织活检、多普勒超声、CT、MRI等是诊断非酒精性脂肪性肝病的常用方法,其中肝组织活检是目前诊断非酒精性脂肪性肝病的金标准,可提供直接的组织学信息,对疾病类型、严重程度等进行详细评估。但由于肝组织活检需穿刺取样,作为有创性操作,可能引起疼痛及并发症,且存在抽样偏差及不均匀性的问题,局限性显著[13-15]。多普勒超声是一种无创、无辐射的检查方法,广泛应用于非酒精性脂肪性肝病的筛查及监测,可评估肝脏脂肪沉积程度及血流状态;但多普勒超声检查肝脏脂肪含量的准确度有限,且无法获取肝脏硬度信息判断肝脏损伤程度[16-18]。CT扫描可提供非酒精性脂肪性肝病的高分辨率肝脏图像,检测脂肪沉积、肝组织炎症、纤维化等病理变化;但CT增强扫描需借助对比剂,可能引起过敏反应或对肾功能产生负面影响,且具有辐射性[19-20]。MRI是一种无辐射、多参数综合评价的影像学方法,对非酒精性脂肪性肝病的诊断及鉴别具有较高的准确性,可提供高分辨率的图像,评估脂肪含量、炎症、纤维化等病理变化,并完成功能性评估[21-22]。但MRI医疗经济成本较高且扫描时间较长,实践中同样存在局限性。因此,寻找非酒精性脂肪性肝病的无创性诊断方法,是临床研究的重点。
超声实时剪切波弹性成像作为一种无创、方便、广泛应用的检查技术,可通过超声图像中的回声强度及肝组织在受力作用下的形变,评估肝脏脂肪堆积程度[23]。研究发现,肝脏组织的弹性值与肝细胞内胞质与胞间隙内的胶原蛋白含量有关[24]。随着肝细胞的损伤、凋亡及自噬,非酒精性脂肪性肝病逐渐恶化,肝组织脂肪细胞发生变性、坏死,导致纤维结缔组织增生,诱导不可逆性肝纤维化的进展[25]。因此,超声实时剪切波弹性成像可通过肝脏弹性值评价非酒精性脂肪性肝病的病变风险。透明质酸是在结缔组织和软骨组织中大量表达的多糖分子。既往研究证实,血清透明质酸变化与肝脏纤维化的病理过程有关。GUVELI等[26]研究发现,透明质酸水平与非酒精性脂肪肝坏死性炎症活动有关。本研究尝试分析超声实时剪切波弹性成像联合血清透明质酸在非酒精性脂肪性肝病诊断中的临床价值,结果显示,非酒精性脂肪性肝病患者的杨氏模量值更低,透明质酸水平升高,且肝脏代谢酶ALT、AST水平更高,并经多因素逐步Logistic回归分析验证杨氏模量值是非酒精性脂肪性肝病的保护因素,透明质酸、ALT、AST是非酒精性脂肪性肝病的危险因素,提示非酒精性脂肪性肝病患者的肝脏代谢功能异常,且可能与肝脏弹性值降低及结缔纤维化程度增加有关。有研究分析,透明质酸作为细胞外基质的基本成分,由肝星细胞合成并被肝窦内皮细胞分解,与肝细胞的病理改变及组织学阶段相关[27-28]。因此,血清透明质酸水平升高提示非酒精性脂肪性肝病患者的肝脏结缔组织增殖活跃,病理进展风险增加。杨氏模量是描述材料硬度和刚度的物理量,在超声剪切波弹性成像中,杨氏模量通常被用来反映肝脏组织的硬度,进而间接反映肝脏病变程度。当肝脏发生脂肪肝病变时,肝脏组织中的脂肪含量增加,脂肪细胞外基质沉积增加,胶原含量升高,肝组织向纤维化趋势进展,因此超声实时剪切波弹性成像测得的杨氏模量值相对较高。随着脂肪肝程度的加重,肝脏组织中的脂肪含量增加,造成组织的弹性进一步下降,导致杨氏模量值进一步降低[29-30]。本研究ROC曲线分析结果进一步证实超声实时剪切波弹性成像联合血清透明质酸可用于辅助诊断非酒精性脂肪性肝病,且诊断效能良好。
本研究的创新点:非酒精性脂肪性肝病是一种复杂的肝脏疾病,其发展过程涉及到肝脏脂肪堆积、炎症反应和纤维化等多个方面。传统的血清检测和影像学检查通常只能提供单一方面的信息。而超声实时剪切波弹性成像联合血清纤透明质酸可以综合考虑肝脏组织的弹性特性和纤维化程度,提供更全面准确的诊断。
综上所述,超声实时剪切波弹性成像联合血清透明质酸可用于辅助诊断非酒精性脂肪性肝病,诊断效能良好。
