先天性心脏病患儿母体孕期血清miR-22、Notch1表达及临床意义
2024-04-30黄丽群顾岚俞雪梅于志雷张琴周艳
黄丽群 顾岚 俞雪梅 于志雷 张琴 周艳

摘要 目的:分析先天性心脏病患儿母体孕期血清miR-22、Notch1表达及临床意义。方法:选取苏州吴江地区2019年1月—2020年12月出生的先天性心脏病患儿的孕妇58例为观察组,选取同期住院分娩正常儿童的孕妇308名为对照组。对两组孕妇一般资料及环境暴露因素进行问卷调查,采用单因素及二分类Logistic回归分析潜在暴露因素与先天性心脏病之间的潜在关系;使用逆转录-聚合酶链式反应(RT-PCR)及Pearson分析miR-22及Notch1表达及潜在关系。结果:观察组外周血清miR-22低于对照组,Notch1高于对照组,差异有统计学意义(P<0.05)。Pearson分析显示,miR-22与Notch1呈负相关(P<0.05)。两组孕妇孕期体重增加>15 kg、亚临床甲状腺功能减退、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤比较,差异均有统计学意义(P<0.05)。Logistic分析结果显示,孕期体重增加>15 kg、亚临床甲状腺功能减退、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤、miR-22水平降低及Notch1升高为新生儿先天性心脏病发生的独立危险因素。结论:miR-22及Notch1异常表达与先天性心脏病发生密切相关,具有较好的研究价值;孕期多种暴露因素与先天性心脏病的发生发展相关,临床工作应积极指导孕期健康,以降低先天性心脏病发生率。
关键词 先天性心脏病;新生儿;孕期;暴露因素;miR-22;Notch1
doi:10.12102/j.issn.1672-1349.2024.05.026
基金项目 苏州市吴江区“科教兴卫”项目(No.wwk201819)
作者单位 南京医科大学附属江苏盛泽医院,南京医科大学康达学院盛泽临床医学院(江苏苏州 215228),E-mail:hlq364@163.com
引用信息 黄丽群,顾岚,俞雪梅,等.先天性心脏病患儿母体孕期血清miR-22、Notch1表达及临床意义[J].中西医结合心脑血管病杂志,2024,22(5):907-910.
先天性心脏病是由于孕期各种暴露因素引起胎儿心脏、血管发育障碍,导致局部解剖结构及功能异常,或胎儿出生后应自动关闭的通道未闭合导致异常血流分布[1-3]。多项研究显示,先天性心脏病是婴幼儿病死率的首要原因,遗传、环境因素均可导致先天性心脏病发生[4-5]。微小RNA是一类小的非编码单链RNAs,作为基因表达的转录后调节因子,其是调节机体正常生理活动的重要因子,参与遗传性疾病的发生发展过程[6]。有研究证实,主动脉夹层病人血清miR-22异常表达,且与Notch1有关[7]。有研究显示,多数先天性心脏病的遗传度为35%,一定程度提示暴露因素对胎儿心血管发育有重要影响[8]。不同区域人群生活习惯不同引起先天性心脏病的因素存在争议。基于此,本研究旨在调查苏州市吴江地区先天性心脏病患儿的发生相关孕期暴露因素,检测miR-22及Notch1的表达,分析期临床意义。
1 资料与方法
1.1 一般资料
回顾性选取2019年1月—2020年12月吴江地区出生的先天性心脏病患儿孕妇58例作为观察组,匹配性别、出生时体重、孕周、孕次、产次等因素选取同期住院分娩正常儿童的孕妇308名作为对照组。纳入标准:患儿先天性心脏病,经多普勒超声证实;单胎妊娠;孕妇年龄>18岁;于各个地区医院接受完整孕前检查。排除标准:既往高血压、糖尿病及甲状腺功能障碍;既往家族先天性心脏病病史;既往身体发育不良;精神疾病史;风湿性疾病病史。所有研究对象均对本研究知情同意并签署知情同意书,且本研究经过医院伦理委员会批准通过。
1.2 方法
1.2.1 临床资料收集
通过查阅相关病例资料,记录两组孕妇产前保健等资料;同时追踪患儿先天性心脏病的诊断,由儿科医生联合多普勒超声证实。
1.2.2 miR-22及Notch1含量检测
抽取两组孕妇外周血,离心后获取血清,采用Trizol试剂获取总RNA,使用逆转录-聚合酶链式反应(RT-PCR)检测两组研究对象外周血miR-22及Notch1含量。对总RNA进行电泳,反转录为单链cDNA。在RT-PCR仪上分别对miR-22(正向引物5′-TGGGTACCTTAAGTCAAGAGTG-3′,反向引物5′-AGGTGCTGTGGTCAACTCAGTT-3′)、Notch1(正向引物5′-GATGGCCTCAATGGGTACAAG-3′,反向引物5′-TCGTTGTTGTTGATGTCACAGT-3′)和内参GAPDH进行扩增。采用2-△△Ct计算miR-22与Notch1相對表达量。
1.2.3 暴露因素调查
根据相关指南设计先天性心脏病患儿母亲孕期高危因素项目的调查问卷,对两组新生儿母亲行为问卷调查,调查两组新生儿孕期的各种因素(母亲年龄、职业、暴露环境、孕期感染史、生活习惯等)。
1.3 统计学处理
采用SPSS 23.0统计软件进行数据分析,符合正态分布的定量资料以均数±标准差(x±s)表示,组间比较采用t检验;定性资料以例数、百分比(%)表示,采用χ2检验。基于组间的差异危险因素,建立儿童先天性心脏病影响因素模型,对相关因素差异按等级变量赋值,进行多因素Logistic回归分析先天性心脏病患儿发生的危险因素,采用逐步向前(Ward)法进行变量筛,其中纳入标准0.05,排除标准为0.10,相对社交回避发生风险以校准后优势比(OR)表示。采用Pearson分析miR-22与Notch1的关系。以P<0.05为差异有统计学意义。
2 结 果
2.1 先天性心脏病疾病情况
本研究共纳入58例先天性心脏病患儿,其中室间隔缺损9例,房间隔缺损28例,动脉导管未闭6例,卵圆孔未闭13例,室间隔缺损联合房间隔缺损2例;出生时间:2019年33例,2020年25例。均由儿科医生在患儿出生时体检发现异常杂音或经皮血氧饱和度异常后,经胸多普勒超声证实确诊。
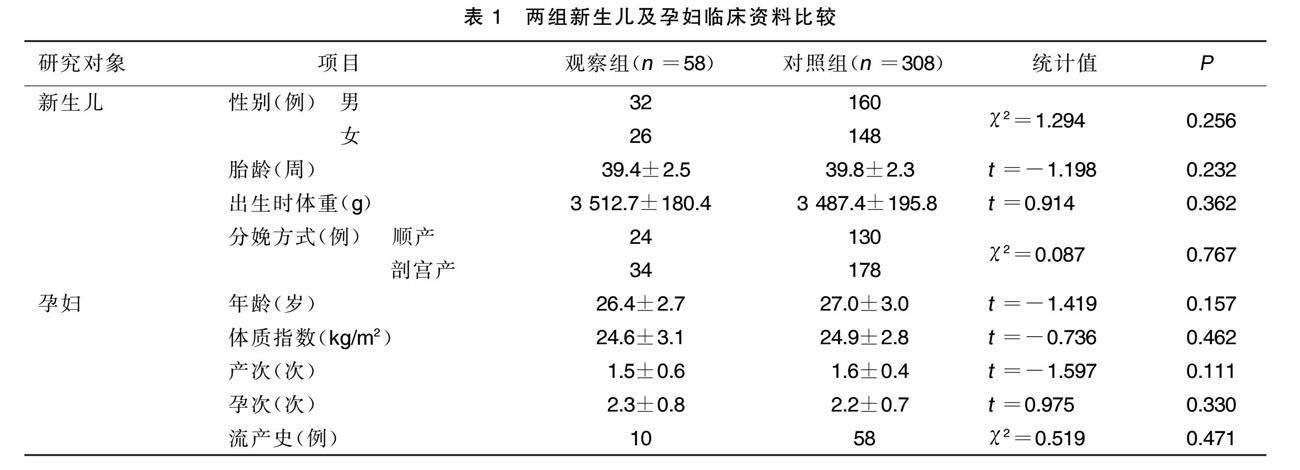
2.2 兩组新生儿及孕妇临床资料比较(见表1)
2.3 两组孕妇外周血清miR-22与Notch1表达量比较
观察组孕妇外周血清miR-22含量低于对照组(3.43±0.87和6.78±1.23,t=-7.441,P<0.01),Notch1表达量高于对照组(1.32±0.36和0.44±0.19,t=3.440,P<0.001)。Pearson分析显示,孕妇外周血清miR-22表达与Notch1呈负相关(r=-0.664,P<0.01)。
2.4 先天性心脏病患儿孕期暴露因素分析
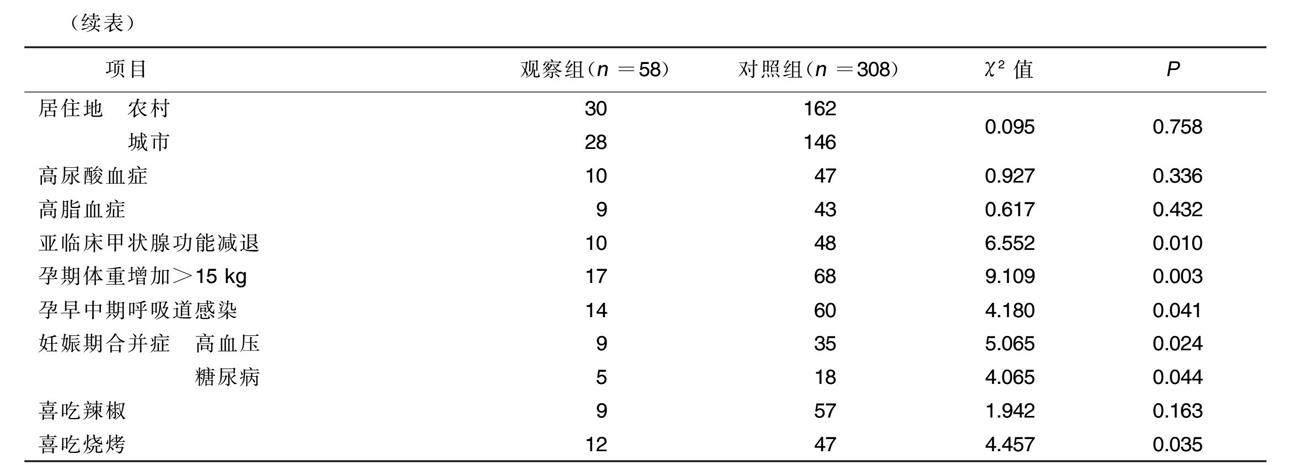
两组职业、受教育程度、居住地、高脂血症、高尿酸血症比较,差异均无统计学意义(P>0.05);观察组亚临床甲状腺功能减退、孕期体重增加>15 kg、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤占比高于对照组,差异均有统计学意义(P<0.05)。详见表2。
2.5 儿童先天性心脏病孕妇相关因素分析
多因素Logistic回归分析显示,孕期亚临床甲状腺功能减退、孕期体重增加>15 kg、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤、miR-22与Notch1为先天性心脏病发生的独立危险因素。详见表3。
3 讨 论
多项研究显示,全球每年新发超过100多万例先天性心脏病病人,虽然世界范围内均开展了产前保健、孕期指导等各种措施以降低先天性心脏病发生率,但目前先天性心脏病仍是儿童发病率较高的先天性疾病,严重影响儿童群体健康[9-10]。有研究显示,先天性心脏病的发生与遗传物质及环境因素密切相关,且与各个地区群体生活习惯、生活环境等相关[11]。研究先天性心脏病发病的相关因素对降低先天性心脏病发生率,提高产前诊断水平,全面减少我国的先天性心脏病患儿数量具有重要的临床意义[12]。为此,2018年,吴江区卫健委正式与上海复旦儿科医院签约开展新生儿先天性心脏病的筛查,早期发现先天性心脏病,以提高该地区先天性心脏病筛查及诊疗水平。
本研究结果显示,纳入的先天性心脏病患儿均为相对简单的心脏畸形,经过正规治疗后达到康复水准,对患儿后期生活影响较小。分析原因可能与先进的心脏彩超可早期诊断复杂的心脏病并采取优生措施相关,家属优生选择基于后期治疗效果及患儿的生活质量,故降低了复杂先天性心脏病出生率,与相关研究结果[13]一致。产前诊断先天性心脏病存在一定的漏诊率,加之缺乏客观血清学检测导致先天性心脏病发生率维持在较高水平。
miRNA作为目前的研究重点,其外周血的表达已逐步应用于临床疾病的诊疗中,且获得了较好的应用效果,部分先天性心脏病病人中显示miR-22异常。本研究结果显示,观察组孕期外周血miR-22水平表达低于对照组,初步说明了miR-22可能参与了先天性心脏病的发生发展,佐证了既往的研究结论[14]。本研究检测了先天性心脏病患儿母亲孕期外周血Notch1,结果显示其高于对照组,且Pearson结果显示,miR-22与Notch1呈负相关,一定程度提示miR-22/Notch1途径可能参与先天性心脏病的发生发展。有研究显示,miR-22/Notch1可作为先天性心脏病早期诊断的指标[15]。
本研究进一步分析暴露因素与先天性心脏病发生的关系,经过单因素筛查及多因素Logistic分析显示,孕期亚临床甲状腺功能减退、孕期体重增加>15 kg、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤为新生儿先天性心脏病发生的独立危险因素。分析原因:1)亚临床甲状腺功能减退主要指孕妇无特异性临床表现,仅外周血促甲状腺激素水平高于正常值高限,游离甲状腺素处于正常水平;临床亚临床甲状腺功能减退发病率逐年升高,好发于育龄孕妇,易漏诊,目前对该病的干预治疗也存在争议,甲状腺素对胎儿的心脏功能发育具有重要影响。结合既往研究结果,建议加强孕期甲状腺功能检测,脱离既往“甲功五项”的惯性思维,从而降低甲状腺功能异常的漏诊率[16]。2)孕期体重增加>15 kg可增加妊娠期合并症,如高血压、糖尿病发生率。本研究结果显示,孕期体重增加>15 kg为新生儿先天性心脏病的危险因素,可能与其增加了妊娠期合并症发生率相关。苏州吴江地区居民饮食多以米面为主食,同时菜品口味偏甜,最终导致孕期体重增加过快,故积极控制孕期体重增长为孕期保健的重要内容[17]。3)孕早中期呼吸道感染、妊娠期合并症为常见的危险因素,本研究结果与既往研究结果[18]一致。4)喜吃烧烤为本研究发现的危险因素,随着烧烤逐渐在业余生活中流行,其为先天性心脏病潜在的危险因素,可能与烧烤中各种添加剂、防腐剂为致畸因素,同时烧烤食物可能制作不熟,生肉、海鲜中的弓形虫引起感染风险,海鲜中的嘌呤成分导致尿酸增高。海鲜中的嘌呤成分已证实为先天性心脏病的危险因素[19-20]。本研究缺乏弓形虫感染资料不全未进一步分析,同时结果显示,观察组高尿酸血症发生率高于对照组,但差异无统计学意义(P>0.05),可能与样本量有限相关,有待进一步研究证实。
综上所述,孕期外周血miR-22/Notch1差异表达可作为先天性心脏病的重要指标,同时亚临床甲状腺功能减退、孕期体重增加>15 kg、孕早中期呼吸道感染、妊娠期合并症、喜吃烧烤为苏州市吴江地区先天性心脏病患儿的独立危险因素,应加强孕期保健。本研究为单中心研究且病例收集为巢氏病例对照,存在一定的偏倚。
参考文献:
[1] WILLIAMS K,CARSON J,LO C.Genetics of congenital heart disease[J].Biomolecules,2019,9(12):879.
[2] MELLER C H,GRINENCO S,AIELLO H,et al.Congenital heart disease,prenatal diagnosis and management[J].Archivos Argentinos De Pediatria,2020,118(2):e149-e161.
[3] SCOTT M,NEAL A E.Congenital heart disease[J].Primary Care:Clinics in Office Practice,2021,48(3):351-366.
[4] HOPKINS M K,DUGOFF L,KULLER J A.Congenital heart disease:prenatal diagnosis and genetic associations[J].Obstetrical & Gynecological Survey,2019,74(8):497-503.
[5] PREZ-LESCURE PICARZO J,MOSQUERA GONZLEZ M,LATASA ZAMALLOA P,et al.Congenital heart disease mortality in Spain during a 10 year period(2003-2012)[J].Anales De Pediatría(English Edition),2018,88(5):273-279.
[6] MOGHADDAM A S,AFSHARI J T,ESMAEILI S A,et al.Cardioprotective microRNAs:lessons from stem cell-derived exosomal microRNAs to treat cardiovascular disease[J].Atherosclerosis,2019,285:1-9.
[7] SACCOMANI V,GRASSI A,PIOVAN E,et al.miR-22-3p negatively affects tumor progression in T-cell acute lymphoblastic leukemia[J].Cells,2020,9(7):1726.
[8] NI Z H,LV H T,DING S,et al.Home care experience and nursing needs of caregivers of children undergoing congenital heart disease operations:a qualitative descriptive study[J].PLoS One,2019,14(3):e0213154.
[9] SHEN A W,JIANG L S,TIAN Y H,et al.Valvular calcific deposits and mortality in peritoneal dialysis patients:a propensity score-matched cohort analysis[J].Cardiorenal Medicine,2021,11(4):200-207.
[10] NI Z H,CHAO Y,XUE X L.An empowerment health education program for children undergoing surgery for congenital heart diseases[J].Journal of Child Health Care,2016,20(3):354-364.
[11] BONTHRONE A F,CHEW A,KELLY C J,et al.Cognitive function in toddlers with congenital heart disease:the impact of a stimulating home environment[J].Infancy,2021,26(1):184-199.
[12] HAN S,WEI C Y,HOU Z L,et al.Prevalence of congenital heart disease amongst schoolchildren in southwest China[J].Indian Pediatrics,2020,57(2):138-141.
[13] MENAHEM S,SEHGAL A,MEAGHER S.Early detection of significant congenital heart disease:the contribution of fetal cardiac ultrasound and newborn pulse oximetry screening[J].Journal of Paediatrics and Child Health,2021,57(3):323-327.
[14] YANG F,CHEN Q S,HE S P,et al.miR-22 is a novel mediator of vascular smooth muscle cell phenotypic modulation and neointima formation[J].Circulation,2018,137(17):1824-1841.
[15] LI Y,GU Y J,TANG N,et al.miR-22-Notch signaling pathway is involved in the regulation of the apoptosis and autophagy in human ovarian cancer cells[J].Biological and Pharmaceutical Bulletin,2018,41(8):1237-1242.
[16] YILMAZ A,OZER Y,KAYA N,et al.The factors associated with transient hypothyroxinemia of prematurity[J].BMC Pediatrics,2021,21(1):344.
[17] BRIDA M,DIMOPOULOS K,KEMPNY A,et al.Body mass index in adult congenital heart disease[J].Heart,2017,103(16):1250-1257.
[18] JOSHI M,TULLOH R M.Respiratory virus prophylaxis in congenital heart disease[J].Future Cardiology,2018,14(5):417-425.
[19] VERMA S K,CARSTENSEN M,CALERO-BERNAL R,et al.Seroprevalence,isolation,first genetic characterization of Toxoplasma gondii,and possible congenital transmission in wild moose from Minnesota,USA[J].Parasitology Research,2016,115(2):687-690.
[20] LI Y H,SUN Y,YANG L,et al.Analysis of biomarkers for congenital heart disease based on maternal amniotic fluid metabolomics[J].Frontiers in Cardiovascular Medicine,2021,8:671191.
(收稿日期:2023-01-05)
(本文編辑薛妮)
