老年人营养风险指数预测高龄髋关节置换术后并发症的价值
2024-04-23于芳翟晓娜张连英刘弘扬
于芳 翟晓娜 张连英 刘弘扬
老年人群活动能力下降,且多伴有骨质疏松,发生跌倒、碰撞等即可造成骨折,髋部损伤是高龄骨折的高发部位,一旦髋部骨折后将无法行走、翻身,患者生活质量大幅下降,且常规保守性的治疗方案疗效不理想[1-2]。髋关节置换术在临床上被广泛认可,能降低死亡率和致残率,但老年患者机体耐受代偿功能差,术后复杂多样的因素作用下并发症风险高[3]。故早期识别高龄患者髋关节置换术后并发症发生的独立风险因素,有助于掌握病情变化并及时调整治疗策略。术后组织修复需大量消耗机体内脂肪及蛋白质,若患者营养状况欠佳则可能诱导并发症的发生,严重影响患者康复进程[4-5]。老年人营养风险指数(geriatric nutritional risk index,GNRI)是采用体质量、身高和血清白蛋白水平3个客观指标准确评估患者营养不良相关并发症风险的简单工具[6]。本研究旨在探究GNRI对高龄患者髋关节置换术后发生并发症的预测价值的分析,以期为减少并发症的发生提供临床研究依据。
1 资料与方法
1.1 一般资料 前瞻性选取2020年1月至2022年2月在唐山市第二医院行高龄髋关节置换术的患者271例,纳入标准:(1)符合髋关节置换术的手术及麻醉指征[7];(2)初次行置换术患者;(3)年龄≥75岁;(4)患者知情同意本研究。排除标准:(1)伴有关节感染的患者;(2)伴有身体其他部位严重骨折需行手术者;(3)伴恶性肿瘤或长期使用免疫抑制剂者;(4)中枢神经系统疾病者;(5)需行急诊手术或随访资料缺失者。本研究已通过本院医学伦理委员会审批(审批号:2019-0165)。
1.2 研究方法
1.2.1 GNRI概念 GNRI=1.489×血清白蛋白(g/L)+41.7×(实际BMI/22 kg/㎡),以体质量、血清白蛋白、身高3个指标共同构成,直立困难无法获取身高的患者,则采用测量膝高估算身高;根据Bouillanne等[8]将患者的营养状况分为4个等级,GNRI<82、82≤GNRI<92、92≤GNRI≤98、GNRI>98分别为重度营养不良、中度营养不良、轻度营养不良、无营养不良。
1.2.2 样本采集 入院24 h内采用标准EDTA抗凝真空管空腹采集患者静脉血10 mL,3 000转/分离心10 min,分离血清待检。
1.2.3 数据及资料采集 从医院电子病例中收集患者的临床基线资料,主要包括性别、年龄、身体质量指数(body mass index,BMI)、患侧及合并症(高血压、糖尿病、冠心病、呼吸系统)等;入院24 h内评估患者骨折类型,根据患者实际病况确定美国麻醉师协会(American Society of Anesthesiologists,ASA)分级、麻醉方式、手术术式及记录手术指标(术中是否输血、术中出血量、手术时间);使用光度法(高敏型ECL,武汉博士德生物有限公司)测定白蛋白水平;采用全自动生化分析仪(山东博科生物产业有限公司,BK-200)检测肌酐水平;自动血液分析仪(DxH 800,Beckman,美国)测定白细胞等血液指标。
1.2.4 结局统计 术后并发症包括感染、脱位、神经血管损伤、深部静脉栓塞及肺栓塞等,以门诊或电话等方式随访,记录术后1个月内患者并发症发生情况,并将患者分为发生组(n=28)和未发生组(n=243)。
1.3 统计学方法 用SPSS 26.0分析数据资料,正态分布计量资料用x±s表示,采用t检验;计数资料用例或百分比表示,采用χ2检验;危险因素分析采用logistic回归分析法(逐步后退),矫正混杂因素后输出结果描述为OR和95%CI;采用medcalc软件绘制受试者工作特征曲线(receiver operating characteristic,ROC)以分析GNRI对高龄髋关节置换术后并发症情况的预测效能,并以曲线下面积(area under the curve,AUC)表示。以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料及实验室指标比较 271例患者术后并发症发生率为10.33%(28/271);发生组年龄、术中输血例数占比、术中出血量、手术时间及白细胞、肌酐、中性粒细胞、单核细胞均高于未发生组,GNRI、淋巴细胞、血红蛋白水平低于未发生组,差异均有统计学意义(P<0.05)。见表1。
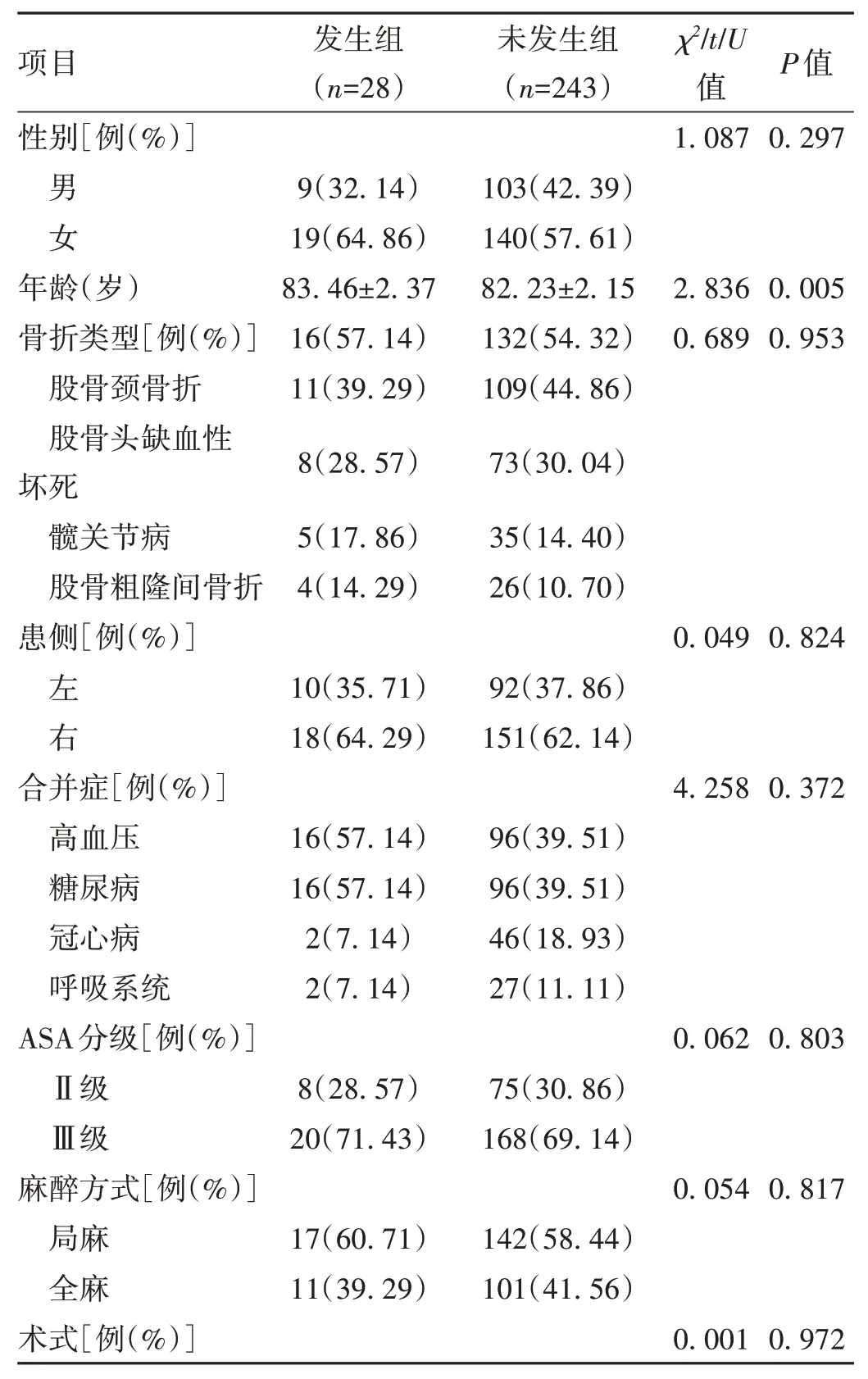
表1 两组患者临床资料及实验室指标比较
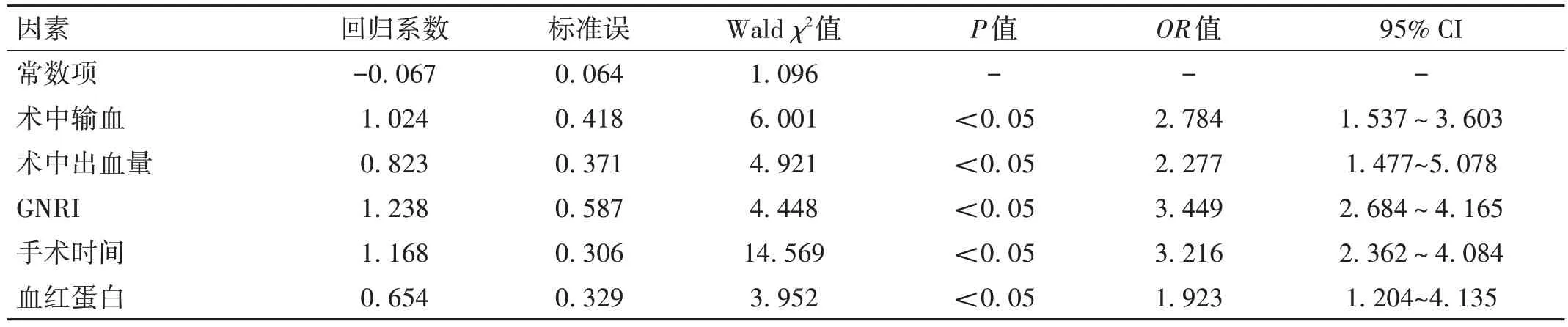
表2 logistic回归分析患者术后并发症发生的危险因素
2.2 logistic回归分析患者并发症发生的危险因素以高龄髋关节置换术后1个月内是否发生并发症作为因变量(是=1,否=0),以发生组与未发生组存在差异的因素作为自变量[其中术中输血(是=1,否=0)为二分类变量,其余为连续变量(真实值)],全部纳入logistic回归分析模型,结果显示术中输血、术中出血量高、GNRI低、手术时间长及血红蛋白水平低均为影响术后并发症发生的危险因素(P<0.05)。见表3。
2.3 GNRI对患者术后并发症是否发生的预测价值ROC曲线分析,GNRI以95为最佳截断点,发生组低于截断点共23例,未发生组46例,判断高龄髋关节置换术后1个月内并发症发生的灵敏度、特异度和AUC(95%CI:0.824~0.978)分别为82.14%、81.07%和0.892。见图1。
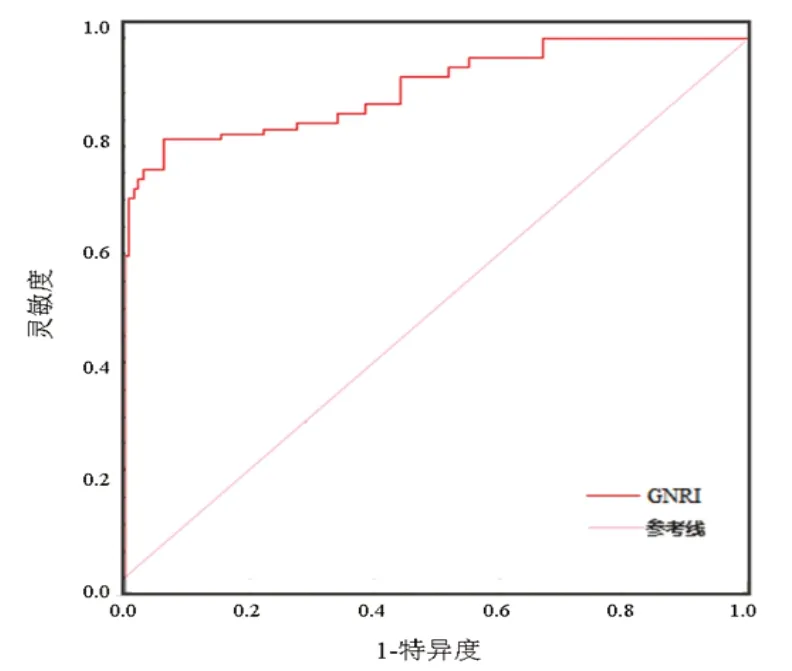
图1 GNRI预测患者术后并发症发生的ROC曲线
3 讨论
老年人骨骼中钙质流失严重,比青中年群体更常发生骨折且其恢复效果更差,其中髋部骨折在老龄骨折中占比达到7.3%,死亡率、致残率高。既往研究报道,年龄是影响预后的危险因素,但是随着现在手术技术手段和围术期监护质量的提升,多数老龄患者手术耐受程度增加,年龄对手术预后的影响风险在逐渐缩小[9]。但是不可否认,由于年龄的增长机体功能衰减,免疫功能降低且合并基础病增多,身体储备功能低下,在骨折疼痛及手术应激作用下,引发食欲不振、消化不良进而免疫力降低,营养不良发生风险增加[10]。相关研究[11-12]已证实,GNRI与多种疾病的术后并发症发生密切相关,适当的术前营养风险筛查可能有利于减少术后不良结局的发生。故探究GNRI在高龄髋关节置换术后并发症的评估价值及对降低并发症发生率,提高术后转归具重要临床意义。
本研究显示,271例患者术后并发症发生率为10.33%。经logistic回归分析发现,GNRI低是影响患者术后并发症发生的危险因素。GNRI是将血清白蛋白水平作为内脏蛋白质组分和实际与理想体质量的比值作为测定人体组分营养的相关风险指标,优于单一参数,已被多数报道作为评定营养不良的金标准[13]。此外GNRI还与炎症反应关系密切,当机体营养状况较差时免疫系统的防御能力降低,免疫反应受损,导致炎症因子水平升高,增加术后并发症的发生风险[14]。邱玥等[15]以老年肝癌患者为研究研究表明,GNRI升高,则患者术后并发症的发生风险则随之降低,说明GNRI与术后并发症的发生关系紧密。除上述因素外,术中输血、术中出血量高、手术时间长及血红蛋白水平低也是影响并发症发生的危险因素。术前血红蛋白水平低患者耐受失血、休克的能力降低,抵抗力也下降术后易发生并发症;术中失血多可致器官缺氧,影响正常组织功能,增加术后发生并发症的风险。术中异体输血,因受体血液中白细胞及血小板不同,易产生输血反应,导致白细胞水平下降,免疫力降低,增加并发症的发生风险[16];李军等[17]研究显示,髋关节置换术并发症的发生与患者的年龄、手术时间、术中是否异体输血有重要关系;Kubo等[18]研究发现手术时间长增加了伤口在空气中的暴露时间,术后感染风险增加。
本研究中通过ROC曲线分析,GNRI以95为最佳截断点,发生组低于阶段点共23例,未发生组46例,其灵敏度和特异度分别为82.14%、81.07%,AUC(95%CI)为0.892。说明GNRI对高龄髋关节置换术后1个月内并发症发生的有一定的预测价值。与本研究结果类似,栗志磊等[19]进行的一项回顾性分析中显示,以92为GNRI临界点,低GNRI患者术后并发症发生率为26.0%高于高GNRI患者的15.3%;Sasaki等[20]研究证实,GNRI≥98的老年患者术后肺部并发症发生率小于GNRI<98的患者,上述研究可以看出GNRI对患者外科术后并发症的预测有一定潜力。
综上所述,早期GNRI、术中输血、出血量、术前血红蛋白水平及手术时间均与高龄髋关节置换术后并发症的发生密切相关,并是其独立影响因素,其中GNRI对高龄髋关节置换术后1个月内并发症的发生预测价值较高,临床可通过GNRI对患者进行术前营养状态评估,及时实施合理有效的措施改善患者的临床结局。
