感染性休克液体复苏完成时限对病情转归的影响
2024-04-22郑祥德
张 丽,郑祥德,田 琳
感染性休克病死率在医疗条件发达的今天仍高达40%,是重症医学科患者死亡的一个重要病因,故研究其优化的诊疗方法具有重要意义[1-2]。液体复苏系感染性休克最基本疗法,大量临床实践证实,其能及时纠正血容量不足与组织低灌注状态,改善血流动力学,保护脏器功能,但需在严格评估下进行,否则不仅无效,还会加重患者病情[3-5]。早期国际指南建议感染性休克确诊后在3 h内给予30 mL/kg初始液体复苏,后期指南更新建议,在1 h内启动30 mL/kg初始液体复苏[6-7]。我国相关指南亦推荐早期、及时液体复苏[8]。但对于初始液体复苏完成时限指南未给出明确推荐,仍存有争议。本研究探讨感染性休克液体复苏完成时限对病情转归的影响,为提高该病治疗水平提供参考。
1 资料与方法
1.1 一般资料
纳入标准:符合感染性休克诊断标准[9];成人;无活动性出血。排除标准:患者家属拒绝有创性操作;妊娠期妇女;肾心肺肝功能衰竭;其他原因引起休克;血流动力学等资料缺失。选取2020年7月—2023年7月达州市中心医院收治的156例感染性休克患者,根据液体复苏完成时限分为<1 h组(n=68)、1~2 h组(n=57)、≥2 h组(n=31)。3组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本文经达州市中心医院医学伦理委员会批准[2020年审(060)号],患者均签署知情同意书。

表1 3组感染性休克患者一般资料比较
1.2 研究方法
全部对象均参考指南[9],确诊后立即予30 mL/kg液体复苏,同时严密监测血流动力学、尿量、血乳酸等,随时调整液体速度,具体液体复苏时间与方式由主治医生在评估患者具体情况后决定,液体复苏完成时限<1 h纳入<1 h组,1~2 h纳入1~2 h组,≥2 h纳入≥2 h组,若经液体复苏,平均动脉压仍低于65 mmHg,酌情加用升压药。患者均监测有创血压等血流动力学与呼吸指标、每小时尿量等,并在1 h内启动抗感染治疗,参考患者氧合情况,由主治医生决定是否给予呼吸支持及其方案。液体复苏成功标准:中心静脉压(CVP)8~12 mmHg,中心动脉压不低于65 mmHg。
1.3 观察指标
1)比较3组复苏前后急性生理和慢性健康状况评分(APACHEⅡ)[10]、序贯器官衰竭评分(SOFA)[11]。2)比较3组血流动力学指标[外周血管阻力指数(SVRI)、CVP、心指数、每搏量指数(SVI)],复苏前后监测连续心排血量,由PiCCO仪(德国PULSION,PC4000)获取。3)比较3组复苏前后血气分析指标[血乳酸、pH值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)]。4)比较3组复苏前后血管外肺水指数(ELWI)、肺血管通透性指数(PVPI)、血肌酐,以及复苏1 h、3 h液体复苏量。其中ELWI、PVPI通过PiCCO监测仪获取;血肌酐采用碱性苦味酸速率法测定。5)比较3组去甲肾上腺素应用剂量、重症监护病房(ICU)住院时间、机械通气时间。6)比较3组28 d生存率。
1.4 统计学方法

2 结果
2.1 APACHEⅡ、SOFA评分比较
3组复苏后APACHEⅡ、SOFA评分均低于复苏前(P<0.01);<1 h组、1~2 h组复苏后APACHEⅡ、SOFA评分低于≥2 h组(P<0.05);<1 h组、1~2 h组复苏后APACHEⅡ、SOFA评分比较无明显差异(P>0.05)。见表2。

表2 3组感染性休克患者APACHEⅡ、SOFA评分比较分)
2.2 血流动力学指标比较
3组复苏后CVP、心指数、SVI均高于复苏前,SVRI均低于复苏前(P<0.01);<1 h组、1~2 h组复苏后CVP、心指数、SVI高于≥2 h组,SVRI低于≥2 h组(P<0.05);<1 h组、1~2 h组复苏后CVP、心指数、SVRI、SVI比较无明显差异(P>0.05)。见表3。
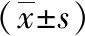
表3 3组感染性休克患者血流动力学指标比较
2.3 血乳酸、pH值、PaO2、PaCO2比较
pH值、3组复苏后血乳酸、PaCO2均低于复苏前,PaO2均高于复苏前(P<0.01);<1 h组、1~2 h组复苏后血乳酸低于≥2 h组(P<0.05);<1 h组、1~2 h组复苏后血乳酸比较无明显差异(P>0.05);3组复苏后pH值、PaO2、PaCO2比较无明显差异(P>0.05)。见表4。
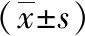
表4 3组感染性休克患者血乳酸、pH值、PaO2、PaCO2比较
2.4 ELWI、PVPI、血肌酐、液体复苏量比较
1~2 h组、≥2 h组复苏后ELWI、PVPI、血肌酐与复苏前比较无明显差异(P>0.05);<1 h组复苏后ELWI、PVPI、血肌酐高于复苏前,并高于1~2 h组、≥2 h组(P<0.05);3组1 h液体复苏量比较无明显差异(P>0.05),<1 h组、1~2 h组、≥2 h组3 h液体复苏量呈依次降低趋势(P<0.05)。见表5。
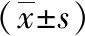
表5 3组感染性休克患者ELWI、PVPI、血肌酐、液体复苏量比较
2.5 去甲肾上腺素剂量、ICU住院时间、机械通气时间比较
≥2 h组去甲肾上腺素剂量高于<1 h组、1~2 h组(P<0.05),<1 h组、1~2 h组比较无明显差异(P>0.05);<1 h组ICU住院时间、机械通气时间长于1~2 h组、≥2 h组(P<0.05),1~2 h组、≥2 h组比较无明显差异(P>0.05)。见表6。
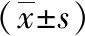
表6 3组感染性休克患者去甲肾上腺素剂量、ICU住院时间、机械通气时间比较
2.6 28 d生存率比较
<1 h组28 d生存率为73.53%(50/68),1~2 h组28 d生存率为92.98%(53/57),≥2 h组28 d生存率为87.10%(27/31)。1~2 h组、≥2 h组28 d生存率高于<1 h组(P<0.05,P<0.01);1~2 h组、≥2 h组28 d生存率比较差异无统计学意义(P>0.05)。见图1。

<1 h组、1~2 h组、≥2 h组分别为液体复苏完成时限为<1 h、1~2 h、≥2 h患者组。
3 讨论
严重感染可激活自身免疫机制,以清除病原体,但这常引起自身毛细血管渗漏、凝血功能异常、局部炎症损伤等,导致血液容量与容积改变,进而出现器官灌注不足和功能障碍[12]。目前普遍认同,感染性休克是临床急重症,一旦确诊应根据病情启动液体复苏,治疗时机越早越好,但多长时间内完成缺乏相关指南推荐,循证医学报道亦较少[13]。
WU等[14]报道,完成液体复苏时间与复苏前后SOFA评分变化率有关,说明液体复苏完成时限与预后有关,过早或过晚均不利于患者预后改善。本研究结果显示,<1 h组、1~2 h组复苏后APACHEⅡ、SOFA评分低于≥2 h组,<1 h组、1~2 h组无明显差异,提示在1 h内完成初始30 mL/kg液体复苏与1~2 h内完成对病情的改善作用相近,均优于≥2 h完成。对血流动力学指标进一步统计分析发现,<1 h组、1~2 h组复苏后CVP、心指数、SVI高于≥2 h组,SVRI低于≥2 h组,<1 h组、1~2 h组以上指标无明显差异,呈现出类似规律,说明液体复苏在<1 h、1~2 h内完成均能有效促进血流动力学改善,这可能得益于早期完成液体复苏,患者微循环灌注和心输出量更早得到改善。正是由于≥2 h组血流动力学改善不理想,所以其去甲肾上腺素应用剂量最高。
当前仍未明确最佳初始液体复苏量,若液体复苏量过少,可造成心排血量不足,难以维持正常组织灌注,进而诱发多器官功能衰竭,升高病死率;若短时间内给予大量液体复苏,亦可能对机体组织器官产生不利影响[15]。有资料显示,脓毒症患者液体复苏第1日,21%的患者出现组织水肿,3 d内48%的患者出现液体负荷过高[16]。分析原因为,一方面感染性休克时内皮糖萼降解,短时间内补充大量液体可使糖萼脱落,并在原有基础上加重血管通透性,诱发组织水肿;另一方面短时间内大量液体复苏可能会超过Frank-Srarling心功能曲线平台期,引起心房压力与周身静脉系统提升,进而影响各组织器官微循环与功能[17-18]。内皮糖萼脱落、降解增加可引起肺泡-毛细血管屏障损伤、肺水肿,升高急性呼吸窘迫综合征等肺部并发症发生风险[19]。一项meta分析显示,过量补液将明显延长机械通气时间[20]。本研究结果显示,<1 h组复苏后ELWI、PVPI高于1~2 h组、≥2 h组,而1~2 h组、≥2 h组则无明显差异,ICU住院时间、机械通气时间<1 h组患者亦是最长,表明<1 h完成液体复苏可增加组织与肺水肿发生风险,延迟恢复,所以应警惕感染性休克患者初始液体复苏超负荷带来的消极影响与后果。
有研究用PiCCO仪指导液体复苏,发现合并急性肾损伤的人群液体复苏量更多,需接受血液净化治疗比例更高[21]。循证医学证据显示,过量补液与重症患者发生急性肾损伤独立相关[22]。也有资料表明,重症液体复苏患者急性肾损伤的发生率随CVP上升而升高[23]。本研究结果显示,<1 h组复苏后血肌酐高于复苏前,并高于1~2 h组、≥2 h组,3组1 h液体复苏量比较无明显差异,提示液体复苏在<1 h完成会影响肾功能。其原因可能是,短时内补充大量液体,可使肾静脉回流受阻、腹腔内压力不同程度增大,不仅不利于肾灌注改善,还会造成肾功能恶化。可见应对感染性休克患者初始液体复苏进行严格的液体管理,以预防组织器官损伤发生或加重。同时本研究1~2 h组、≥2 h组28 d生存率高于<1 h组,表明液体复苏完成时限过早会增加不良预后风险,考虑可能与短时间内补充大量液体引起的肺水肿、组织水肿、急性呼吸窘迫综合征、肾功能损伤等有关。
本研究仍有一定不足:首先为回顾性研究,可能存在数据偏倚;其次液体复苏策略由临床医生根据患者病情制订,不可避免存在主观性与个体差异;本研究液体复苏系初始液体复苏,未进行容量反应性评估。下一步仍需积累病例,采用规程化措施,进行前瞻性试验以进一步观察分析。
综上,感染性休克患者初始液体复苏应在1~2 h内完成,能有效改善器官功能障碍和病情,维持血流动力学稳定,加快恢复进程,促进病情良好转归。
