小儿细菌性重症肺炎并发抗生素相关性腹泻的主要影响因素及治疗作用探讨
2024-04-19彭熹湖南省湘潭市中心医院湖南湘潭411199
彭熹(湖南省湘潭市中心医院,湖南 湘潭 411199)
小儿细菌性重症肺炎作为一种严重的呼吸系统疾病,常常给患儿身心健康带来明显影响。抗生素的广泛使用虽然能有效地控制感染病原体,但也存在一定的不良反应,尤其是抗生素相关性腹泻的发生率较高,给临床治疗带来了很大的挑战[1]。在过去几十年里,随着抗生素的广泛使用,抗生素相关性腹泻在小儿细菌性重症肺炎的治疗中逐渐引起了临床医生和研究者的关注。抗生素相关性腹泻是指在使用抗生素治疗期间或停药后发生的与抗生素相关的腹泻,其可以影响儿童的生活质量,延长住院时间,并增加医疗费用和治疗的风险[2]。为此,本次研究将以我院2022年2月-2023年8月收治的100例小儿细菌性重症肺炎患儿作为观察对象,以进一步分析影响其抗生素相关性腹泻发生的相关因素及治疗作用,旨在帮助临床能够更好地预防和管理该并发症,提高患儿的治疗效果和生活质量,同时也希望本次研究成果能够为相关领域的研究提供新的思路和启示,促进对小儿细菌性重症肺炎并发抗生素相关性腹泻问题的深入理解和解决。
1 资料与方法
1.1一般资料 以我院2022年2月-2023年8月收治的100例小儿细菌性重症肺炎患儿作为观察对象。100例患儿中,男性患儿57例,女性患儿43例;年龄1-5岁,平均(3.01±1.22)岁;细菌性重症肺炎病程1-7d,平均(3.51±1.24)d;应用青霉素类、头孢菌素类、大环内酯类的患儿分别为36例、31例、33例。纳入标准:①符合细菌性重症肺炎相关诊断标准[3]者;②以抗生素作为治疗方案者;③年龄1-5岁者;④入院前无腹泻者;⑤家属签署知情同意书者。排除标准:①抗生素应用依从性差者;②合并其他消化系统疾病者;③非抗生素治疗引起的腹泻者;④肠道结构功能紊乱者;⑤临床资料缺失者;⑥合并免疫功能缺陷者。本研究经医院伦理委员会审批通过。
1.2方法 100例患儿均应用抗生素进行治疗,在治疗前进行痰液或血液培养,以确定病原体及其耐药性,根据病原体的敏感性结果选择适当的抗生素,常见的选择包括青霉素类、头孢菌素类或大环内酯类等。之后根据患儿的年龄、体重、肝肾功能等情况,选用适当的给药途径和剂量,根据抗生素的药代动力学特性和感染的严重程度确定给药频率和疗程。在抗生素治疗过程中,密切观察患儿的临床症状与体征改善情况,以及相关实验室检查的结果。根据反应情况,及时调整抗生素的种类、剂量和疗程。观察100例患儿的抗生素治疗效果,评价指标[4]包括显效(抗生素治疗后症状迅速改善,体温正常化,呼吸困难缓解,白细胞计数和炎症指标恢复正常)、有效(抗生素治疗后症状有所改善,但需要持续治疗一段时间才能完全康复,体温可以降至正常或接近正常,呼吸困难减轻,白细胞计数和炎症指标逐渐恢复正常)、无效(抗生素治疗后症状无明显改善或进一步恶化,体温持续高热、呼吸困难加重,白细胞计数和炎症指标没有明显改善),总有效率=显效率+有效率。同时统计患儿治疗后抗生素相关性腹泻发生情况,并且根据其抗生素相关性腹泻发生情况采集发生和未发生抗生素相关性腹泻患儿的一般资料,包括性别、年龄、细菌性重症肺炎病程、住院时间、抗菌药物应用时间、有无机械通气、使用抗生素类别及有无侵入性操作等,对可能影响其抗生素相关性腹泻发生的相关因素展开单因素分析和多因素Logistic回归分析。
1.3统计学方法 由统计学软件SPSS22.0分析研究数据,计量资料表示方法为(±s),行t检验,计数资料表示方式为[n(%)],行χ2检验,抗生素相关性腹泻发生的影响因素行单因素分析和多因素Logistic回归分析,P<0.05表示差异有统计学意义。
2 结果
2.1100例患儿抗生素治疗效果分析 100例患儿抗生素治疗显效、有效、无效的例数分别为62例、20例、18例,治疗总有效率为82.00%(82/100)。
2.2100例患儿抗生素相关性腹泻发生情况分析 100例患儿抗生素相关性腹泻发生率为20.00%(20/100)。
2.3抗生素相关性腹泻发生的单因素影响分析 如表1所示,发生抗生素相关性腹泻的患儿,其在年龄、住院时间、抗菌药物应用时间、机械通气及侵入性操作方面和未发生抗生素相关性腹泻的患儿存在明显差异(P<0.05)。
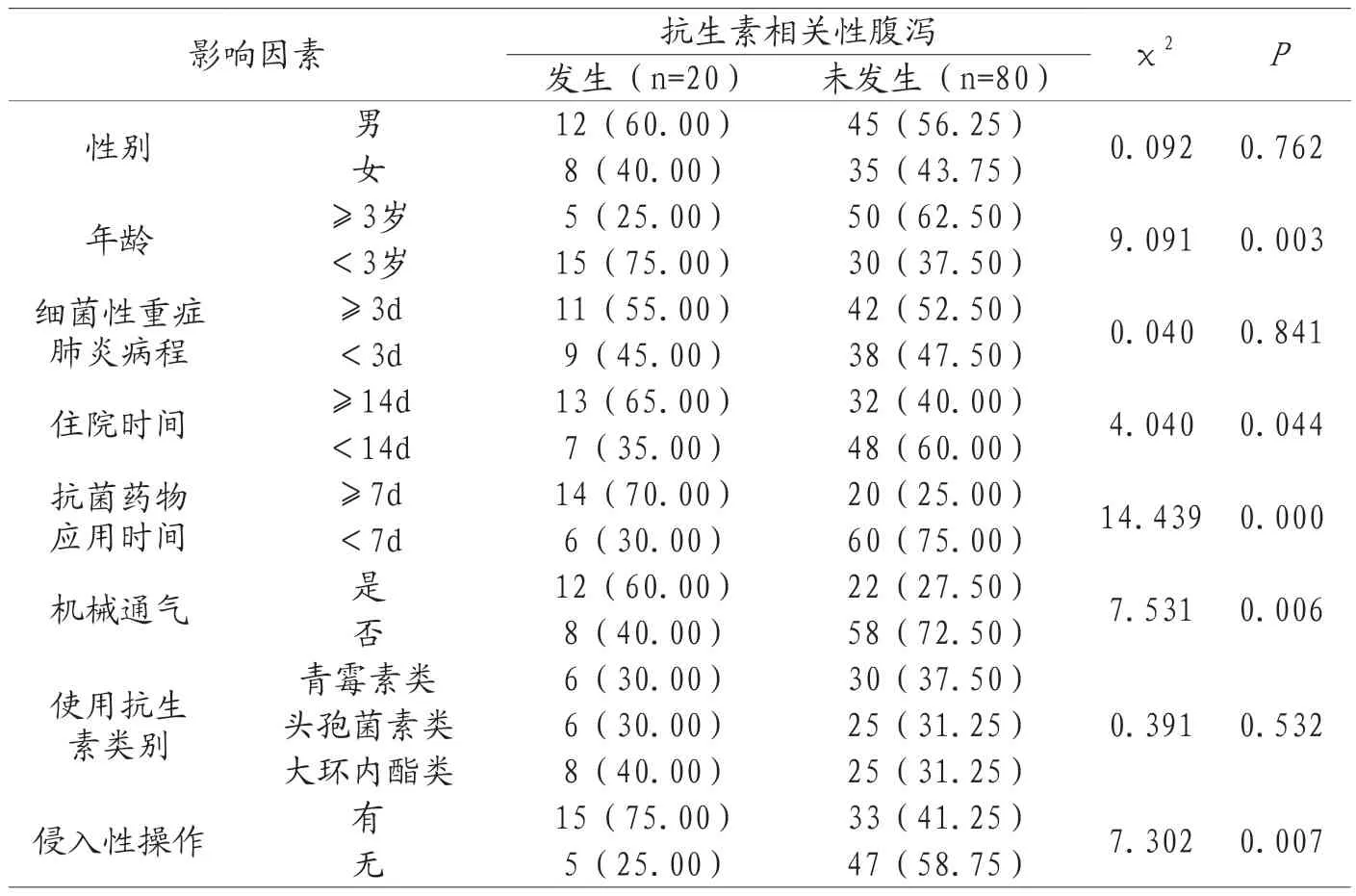
表1 抗生素相关性腹泻发生的单因素影响分析[n(%)]
2.4抗生素相关性腹泻发生的多因素Logistic回归分析 将表1中差异有统计学意义的因素作为自变量并进行赋值,见表2,将抗生素相关性腹泻作为因变量(未发生=0,发生=1),多因素Logistic回归分析结果显示,年龄<3岁、住院时间≥14d、抗菌药物应用时间≥7d、机械通气、侵入性操作是影响抗生素相关性腹泻发生的危险因素(OR>1,P<0.05),见表3。

表2 自变量赋值与说明

表3 抗生素相关性腹泻发生的多因素Logistic回归分析
3 讨论
小儿细菌性重症肺炎是指发生在小儿身上的一种严重的肺部感染疾病,由细菌引起,临床表现常包括高热、咳嗽、呼吸困难、胸痛、快速呼吸、乏力、食欲不振等症状,病情严重时,可能还出现发绀、昏迷和休克等体征,需要及时治疗。目前抗生素是常见的关键治疗措施之一,通过选择敏感的抗生素进行治疗能够有效改善小儿细菌性重症肺炎患儿临床症状。本次研究结果显示,100例小儿细菌性重症肺炎患儿抗生素治疗总有效率为82.00%,可见抗生素的良好治疗作用。但是也有研究[5]指出,抗生素会对肠道菌群造成一定影响,其在治疗期间,除了可以抑制致病菌的生长繁殖,也会破坏肠道内正常菌群的平衡,从而引起正常肠道菌群受到破坏,而使得一些有害菌在肠道内大量生长繁殖,可能导致抗菌药物相关的腹泻。曾芹静[6]等人指出,抗生素还可以引起肠道黏膜屏障功能降低,菌群或其代谢产物对肠黏膜细胞的损伤和对肠道蠕动的影响都会增加相关性腹泻发生的风险。
本次研究结果显示,100例患儿抗生素相关性腹泻发生率为20.00%。通过分析影响其发生抗生素相关性腹泻的相关因素,结果显示发生抗生素相关性腹泻的患儿在年龄、住院时间、抗菌药物应用时间、机械通气及侵入性操作方面和未发生抗生素相关性腹泻的患儿存在明显差异(P<0.05)。多因素Logistic回归分析结果显示,年龄<3岁、住院时间≥14d、抗菌药物应用时间≥7d、机械通气、侵入性操作是影响抗生素相关性腹泻发生的危险因素(OR>1,P<0.05)。范小村[7]等人指出,年龄较小的患儿由于免疫系统尚未发育完全,抵抗力较低,因此更容易受到细菌感染和药物副作用的影响,使其在抗生素治疗期间,相关性腹泻的发生风险上升,而长时间住院意味着患儿的病情较严重,可能需要较长时间的抗生素治疗,长期接受抗生素治疗会破坏肠道菌群平衡,最终增加相关性腹泻发生的可能性。除此之外,长期使用抗生素会抑制有益菌群的生长,增加致病菌繁殖的机会,研究[8]表明,抗生素使用时间和患儿抗生素相关性腹泻发生风险呈正相关。机械通气作为重症患儿常见的一种支持性治疗手段,其也可引入致病菌并增加感染的风险,患儿在接受机械通气时,可能需要使用抗生素来预防或治疗肺部感染,进而增加腹泻的发生概率[9],同时静脉导管插管、胃管插管等侵入性操作也会导致菌群的紊乱,并增加抗生素相关性腹泻的风险[10]。
综上所述,对于小儿细菌性重症肺炎患儿,抗生素具有一定治疗作用,但是治疗期间,年龄<3岁、住院时间≥14d、抗菌药物应用时间≥7d、机械通气、侵入性操作等因素也容易影响患儿发生抗生素相关性腹泻,临床需要提高重视,加强管理干预,以进一步降低患儿抗生素相关性腹泻发生风险,保障治疗效果。
