腹膜透析患者全因死亡影响因素及风险模型构建
2024-04-17刘志超窦现凤赵海灵
刘志超,窦现凤,赵海灵
[新乡市中心医院(新乡医学院第四临床学院) a.临床营养科;b.妇科肿瘤,河南 新乡 453000]
我国慢性肾脏病患病人数高达1.2亿,其中约有200万患者可进展至终末期肾病,需行肾脏替代治疗[1]。腹膜透析是终末期肾病患者重要的替代治疗途径,具有费用低廉、安全佳、透析率高及操作简单等特点,可保护患者残余肾功能、维持体内酸碱平衡、对血流动力学影响小等,在临床上广泛使用[2]。但长期腹膜透析可增加腹腔感染、营养不良、心脑血管疾病等发生风险,严重时可危及生命,影响患者预后[3]。预后营养指数(prognosis nutritional index,PNI)是评估患者预后的营养指标,是腹膜透析患者预后不良的影响因素。也有研究显示,生化指标水平异常也是腹膜透析患者预后不良的影响因素[4-5]。目前临床报道中对腹膜透患者有影响的生化指标较多,但有关PNI、蛋白生化指标构建腹膜透析患者预后不良的风险模型鲜见。故本研究通过收集患者临床资料,分析基于PNI、蛋白生化指标构建腹膜透析患者全因死亡的风险模型,并对其进行验证和评价。
1 资料与方法
1.1 研究对象
回顾性收集2019年1月至2021年1月新乡市中心医院(新乡医学院第四临床学院)355例腹膜透析患者临床资料,根据随访期间是否全因死亡分为病例组(80例)和对照组(275例)。病例组男42例,女 38例;腹膜透析时间(35.24±3.98)个月;原发疾病20例慢性肾小球肾炎,35例糖尿病肾病,25例高血压肾病。对照组男159例,女116例;年龄(58.42±9.42)岁;腹膜透析时间(34.26±5.50)个月;原发疾病70例慢性肾小球肾炎,112例糖尿病肾病,93例高血压肾病。采用最近邻匹配法的倾向性评分(匹配条件:性别、腹膜透析时间、原发疾病)按照1∶ 3比例从对照组筛选出240例与病例组构成原始数据集,后将原始数据集按照7∶ 3比例分为训练集(224例)和验证集(96例)。全因死亡原因包括脑血管意外、心血管意外、多器官衰竭、原因不明。
1.2 纳入与排除标准
(1)纳入标准:临床资料完整;原发疾病为慢性肾小球肾炎、糖尿病肾病、高血压肾病;首次接受腹膜透析,规律透析时间≥24个月。(2)排除标准:恶性肿瘤;自身免疫性疾病活动期;认知或语言功能障碍,不具备正常交流能力;血液系统疾病;存在肝硬化;全身感染性疾病;先天性心脏病;治疗前1个月接受维生素D治疗;血管性疾病。
1.3 资料收集
收集患者住院后性别、年龄、腹膜透析时间、PNI评分、血红蛋白(hemoglobin,Hb)、白蛋白(albumin,ALB)、前白蛋白(prealbumin,PA)、转铁蛋白(transferrin,TF)、血钙、血磷、尿酸(uric acid,UA)、血肌酐(serum creatinine,Scr)、尿素氮(blood urea nitrogen,BUN)、甲状旁腺素(parathyroid hormone,PTH)、原发疾病、慢性疾病史、吸烟史、饮酒史、使用利尿剂、使用降尿酸药物。取患者入院24 h内空腹肘静脉血6 mL,置于抗凝管内,使用XT-1800全自动血液分析仪测定ALB、Hb、PA、血钙、血磷、TF,用8000全自动生化分析测定Scr、BUN、PTH、UA。PNI≥50为营养状态正常;45≤PNI<50为轻度营养不良,40≤PNI<45为中度营养不良,PNI<40重度营养不良[6]。
1.4 观察指标
(1)统计分析腹膜透析患者全因死亡发生情况。(2)通过单因素、Cox回归分析训练集腹膜透析患者全因死亡发生的影响因素。(3)根据Cox回归结果,构建logistic回归方程式,并绘制患者全因死亡的列线图模型。(4)校准曲线、受试者工作特征(receiver operating characteristic,ROC)曲线、决策曲线评估训练集、验证集列线图模型的价值。
1.5 统计学方法

2 结果
2.1 全因死亡发生情况
355例腹膜透析患者从治疗开始随访至2023年5月31日,80例(22.54%)全因死亡,275例(77.46%)存活。全因死亡患者中27例(33.75%)脑血管意外,33例(41.25%)心血管意外,5例(6.25%)多器官衰竭,15例(18.75%)原因不明;存活患者中225例(81.82%)维持腹膜透析,42例(15.27%)改血液透析,8例(2.91%)肾移植。
2.2 全因死亡发生单因素分析
采用最近邻匹配法的倾向性评分按照1∶ 3比例将训练集患者分为病例组(56例)和对照组(168例)。两组年龄、体重指数(body mass index,BMI)、PNI评分、ALB、Hb、PA、TF、UA比较,差异有统计学意义(P<0.05)。见表1。
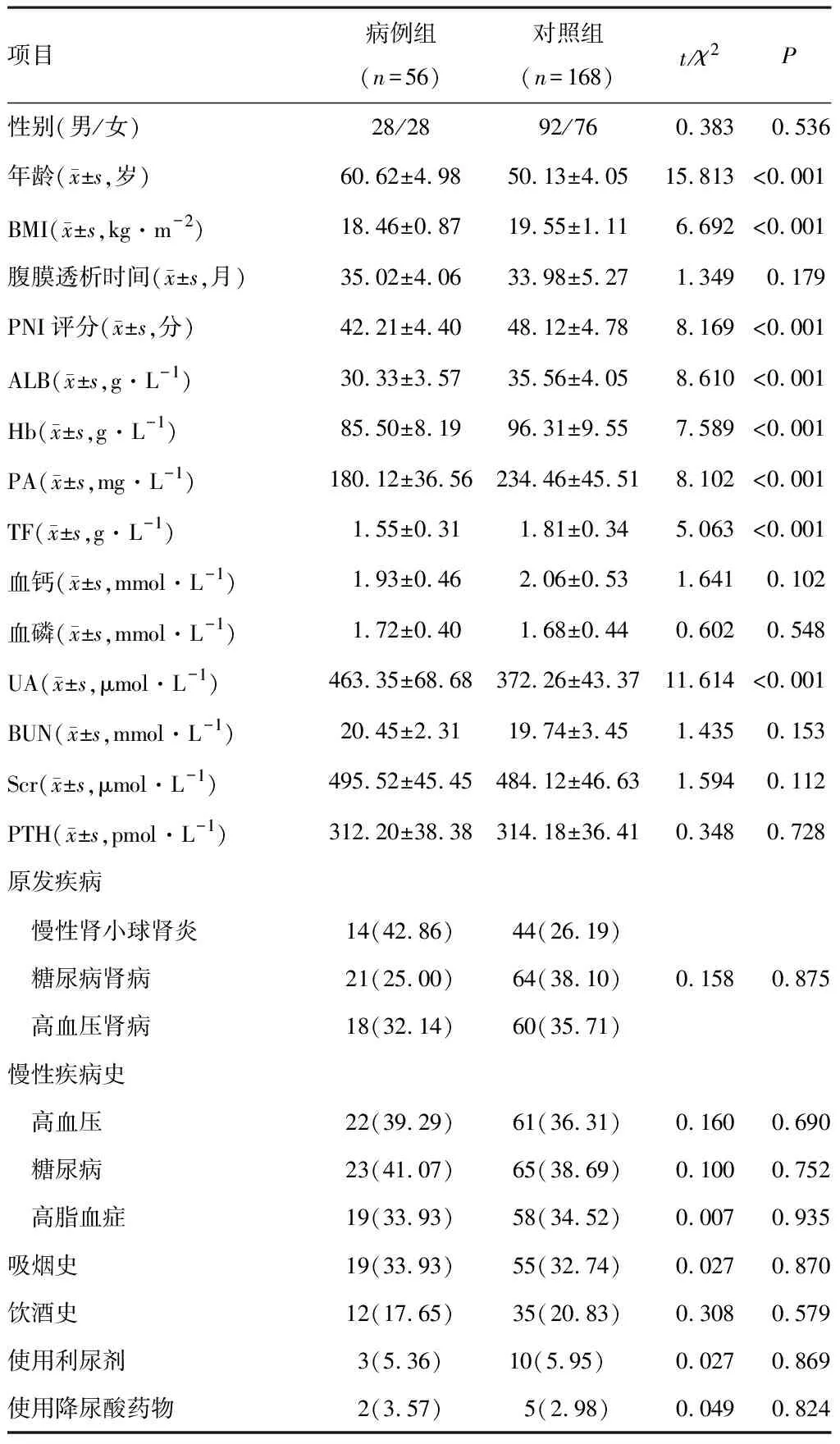
表1 全因死亡发生单因素分析
2.3 全因死亡发生多因素分析
以腹膜透析患者是否全因死亡为因变量(是=1,否=0),表1中P<0.05的指标为自变量纳入Cox回归方程,多重线性诊断显示PA与TF条件指数为32.800,方差膨胀因子为4.055、4.011,方差分解比率均超过50%,存在较强共线性,给予剔除处理。年龄、PNI评分、ALB、Hb、UA是腹膜透析患者全因死亡影响因素(P<0.05)。见表2。
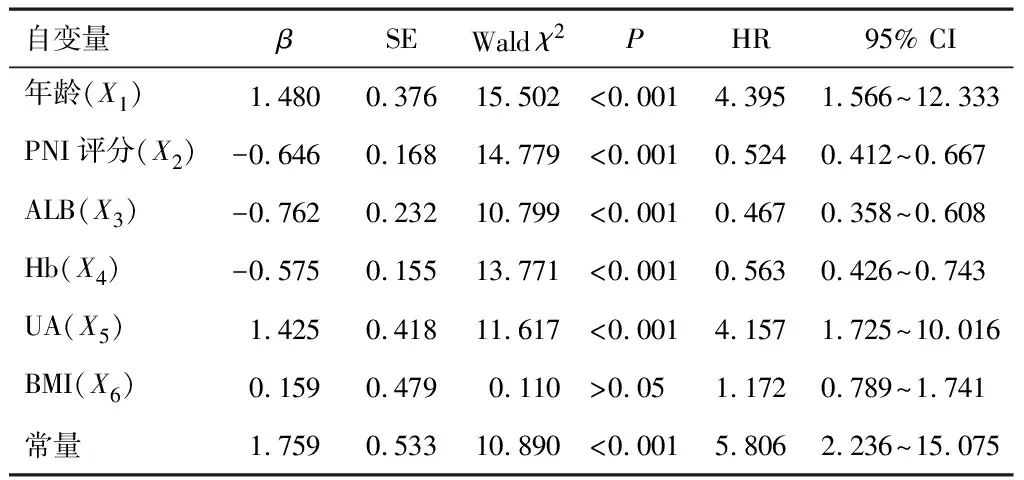
表2 全因死亡发生多因素分析
2.4 列线图模型构建
根据2.3结果得出logistic回归方程式:Y=1.480X1-0.646X2-0.762X3-0.575X4+1.425X5+1.759,经R语言软件可视化处理得到腹膜透析患者全因死亡列线图模型,见图1。

BMI为体重指数;PNI为预后营养指数评分;ALB为白蛋白;Hb为血红蛋白;UA为尿酸。
2.5 列线图模型内部、外部验证
采用Bootstrap法自抽样次数B=1 000于训练集和验证集中绘制列线图模型校准曲线,结果显示校准曲线与校准曲线为1的直线拟合良好,预测点分布均匀。列线图模型在训练集和验证集患者中AUC分别为0.846、0.893。决策曲线显示,在0.55~0.80区间内,含PNI、蛋白生化指标的列线图模型可提供附加临床收益。
3 讨论
随着腹膜透析技术不断提高,在一定程度上腹膜炎和腹透失败率有所降低,但远期生存率仍居高不下[7]。腹膜透析患者自身免疫情况、营养情况等存在差异,相较于健康人群,透析患者全因死亡风险可升高7~9倍[8]。刘志超等[9]研究显示,189例腹膜透析患者随访3~109个月,全因死亡占比为37.57%,其中心血管意外占比较高。本研究中355例腹膜透析患者随访29~77个月,22.54%患者出现全因死亡,远低于刘志超等[9]研究报道,造成差异的原因可能与随访时间、研究量、原发疾病占比及微炎症状态不同等原因有关。本研究Cox回归证实,年龄、PNI评分、ALB、Hb、UA是腹膜透析患者全因死亡影响因素。
腹膜透析患者死亡风险与年龄呈正相关[10]。Su等[11]研究也证实,患者年龄越大全因死亡风险发生就越高,原因可能是患者年龄越大,器官功能逐渐衰退、生理储备能力降低,导致机体抗应激和抗炎能力、免疫功能降低,加上长时间腹膜透析,可增加高龄患者营养不良、腹膜炎等并发症发生率,进而增加全因死亡风险。PNI主要是基于营养和免疫情况的评分系统,最初是用于评估肿瘤患者围手术期预后的营养指标,现在可用于评估多种疾病预后营养,低PNI可能与ALB降低或(和)淋巴细胞计数减少有关,此时提示患者预后较差[12]。慢性肾脏病患者普遍存在营养不良,由于患者营养摄入不足,引起机体对维生素、铁和叶酸吸收能力降低,造成红细胞合成能力也降低,从而引起肾性贫血[13]。慢性肾脏病患者长期接受腹膜透析治疗过程中可引起各种生理病理性变化,其中30%~50%患者出现营养不良,现代更多称其为蛋白质能量消耗[14]。蛋白质和热量摄入不足可导致ALB、Hb降低,已有研究证实,蛋白质能量消耗是造成血液透析患者死亡的危险因素之一[15]。ALB、Hb是反映机体营养状况的重要指标,Hb是红细胞主要组成部分,通过与氧结合能运输体内二氧化碳和氧;ALB是血浆中最主要的蛋白质,对维持血浆渗透压有重要作用,可良好地反映营养状况。赵晓春等[16]、刘志超等[9]研究发现,PNI≤43.74、Alb<35 g·L-1、Hb<110 g·L-1是维持性血液透析患者预后死亡的独立危险因素,本研究也证实了这一观点。因此,针对腹膜透析患者需积极纠正贫血和营养不良,有效预防并发症风险,从而改善患者预后。UA是人体嘌呤代谢分解最终产物,具有抗氧化和抗炎特性,每天约2/3的UA经肾脏代谢排除,正常肾功能可维持体内酸碱平衡稳定,但慢性肾病、终末期肾病患者肾脏氢离子排泄降低,可增加高尿酸血症发生风险[17]。既往研究证明,UA水平与腹膜透析患者全因死亡呈正相关,UA每增加20 μmol·L-1全因死亡风险可增加0.3%,高水平UA可增加腹膜透析患者全因死亡风险[18]。黄静瑶等[19]研究显示,较高水平UA是腹膜透析患者透析30个月内全因死亡的保护因素,若透析时间超过30个月,高水平UA是腹膜透析患者全因死亡的危险因素。本研究发现,UA是腹膜透析患者全因死亡影响因素,这与上述邱珊芳等[18]报道一致。针对以上因素,患者可定期监测营养和免疫状态,并及时给予干预,可有效改善患者预后。本研究将年龄、PNI评分、ALB、Hb、UA用于构建腹膜透析患者全因死亡列线图模型,校准曲线结果显示该模型拟合度良好,ROC曲线和决策曲线显示,该模型具有较好预测能力和附加临床收益。
4 结论
年龄、PNI评分、ALB、Hb、UA是腹膜透析患者全因死亡的影响因素,基于上述因素构建的列线图预测模型具有较高预测价值和临床效用。
