橡胶带捆绑子宫下段在极高危产后出血剖宫产产妇子宫缝扎术中的应用效果
2024-03-25张珍谢辉周海邝娟杨津
张珍,谢辉,周海,邝娟,杨津
湖南湘潭市妇幼保健院,湘潭 411104
产后出血是分娩期严重的并发症之一,其发病率占分娩总数的2%~3%,位居我国产妇四大死亡原因之首,对产妇的生命安全造成较大的威胁[1]。随着生育政策的放开,高龄孕妇、多次剖产史或多次流产史再次妊娠的孕妇增多,从而使剖宫产术中面临大出血的概率增高,尤其是凶险型胎盘前置、既往剖宫产出血等具有产后出血极高危因素的孕妇发生产后大出血的风险更高,临床上对此类产妇的产后止血极为重视。剖宫产术中大出血具有出血迅速、凶猛的特点,患者往往数分钟内出血数百毫升甚至上千毫升。常规止血方法包括逐步或同时按摩子宫、应用宫缩剂、宫腔填塞,子宫动脉及髂内动脉结扎、子宫缝扎术等手段,但常规止血手段可能需较长时间才能有效止血,患者发生失血性休克、脏器功能损伤等不良情况的风险较大,故临床上迫切需要一种简便、快速控制子宫出血的手段。有学者提出采用T 型腹腔橡胶引流管捆绑子宫下段以达到临时阻断子宫供血的目的,因其管径较小、表面光滑、柔软,捆绑过程中,除子宫动静脉血管外,最大限度地避开卵巢和输卵管,从而进行有针对性的止血[2]。目前国内采用橡胶引流管捆绑子宫止血的相关研究较少。本研究重点探究橡胶带捆绑子宫下段并快速行止血手术与常规止血手段对具有产后出血极高危因素的患者剖宫产后出血止血效果的对比,为临床提供参与依据。
1 对象与方法
1.1 研究对象 选取2020 年1 月至2023 年8 月期间湘潭市妇幼保健院产科收诊的具有产后出血极高危因素的患者60 例为研究对象,纳入标准:①产妇具有产后出血的极高危险因素,包括前置胎盘、胎盘粘连植入、既往子宫手术、难治性产后出血等;②单胎妊娠;③首次或再次分娩,行剖宫产;④年龄范围为20~45 岁;⑤患者及家属对本研究知情同意。排除标准:①存在凝血功能障碍或血液系统疾病者;②存在盆腔炎或其他感染性疾病;③心、肝、肾功能存在严重障碍者;④存在精神类疾病。本研究已经通过医院伦理委员会审核(批号:2021-08-01)。
1.2 方法 所有纳入患者以随机数字表法将患者分为对照组和研究组,每组30 例。两组均符合剖宫产指征,均进行剖宫产手术。
对照组术中应用产后出血常规处理方法止血。胎儿取出后利用按摩子宫或使用宫缩剂以加强宫缩,然后常规方法剥离胎盘,在子宫剥离面发生出血时,采用子宫缝扎进行缝合止血,并以纱布填塞宫腔止血;止血效果不良者采用宫腔内水囊压迫止血;对于止血无效,出血量超3000 ml 者,需切除子宫或子宫动脉双结扎术治疗。
研究组术中采用T 型橡胶引流管捆绑子宫下段并同时快速行子宫缝扎术止血。同对照组相同常规剥离胎盘,予16 号T 型腹腔橡胶引流管环绕子宫下段、两侧避开输卵管及卵巢组织、后壁避开肠管后捆绑子宫下段,位置在子宫下段切口下方或分离并避开膀胱,在子宫下段出血位置以下捆绑,弯止血钳固定,止血钳凹面向上、避免钳尖损伤周围组织,捆绑时长约5~10 min,必要时可重复捆绑,捆绑后立即针对不同出血情况进行处理,方法同对照组。
术中期间严密监测患者生命体征及出血量、尿量,积极补充血容量抗休克,待活动性出血改善后缝合子宫,术后给予止血药物、抗生素等常规处理。
1.3 观察指标 对手术相关指标、并发症发生情况、患者血常规指标进行分析。
(1)手术指标:记录两组手术时间、输血量、术中失血量。
(2)术后恢复及住院情况:术后24 h 累计出血量、住院时间、住院费用。
(3)血红蛋白(Hb)及血细胞计数:分别采集患者肘静脉血,采血时间为手术前和手术后8 h,分离取上层血清,离心速度为8000 r/min,离心5 min,以全自动生化分析仪(迈瑞,BS-600M)测定术前及术后Hb 值,并计算术后修正Hb 值,修正Hb 值=Hb 实测值-输血量(ml)/200。
(4)血细胞计数:分别采集患者肘静脉血,采血时间为手术前和手术后8 h,分离取上层血清,离心速度为3000 r/min,离心30 min,以全自动细胞计数仪(赛默飞世尔科技,型号:Countess 3)检测全血中白细胞计数及中性粒细胞绝对值。
(5)并发症发生情况:记录两组术中及术后并发症发生情况,主要包括失血性休克、盆腔感染、发热、席汉综合征、宫腔粘连的发生例数,并计算总发生率。
1.4 统计学分析 用SPSS 26.0 分析数据,计量和计数资料分别用、n(%)表示,数据差异分析分别采用t检验和χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 一般资料 共纳入60 例患者,每组30 例。两组患者年龄、孕周等基线资料比较,差异无统计学意义(均P>0.05)。见表1。
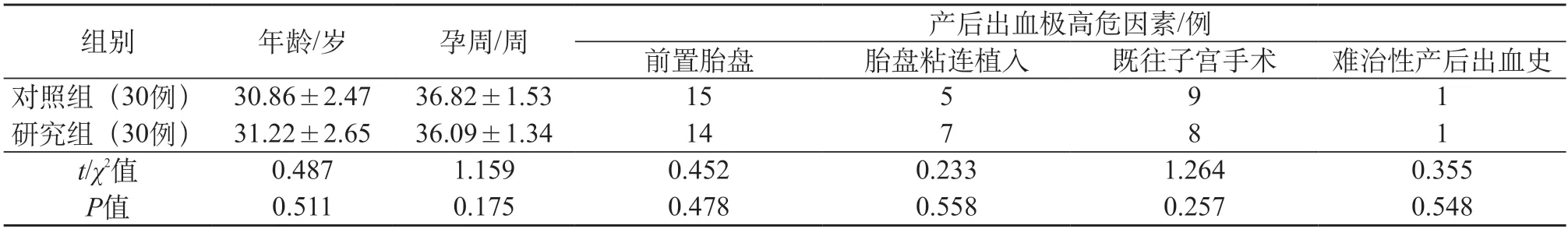
表1 两组患者基线资料比较
2.2 两组手术指标及分娩结局比较 研究组手术时间短于对照组,术中失血量、输血量低于对照组(P<0.05)。见表2。
2.3 两组术后恢复及住院情况比较 与对照组相比,研究组住院时间缩短,术后24 h 累计出血量及住院费用较低(P<0.05)。见表3。
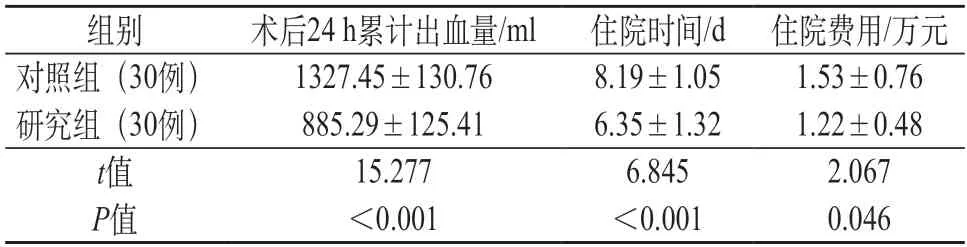
表3 两组术后恢复及住院情况比较
2.4 两组Hb 值比较 与术前相比,术后两组Hb 值、术后修正Hb 值下降(P<0.05);两组术前、术后的Hb 值比较,差异无统计学意义(P>0.05),术后修正Hb 值则研究组较高(P<0.05)。见表4。

表4 两组Hb值比较(g/L)
2.5 两组血细胞计数比较 与术前相比,术后两组WBC、Neu 水平升高(P<0.05),研究组WBC、Neu水平偏低(P<0.05)。见表5。

表5 两组血细胞计数比较(×109/L)
2.6 两组并发症发生情况比较 两组并发症发生情况比较,差异无统计学意义(P>0.05),经治疗后均有所好转,无死亡病例。见表6。
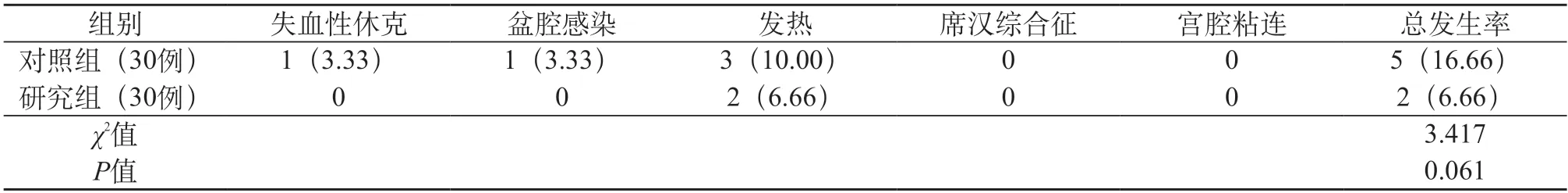
表6 两组并发症发生情况比较 [例(%)]
3 讨论
产后出血的四大原因为宫缩乏力、胎盘因素、软产道裂伤、凝血功能障碍,其中最为常见的是宫缩乏力及胎盘因素。宫缩乏力性出血以非手术治疗为主,当止血效果不佳时需要对患者实施手术治疗。对于胎盘因素出血,当剥离胎盘后,大量血管创面暴露、出血汹涌,如果不能迅速有效的止血,会发生失血性休克、席汉综合征、输血相关感染性疾病等不良结局,必要的时候需要切除子宫挽救生命[3]。产后大出血往往凶猛难治,因此,不仅要求产科医师止血技术可靠成熟,更要求产科医师术中能在最短的时间内完成止血操作,控制出血量及速度。
随着胎盘不断生长,子宫下段膨胀呈桶状,表面血管增生怒张,胎盘附着部位有大量小动脉,血供丰富,当胎盘被剥离后,剥离面血窦开放,闭合困难,创面渗血广泛且快速,短时间内大量出血,即使及时输血,也依然会造成修正Hb 丢失[4-5]。两组Hb 值比较 与术前相比,术后两组Hb 值、术后修正Hb 值下降(P<0.05);两组术前、术后的Hb 值比较,差异无统计学意义(P>0.05),术后修正Hb 值则研究组较高(P<0.05)。说明Hb 改善比较好。身体对出血有一系列代偿机制,出血时身体会通过神经体液免疫调节,以维持身体内环境稳定,在神经体液免疫等综合作用下,会出现白细胞、中性粒细胞增高等反应。因此对于产后出血,尤其是产后大出血患者白细胞会增高,并且增高程度和出血量成正比。但随着出血控制好转后,白细胞、中性粒细胞会恢复正常,一直不能恢复的需警惕感染。本研究显示本研究采用T 型橡胶引流管捆绑子宫下段并同时快速行子宫缝扎术止血,白细胞、中性粒细胞升高的程度均比对照组低;同时,研究结果还显示,捆绑子宫下段能有效减少术中失血量,减少输血量,减轻并发症的发生。胎盘剥离后立即使用引流管捆绑子宫下段前方,暂时阻断子宫血管,控制术中出血量及出血速度,便于快速行子宫缝扎术[6-8]。柯雁飞等[9]研究以止血带捆绑子宫下段发现,捆绑子宫下段对因胎盘因素而造成的产后大出血有较好的止血效果,可降低出血量,但止血带需定时松绑,以防发生缺血性坏死。颜云华等[10]研究发现,止血带捆绑子宫下段止血效果较宫腔水囊压迫止血效果更佳,出血量更少。本研究中橡胶引流管与上述研究中的止血带均可用作捆扎工具,捆绑子宫下段可有效止血,然而引流管直径较小,可穿过子宫阔韧带内无血管区,避开卵巢血管,实现术中精准阻断,且不影响卵巢血供,最大限度减低对卵巢功能的影响,且本研究中捆绑位置位于子宫下段切口避开膀胱,尽量减低对其的损伤[11]。Staniczek J 等[12]采用Foley导管捆绑子宫下段应用于胎盘置入产后大出血研究发现,Foley 导管可有效控制术中大量出血、减少并发症的发生,缩短住院时间。Foley 导管常被用作留置导尿的一种橡胶性管,管壁柔软与引流管相似,进一步证实引流管可有效控制产后大出血量。
综上所述,橡胶引流管捆绑子宫下段并快速行子宫缝扎术等措施,应用于具有产后出血极高危的产妇剖宫产手术中具有较好的止血效果,能够明显控制术中出血速度,降低出血量及输血量,缩短手术时间及住院时间,减少子宫切除率及并发症的发生,改善了临床结局。
