3.0T 3D-DESS优化序列技术联合运动神经根传导时间对神经根型颈椎病诊断效能及临床意义*
2024-03-23李会侠赵朝晖孔建军
王 祺 李会侠 赵朝晖 孔建军
华北医疗健康集团邢台总医院(河北 邢台 054000)
神经根型颈椎病(cervical spondylotic radiculopathy,CSR)是颈椎病常见分型之一,主要发病于中老年群体,颈椎关节及间盘病变可导致神经根性的压迫症状,降低患者生活质量[1-3]。磁共振成像(magnetic resonance imaging,MRI)是颈椎病诊治常用检查方法,三维双回波稳态(3D dual-echo steady state,3D-DESS)序列是近年MRI检查发展的优化技术,对于神经根受压情况具有良好显示效果[4]。以往神经电生理检查通过F波潜伏期评估神经根功能,但MRI神经根受压程度与临床体征表现常常存在一定迟发性反应,对神经根的评估多存在“淡化现象”[5-6]。运动神经根传导时间(motor root conduction time,MRCT)是通过激发颈神经根运动波幅,结合F波基础计算运动神经细胞传导时间,对神经根病变的检测更为准确[7-8]。本研究创新性联合MRCT联合3D-DESS应用于CSR诊断,旨在探究其诊断价值,为临床诊治提供新思路。现报告如下。
1 资料与方法
1.1 选例基线资料本研究符合《赫尔辛基宣言》要求,征得我院伦理委员会和患者家属签字同意。选取2020年8月至2022年8月我院98例CSR患者作为研究组,另选同期、同年龄段98例健康志愿者作为对照组。其中对照组男37例,女61例,年龄32~68岁,平均(49.73±8.26)岁,体重指数17~27kg/m2,平均(22.69±1.95)kg/m2;研究组男32例,女66例,年龄33~69岁,平均(51.26±8.79)岁,体重指数18~27kg/m2,平均(22.84±2.01)kg/m2;两组性别、年龄、体重指数均衡可比(P>0.05)。研究组受损部位:左侧45例,右侧53例;病程1~5个月,平均(3.22±0.85)个月;临床症状表现:颈肩部酸痛42例,单侧上肢麻木35例,单侧上肢麻木伴疼痛7例,单侧上肢放射性疼痛14例;X线检查:颈椎生理曲度异常46例,钩椎关节增生41例,有颈部外伤史11例。
纳入标准:符合《神经根型颈椎病诊疗规范化的专家共识》中CSR诊断标准[9];存在上肢腱反射及肌力减弱等神经根受压体征;单侧受损;MRI或CT提示颈椎骨质增生或神经根受压;经临床及影像学检查初次诊断为CSR;压颈试验阳性或臂丛牵拉试验阳性。排除标准:存在颈椎手术史;存在免疫或炎症相关性神经根病、代谢性周围神经病;伴有颈椎侧弯;伴有肩周炎、肘管综合征等其他压迫神经根疾病;MRI检查神经根成像质量较差,有运动伪影;对本研究影像学检查存在禁忌证。
1.2 方法
1.2.1 3D-DESS 采用磁共振成像仪(西门子公司,型号:3.0 T Skaro),取仰卧位,先以224×320矩阵行颈椎MRI常规序列,矢状位T1WI:TR:936ms,TE:9ms,FOV:260mm,翻转150°角,采集1次,间距0.7mm,层厚3.5mm,带宽260 Hz/Px,扫描1min15s;矢状位T2WI:TR:3670ms,TE:112 ms,FOV:260mm,翻转160°角,采集1次,间距0.7mm,层厚3.5mm,带宽260Hz/Px,扫描1min24s;横轴位T2WI:TR:2900ms,TE:107ms,FOV:200mm,翻转160°角,采集2次,间距0.3 mm,层厚3.0mm,带宽284 Hz/Px,扫描2min38s;然后行3D-DESS优化序列技术扫描,TR:14ms,TE:5ms,FOV:280mm,翻转25°角,采集1次,间距0.2mm,层厚0.7mm,带宽395Hz/Px,扫描3min31s。将MRI扫描数据传至SYNGO后处理系统进行最大信号强度投影、多平面重组及曲面重组,由两位工作五年以上影像学医生独立评价得出统一结论。
1.2.2 MRCT计算方法 使用肌电图/诱发电位仪(丹麦Medtronic公司,型号:KEYPOINT型),记录电极分别置于拇短展肌、小指展肌,均连续进行20次腕部超强电刺激,记录尺神经与正中神经F波、M波。以C7椎间孔左右两侧旁开2 cm处为线圈中点,与颈椎纵轴平行放置磁刺激线圈,记录尺神经、正中神经的运动神经传导时间(MNCT);周围运动总传导时间(TPMCT)=(M波潜伏期+F波潜伏期-1)÷2;MRCT=TPMCT-MNCT。
1.2.3 CSR治疗 进行小针刀(4号)治疗,靠背椅取坐位,行常规牵引颈部,牵引结束指导患者反坐,双手交叠置于椅背,额头放于手背使颈部充分显露,颈部皮肤消毒并局麻处理,小针刀于标记点垂直进针,剥离、松解粘连组织,完成后出针,针孔压迫3 min以上;连续治疗8周,1次/周。采用日本骨科协会(JOA)颈椎病症状与功能量表评定CSR患者症状、体征改善等情况进行疗效评估:有效:评分改善≥30%(改善>75%为显效),无效:评分改善<30%。
1.3 观察指标(1)比较两组一般资料(性别、年龄、体重指数)及MRCT;(2)比较两组3D-DESS检查结果;(3)比较不同疼痛程度[视觉模拟评分法(visual analogue scales,VAS)]、颈椎功能[颈椎病临床评价量表(clinical assessment scale for cervical spondylosis,CASCS)]患者MRCT。VAS评分计0~10分,“0分、1~3分、4~6分、7~10分”分别对应表示“无痛、轻度疼痛、中度疼痛、重度疼痛”。CASCS评分总计100分,分值越高代表颈椎功能越好;(4)分析MRCT与CSR疼痛程度、颈椎功能的相关性;(5)比较不同疗效CSR患者MRCT变化;(6)分析MRCT联合3D-DESS诊断CSR的价值。
1.4 数据统计方法采用SPSS23.0对数据进行分析,计量资料以(±s)表示,差异行t检验,多组间比较以单因素方差进行分析,组间两两对比采用LSD-t检验,两组间比较采用独立样本t检验,计数资料以n(%)表示,差异行χ2检验,受试者工作特征曲线(receiver operating characteristic,ROC)分析MRCT联合3D-DESS诊断CSR的价值,检验水准α=0.05。
2 结 果
2.1 两组一般资料及MRCT比较两组一般资料比较差异无统计学意义(P>0.05);研究组左侧、右侧及平均正中神经、尺神经MRCT高于对照组(P<0.05),见表1。

表1 两组一般资料及MRCT比较[n(%)]
2.2 两组3D-DESS检查结果比较CSR患者3D-DESS影像学征象主要表现为椎间孔狭窄、椎间盘突出,导致神经根受压,多数患者伴有椎管狭窄、黄韧带增厚,部分患者存在椎间盘钙化、椎小关节骨质增生(图1)。健康志愿者无椎间孔狭窄、椎间盘突出、神经根受压(图2),少部分健康志愿者存在椎小关节骨质增生、黄韧带增厚、椎管狭窄或椎间盘钙化,但并未引起相关症状。研究组神经根受压、椎间孔狭窄、椎间盘钙化、椎间盘突出、椎管狭窄、黄韧带增厚、椎小关节骨质增生检出率高于对照组(P<0.05),见表2。

图1A-图1C 典型CSR患者3D-DESS图像;54岁,女,颈肩部及右上肢疼痛半个月,颈神经根MR成像显示;C5-7节段右侧神经根受压。图2A-图2C 典型健康志愿者3D-DESS图像;女,41岁,左上肢放射性疼痛、麻木6个月颈神经根MR成像显示;颈神经根走行正常,未见受压征象。
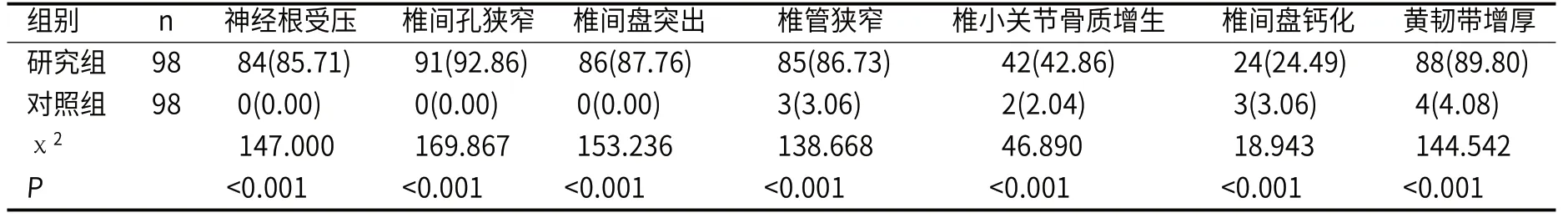
表2 两组3D-DESS影像学征象比较[n(%)]
2.3 不同疼痛程度、颈椎功能患者MRCT比较VAS评分1~3分患者正中神经、尺神经MRCT<4~6分患者<7~10分患者(P<0.05);CASCS评分90~100分患者正中神经、尺神经MRCT<70~89分患者<0~69分患者(P<0.05)。见表3。
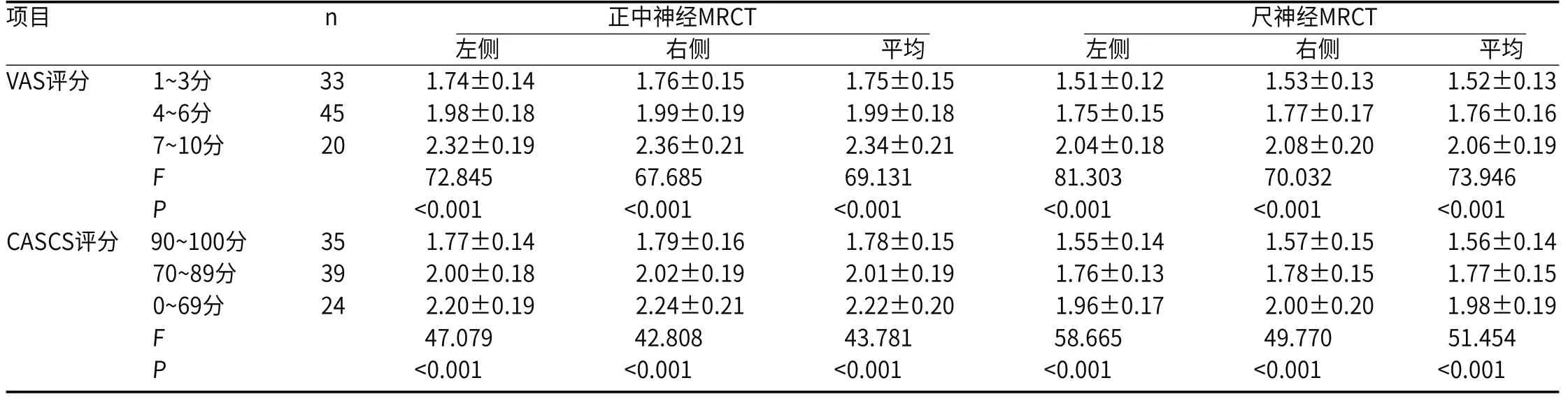
表3 不同疼痛程度、颈椎功能患者MRCT比较(ms)
2.4 MRCT与CSR疼痛程度、颈椎功能的相关性相关性分析显示,正中神经、尺神经MRCT与CSR患者VAS评分呈正相关,与CASCS评分呈负相关(P<0.05),见表4。
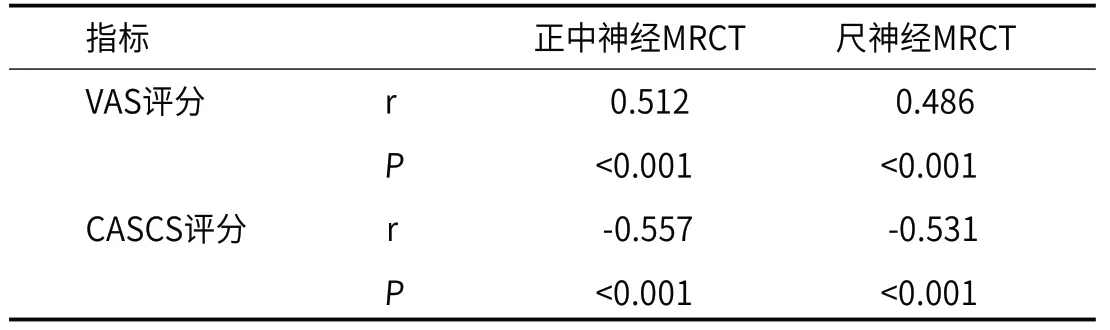
表4 MRCT与CSR疼痛程度、颈椎功能的相关性
2.5 不同疗效CSR患者MRCT变化研究组治疗8周后有效75例,无效23例。有效患者治疗前后尺神经、正中神经MRCT低于无效患者(P<0.05),见表5。
2.6 MRCT联合3D-DESS诊断CSR的价值以研究组为阳性样本,对照组为阴性样本,绘制正中神经、尺神经MRCT、3D-DESS诊断CSR的ROC曲线,结果显示正中神经MRCT、尺神经MRCT、3D-DESS单独诊断CSR的AUC分别为0.779、0.796、0.929,联合诊断的AUC最大,为0.951(P<0.05)。见表6-7、图3。

表6 MRCT联合3D-DESS诊断CSR的价值
3 讨 论
CSR在颈椎病中最为常见,占比达50%~70%,病因可能在于颈椎间盘突出、颈椎椎间孔狭窄、椎小关节骨质增生压迫脊神经根等多种因素,因此观察神经根是否受压是CSR影像诊断的关键[10]。MRI以其多平面扫描、无创无辐射、软组织分辨率高等优势,已成为神经根成像的首选检查手段[11]。当CSR患者颈椎间盘突出压迫颈神经根与颈段脊髓,由于颈椎管内空间狭小,常规MRI序列图像仅能识别椎管内及周围部分节段的大体轮廓,难以完整、直观性观察臂丛神经椎管内神经根受压情况[12-13]。3D-DESS序列同时采集梯度回波与刺激回波,两种回波融合、重建,使3D-DESS具有T1WI、T2WI双重加权效果,一方面可突出显示长T2液体信号,另一方面受毛细血管、呼吸运动的影响较小,能突出显示解剖细节,在图像对比信噪比及整体图像质量方面均具有良好效果[14-15]。颈段3D-DESS序列可通过最大信号强度投影曲面重建颈神经椎管内影像,尽可能使神经根完整显示在同一层面[16-17]。本研究显示研究组神经根受压、椎间孔狭窄、椎间盘突出、椎管狭窄、椎小关节骨质增生、椎间盘钙化、黄韧带增厚检出率高于对照组,提示CSR患者神经病变情况较复杂,且可能存在多种病变同时存在情况,早期诊断并明确病变状态对临床治疗十分重要。3D-DESS清晰显示神经根与周围脊髓、椎间盘等组织的解剖关系,判断椎管内占位是否存在,进而明确神经根受压的具体定位[18-19]。
神经电生理检查可评估神经根功能状态,神经功能性阻滞情况可通过神经传导速度反映,进而间接反映病变位置[20]。MRCT作为新型神经电生理检测方法,对神经根近端神经传导纤维的反映较为敏感[21]。杜铁英等[22]研究表明,MRCT对CSR的诊断价值优于F波潜伏期,对CSR神经根受压状态具有较高定位价值。本研究结果中,研究组左侧、右侧及平均正中神经、尺神经MRCT高于对照组,表明CSR正中神经、尺神经存在MRCT异常改变。进一步分析相关性显示,CSR患者正中神经、尺神经MRCT与VAS评分呈正相关,与CASCS评分呈负相关,提示正中神经、尺神经MRCT可评估神经根功能状态,反映CSR患者神经根损伤程度。此外有效患者治疗前后正中神经、尺神经MRCT低于无效患者,说明正中神经、尺神经MRCT还可监测CSR治疗效果及恢复情况。CSR患者神经根受压,局部冲动传导减慢,F波潜伏期传导通路长,周围神经正常传导的“淡化效应”可能掩盖F波;而MRCT传导通路较短,且包括受压神经根部位,实现了对神经根受压“淡化效应”的弱化,有利于提高CSR诊断敏感性[23-24]。本研究尝试联合MRCT、3D-DESS优化序列技术应用于CSR诊断,发现正中神经MRCT、尺神经MRCT、3D-DESS联合诊断AUC最大,为0.951,高于二者单独诊断,可为CSR早期诊断提供可靠依据。
综上,CSR患者正中神经、尺神经MRCT存在明显异常,且与颈椎功能、疼痛程度联系密切,正中神经、尺神经MRCT与3D-DESS联合诊断CSR具有较高诊断价值。
