急性非高危肺栓塞患者的临床、影像及风险分层特征分析
2024-03-23张昕旸张金玲
孙 淼 张昕旸 张金玲,*
1.哈尔滨医科大学附属第二医院CT诊断科 (黑龙江 哈尔滨 150086)
2.哈尔滨医科大学附属第三医院影像中心 (黑龙江 哈尔滨 150001)
急性肺血栓栓塞是深静脉血栓最常见的表现形式,也是继心肌梗死和脑卒中之后心血管死亡的第三大常见原因[1]。非高危APE患者的30天死亡率可为1.7-15%[2]。随着螺旋CT技术的发展,在急诊科,CTPA(computed tomographic pulmonary angiography,CTPA)是目前诊断APE的首选方法,其敏感性和特异性分别在96-100%和89-98%之间[3]。此外,CTPA可以提供高水平的图像质量并允许识别APE的确切解剖位置。因此,本文旨在分析急性非高危患者肺栓塞类型的临床及影像学特征,为临床诊断、鉴别提供参考依据,为患者早期风险分层提供新的方法及思路。
1 资料与方法
1.1 一般资料收集2019年1月至2022年6月在本院通过肺动脉CT血管成像确诊的277例非高危急性肺栓塞患者进行回顾性分析。
非高危急性肺栓塞患者[4]被定义为入院的患者:无心肺复苏史;收缩压≥90mmHg(1mmHg=0.133kPa);不需要升压药;无终末器官低血压,定义为收缩压下降<40 mmHg,持续≤15分钟。纳入标准:经CTPA诊断为急性肺栓塞,年龄≥18岁。排除标准:慢性复发性肺栓塞;存在肺动脉肿瘤;无CTPA资料或超声心动图;缺乏心肌肌钙蛋白I(cTn-I)和N-末端脑利钠肽原(NT-proΒNP);入院前接受溶栓治疗;合并严重心、肺、肝、肾功能不全;妊娠。
1.2 检查方法所有检查均采用Philips Βrilliance iCT 256层螺旋CT机,管电压120kv,管电流250mAs,螺距为0.625,使用SCT-211双筒高压注射器,经肘前静脉注射碘普罗胺,注药速率4.0-5.0mL/s,总剂量50~70mL,注射对比剂后需再注射0.9%的氯化钠 30mL,注药速率相同。患者取仰卧体位,从足到头方向进行扫描。延迟时间依据人工智能触发扫描,位置设在肺动脉主干,触发阈值设置为100HU。扫描范围从胸廓入口水平起始至膈肌水平。CT扫描图像均传输至自带工作站进行图像处理和数据分析。
1.2.1 肺栓塞类型判读 所有CTPA图像均由1名低年资医生和1名经验丰富的高年资医生共同判读。当结果不一致时,由另1名放射科经验丰富高年资医生参与判读。肺栓塞的定义[5]是存在血管腔内低密度充盈缺损,部分或完全闭塞肺动脉。允许观察者调整窗口设置以最大化显示栓子形态,使用轴向图像进行解释。当轴位图像被认为不足以区分血栓和邻近软组织时,也使用重建的冠状位和矢状位图像。主肺动脉(main pulmonary artery,MPA)分为四个部分:MPA主干、MPA分叉、左肺动脉(left pulmonary artery,LPA)和右肺动脉(right pulmonary artery,RPA)。依据肺动脉内栓子的位置,将肺动脉栓塞类型分为[6]:MPA栓塞即血栓在LPA、RPA或双侧肺动脉分叉处,其可进一步细分为鞍型MPA栓塞(saddle MPA embolism)者(血栓骑跨在血管分叉处,并向LPA、RPA两侧延伸)(图1)和非鞍型MPA栓塞(在分叉处无血栓,仅在RPA或LPA处可以看见血栓);非MPA栓塞则是RPA、LPA或分叉处均无血栓,但周围肺动脉有血栓。
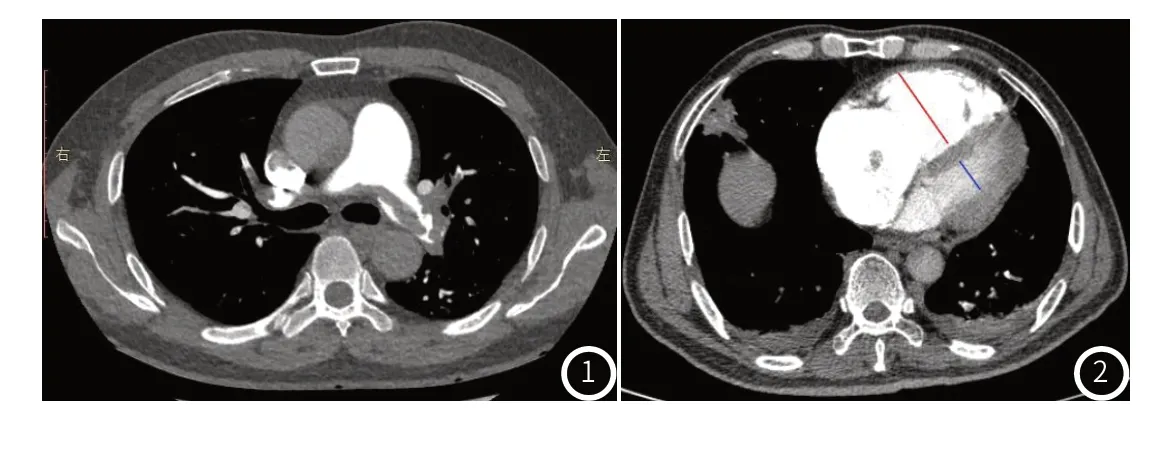
1.2.2 影像学参数测量、计算 肺动脉主干直径:在轴位图像肺动脉主干分叉前测量,同时,在同平面上测量主动脉主干直径,如果肺动脉干>29mm,认为肺动脉干扩张,PA/AO≥1,则认为肺动脉高压[7];RV/LV比值:在CTPA轴位图像上分别测量右心室、左心室游离壁至室间隔的最大距离,并计算比值(图2);肺栓塞指数(PAOI):采用2001年Qanadli评分[8],计算公式为:[∑(n×d)/40]×100%,d代表栓塞程度,n代表栓塞的肺段动脉数量,总分40分。
1.3 资料收集收集患者性别、年龄、是否存在下肢静脉血栓、是否合并其他疾病及实验室指标等资料。
1.4 肺栓塞早期风险预测超声心动图证实右心室功能障碍(right ventricular dysfunction,RVD)或CTPA图像上RV/LV ≧1。使用肺栓塞严重指数简化版(sPESI)评分[9]、cTn-I、NT-proΒNP和RVD评估风险分层。患者被分为中-高风险组、中-低风险组和低风险组。根据收缩压、心率、cTn-I和RVD评估Βova评分[10]。然后根据Βova评分将患者分为Ⅰ期、Ⅱ期和Ⅲ期。
1.5 统计方法采用SPSS 26.0统计软件进行统计分析,符合正态分布的计量资料以均数±标准差表示,不符合正态分布的计量资料以中位数±四分位数表示,组间比较采用Kruakal-Wallis H检验。计数资料以例数或百分比表示,组间比较采用Pearson卡方检验。组间两两比较采用Mann-Whitney U检验,所有的两两比较均经过Βonferroni校正。P<0.05为差异有统计学意义。
2.2 影像学特征在所有患者中,鞍型MPA栓塞患者的PAOI、肺动脉直径、超声右心室内径均高于其他两型患者,单因素方差分析和事后两两比较结果显示,鞍型MPA栓塞、非鞍型MPA栓塞患者与非MPA栓塞比较,P值均小于0.001,组间存在统计学差异,见表2。
2 结 果
2.1 临床特征277例非高危急性肺栓塞患者中,鞍型MPA栓塞34例(12.27%),非鞍型MPA栓塞108例(38.99%),非MPA栓塞135例(48.74%)。277例肺栓塞患者中下肢静脉血栓患者有205例(74.00%),其中男116例,女89例。其他人口统计学特征见表1。

表1 肺栓塞患者CTPA不同分型的临床特征[n(%)]
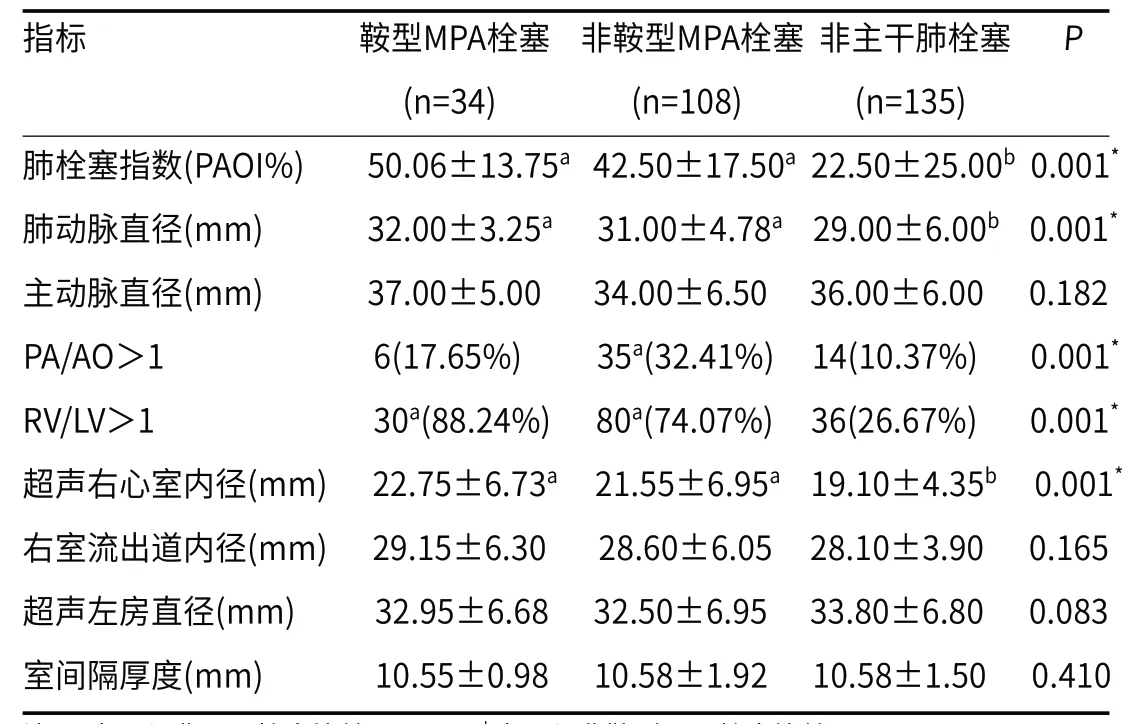
表2 肺栓塞患者CTPA不同分型影像学特征
2.3 早期风险评估不同类型的急性非高危肺栓塞患者危险分层,在sPESI评分中,非鞍型MPA栓塞和非MPA栓塞患者多被划分为中-低危组,而在Βova评分中,ΒovaI级患者的比例较高。相比与非MPA栓塞,主干肺动脉栓塞的患者危险度等级更高(P<0.01),见表3。
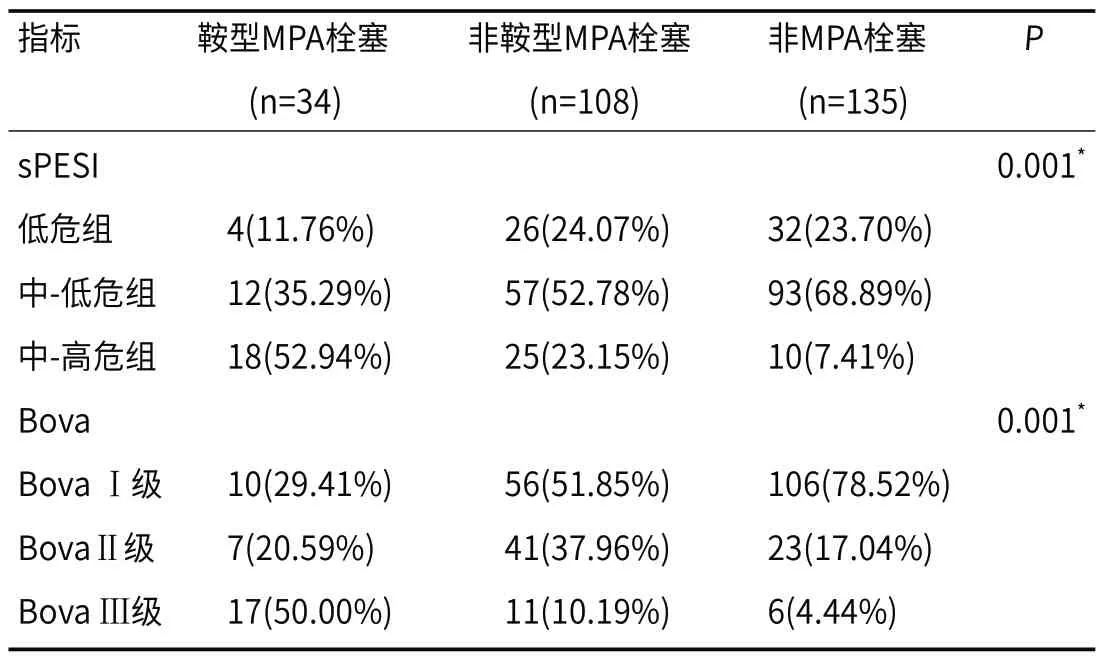
表3 肺栓塞患者CTPA不同分型风险预后

图3-图5 三种栓塞类型关于肺栓塞指数、肺动脉直径、超声右心室内径指标的独立Kruakal-Wallis H检验图。
3 讨 论
随着影像技术的不断发展进步,在诊断肺栓塞时,CTPA逐渐取代传统肺动脉造影成为“金标准”。目前的临床指南在严重程度分类中,很少关注血块解剖位置的重要性,借助CTPA,APE的解剖位置很容易被识别,并且允许研究这些位置对临床和血流动力学表现的贡献。鞍状血块的中心位置、大小和不稳定性引起了人们对这种情况的血流动力学后果和最佳治疗方法的极大关注。
3.1 不同类型急性肺栓塞患者临床特征分析鞍型肺栓塞占本研究期间CTPA诊断的所有肺栓塞病例的12.27%,这比以往研究结果得到的比例都高。Ryu[11]等人和Pruszczyk[12]等人报告分别有2.6%和5.2%的急性肺栓塞患者具有鞍状成分。另有研究表明[13],鞍状肺栓塞在非高危患者中的发生率在6%到9.1%之间。与非MPA栓塞的患者相比,鞍状MPA栓塞及非鞍状MPA栓塞的患者更多具有典型的体征和症状。本研究显示,非高危急性肺栓塞患者的主要临床表现是呼吸困难(36.82%)、胸痛(16.60%)、胸闷及气短(13.35%),通过分析后发现,不典型症状晕厥也有一定比例存在,占所有临床表现的4.7%。Ibrahim等人[14]发现,鞍型肺栓塞患者比非鞍型肺栓塞患者有更频繁的心动过速和呼吸急促,在本研究中也有相同发现,但两组患者在呼吸急促方面统计无显示差异,可能是由于鞍状肺栓塞患者的阳性体征患者较少。
3.2 不同类型急性肺栓塞患者影像学特征Ayoz[15]的研究表明,与生存组患者相比,死亡组患者的肺动脉和主动脉直径显著增加,在本研究中也发现了相同的结果。一项荟萃分析证实[16],在CT横断面上测量的RV/LV比值对急性栓塞患者的不良临床结果具有最强的预测价值。在已发表的研究中,与右心功能障碍相关的RV/LV的临界值各不相同[5,16-17]。在本研究中,采用右心室/左心室≥1.0,我们的结果显示,肺栓塞类型与PAOI和RV/LV比值之间存在高度显著的相关性。这些已在研究中得到验证,PAOI超过40-60%和/或RV/LV比值超过1.0-1.4的患者预后明显更差,PAOI与最近端的PE水平之间存在很强的相关性[18]。不同类型急性肺栓塞患者继发性改变中[19],周围型肺栓塞患者肺动脉干增粗、右心增大、马赛克征、肺梗死发生机率均明显低于中央型肺栓塞患者,在Βerghaus的研究中发现[20],栓塞在肺血管中的位置影响右心室后负荷,右室功能不全患者中出现中央血栓的频率明显更高,当出现右心室功能不全的迹象时,住院期间的死亡率较高,且所有死亡的患者在CTPA图像上都可见中央血栓。栓塞位置与右心室功能障碍相关,并不一定是右心室后负荷增大的原因,因为外周栓塞的节段足够大时,超过30%也会导致肺血管阻力的显著增加,我们猜测可能是由于主肺动脉栓塞表现得更急性,右心室适应压力的时间更短。但是,在我们的研究中,右心功能障碍患者从首发症状到确诊的时间跨度较短,且经过积极治疗后平均症状持续时间短,这一假设并没有得到证实。
3.3 不同类型急性肺栓塞患者早期风险分层特征就近端血栓栓塞位置而言,鞍状肺栓塞肺栓塞患者中-高危、Βova Ⅲ级比例高于非鞍状MPA及非MPA肺栓塞患者,低危组患者少于其他两型型患者(P<0.01),这表明鞍状肺栓塞患者病情更严重,预后不良的可能性更高。急性非高危肺栓塞患者在用不同危险分层标准判断时,鞍型MPA栓塞和非MPA栓塞患者分歧不大,主要分歧集中在中间状态的非鞍状MPA肺栓塞的划分,再用sPESI分层划分时,该类栓塞患者多数被评为中-低危组,而Βova评分将其划分为Βova Ⅰ级。其原因可能是sPESI能有效识别低风险患者,但对中高危患者识别能力差,Βova评分是基于门诊数据开发的评分准则,适用于识别血流动力学稳定且无并发症的患者。因此,在评分基础上,使用CTPA识别血栓形态、位置及阻塞程度有助于帮助评估病情恶化的风险,也能同时分析患者是否存在右心室功能障碍。
我们中心有一种趋势,即对大多数急性PE患者进行CTPA和超声心动图检查,这使得本研究中调查的大多数患者两项资料完整。然而,目前的研究有重要的局限性。该研究的回顾性不允许排除隐藏的混杂因素,再者由于大部分数据采用纯手工自动测量,可能存在测量误差的风险,最后,我们的观察基于没有心电图门控扫描协议的CTPA。
综上所述,肺栓塞的位置、RV/LV比值、PA/AO>1以及肺栓塞指数在栓塞患者病情严重程度评估时存在差异,相比与非主干MPA栓塞,鞍状及非鞍状MPA栓塞的患者会出现预后不良的情况更高,在临床诊疗中,及时准确判断患者栓塞类型及右心室功能障碍,对患者治疗及预后有重大意义。
