肿瘤类器官及其在合成生物学中的研究进展
2024-03-22孟倩尹聪黄卫人
孟倩,尹聪,黄卫人,2
(1 深圳大学第一附属医院泌尿外科,国家地方联合医学合成生物学临床应用关键技术工程实验室,广东 深圳 518036; 2 中国科学院深圳先进技术研究院合成生物学研究所,广东 深圳 518000)
在过去的几十年里,科学家对癌症的研究付出了巨大的努力,在诊断和治疗方面也取得了长足的进展[1-3]。然而癌症仍然是全球主要健康问题,为进一步提高癌症患者的生活质量并延长生存期,迫切需要准确的临床前模型来研究肿瘤发生发展机制,加速实验成果转化为临床应用[4]。二维细胞系模型和患者来源的肿瘤异种移植模型是临床前研究较为常用的两种模型。细胞系模型作为癌症研究中最普遍应用的模型,具有操作方便、无限繁殖及高通量的特点[5],但其细胞种类单一,无法模拟细胞与细胞间的相互作用,并且经过多次传代后原始肿瘤缺乏遗传异质性[6]。患者来源的异种移植瘤模型可结合患者肿瘤的特异性和动物整个在体环境,但建模时间较长、种间差异较大、无法广泛应用于所有类型肿瘤[7-9]。近年来,类器官培养技术的发展为开发更接近机体细胞组成和病理生理的癌症模型开辟了新途径。类器官(organoid)是由多能干细胞(pluipotent stem cell, PSC)和成体干细胞(adult stem cell,ASC)在体外培养获得的与人体组织结构和功能高度相似的一种3D细胞模型[10-14]。
多能干细胞包括诱导多能干细胞和胚胎干细胞,此两种多能干细胞类型均可以自我更新并分化成所有的细胞类型。基于对各个器官的起源细胞和发育谱系的了解,可在体外培养过程中动态调整不同阶段所需发育和生长的生长因子种类及其浓度,阶段性微环境诱导多能干细胞的同质群体经过不同的阶段定向分化形成不同的类器官细胞群和对应结构,多能干细胞来源的类器官可以模拟体内器官发育,探究在不同的时间节点器官发育的形态及变化[15-19]。成体干细胞位于分化成熟的组织器官之中,分离的成体干细胞在添加适当细胞因子的体外培养体系中可以诱导成相应的类器官,成体干细胞来源的类器官主要包括正常类器官和肿瘤类器官,在精准医疗、难治疾病建模及药物筛选领域发挥较大的作用[20-28](图1)。
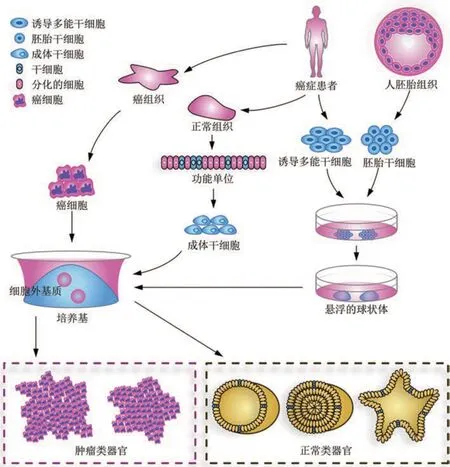
图1 从干细胞和癌细胞中构建类器官[29]Fig. 1 Constructing organoids from stem cells and cancer cells[29]
由此可见,类器官可以在很大程度上维持目标组织或器官的遗传特征和表型特征,具有巨大的临床应用潜力,特别是在癌症研究方面,为癌症基础研究成果更有效地转化应用于临床治疗带来了新的曙光[29-34]。
1 肿瘤类器官来源及构建
类器官的起源可以追溯到上个世纪[35-36],多个实验室发现动物细胞可从任意的、非人为设计的状态体外发育成具有器官特征的自组装结构,并报道了多种类型的培养系统[37-38]。早期的研究虽报道了多种类型的三维培养体系,但没有一种方法可以实现长期培养并稳定保持相应的生理结构[39-40]。2009年,Hans Clevers团队[41]将小鼠肠段分离出来的Lgr5阳性肠道细胞进行培养,通过添加一些生长因子,最终培养出带有隐窝-绒毛的肠道上皮样细胞团块,揭开了类器官领域的新篇章。自Chen Yu团队建立了前列腺肿瘤类器官培养体系以来[42],研究人员通过调整培养基中细胞因子种类及浓度,使不同组织来源的肿瘤类器官培养体系相继建立[43-46]。
目前,肿瘤类器官主要来源于两类:一是干细胞经过体外诱导分化后,利用基因编辑技术定向操控肿瘤类器官的形成[47-48];二是直接来源于癌症患者的肿瘤组织[49-51]。
视网膜母细胞瘤(retinoblastoma, Rb)是一种由RB1基因的双等位基因失活引起的、易发生于儿童的视网膜恶性病变。生殖细胞有RB1突变的儿童在以后的生活中有很大的可能性发展成视网膜母细胞瘤和其他眼部相关恶性肿瘤。Liu等[47]利用RB1基因双等位基因突变的基因工程人胚胎干细胞成功构建了视网膜母细胞瘤类器官模型。这些Rb类器官表现出与Rb肿瘤发生、转录组和全基因组甲基化高度一致的特性。
Driehui等[52]总结了从肿瘤组织中建立类器官的方法。患者来源的肿瘤类器官(patient derived organoid, PDO)建立的成功与否,可根据肿瘤组织病理学形态结构观察(细胞水平)、肿瘤标志物的染色鉴定(蛋白水平)、基因表达变化及基因突变分析(基因水平)等多个维度进行考量。无论是通过基因编辑诱导所构建的肿瘤类器官,或者患者来源的肿瘤类器官,其均具有与人体肿瘤相近的基因组和转录组特征,为肿瘤发生发展机制及预测临床患者的用药反应提供了有价值的体外高保真模型。
2 药物筛选及精准医疗
相比于传统的细胞系和异种移植瘤模型,由于肿瘤类器官构建成功率高、培养周期短,并且在多次传代后仍能维持原有肿瘤的组织病理学特征及关键的遗传特征,因此能够更加真实地反映出药物在患者体内的治疗作用[43,45],可提前预测患者用药的成功率[53-54]。Sachs等[45]选择了6种靶向HER2通路的药物,发现在HER2不表达或表达量低的情况下,乳腺癌类器官对HER2信号通路靶向药物耐受,而在HER2过表达状态下敏感。Nuciforo等[55]发现索拉非尼以剂量依赖性的方式抑制了肝细胞癌类器官以及肝胆管细胞癌类器官的生长,表明从原发肝癌活检样本中构建的类器官可用于体外测试肿瘤对常见治疗药物的敏感性。
类似于体内肿瘤的肿瘤类器官能够更加准确地反映出患者体内肿瘤对靶向和化疗药物的治疗和毒副作用,结合肿瘤类器官和肿瘤组织的基因组图谱、代谢组学特征、蛋白组学特征,可针对不同的个体患者量身制定治疗方案,以期达到最佳治疗效果,从而实现个体化治疗。Tiriac等[56]对每位患者重复活检后的样本进行出行处理,建立了66例胰腺癌患者来源类器官生物库,对患者来源的类器官进行转录组测序后,主成分分析图谱和差异表达基因图谱显示PDO体外重现了各个胰腺癌患者对化疗药物的空间-患者内异质性以及时间演变,可预测患者化疗后耐药机制的获得,通过分析每例类器官的化疗药物剂量反应曲线,再结合对接受化疗的患者临床随访,结果表明基于PDO分子图谱预测患者的化疗反应和临床随访结果相符,提示结合PDO的分子谱和治疗谱可能预测临床反应,并使前瞻性的治疗选择成为可能。van de Wetering等[43]将结直肠癌类器官对83种化合物的药敏反应与基因组特征相关联,以识别与不同药物反应相关的肿瘤细胞亚群及其分子特征,证明了结肠肿瘤类器官在指导患者临床用药决策方面的可行性和实用性。Chen等[57]试图利用患者来源的乳腺肿瘤类器官作为实时平台,指导晚期乳腺癌的临床治疗,并取得了巨大的成功。该团队研究结果显示,PDO通常对米托蒽醌、表阿霉素、阿霉素和硼替佐米(蛋白酶体抑制剂)治疗敏感,而对福司坦和卡铂持续耐药。与乳腺原发肿瘤相比,来自转移性肿瘤的类器官对许多药物表现出更高的耐药性,包括微管和EGFR靶向药物、帕博西尼(CDK4/6抑制剂)和千金藤碱(抑制TNF-α介导的NF-κB刺激)。另外,患者用药治疗后构建的类器官和患者未经治疗后构建的类器官之间的药物敏感性有显著差异,部分类器官株存在多重耐药,其中13例对75%的所测药物耐药,而敏感药物不超过3种。Lee等[58]利用临床上常见的化疗药物对膀胱肿瘤类器官进行药敏测试,发现不同患者来源的肿瘤类器官的药物敏感程度与其突变谱有一定的相关性,这表明来自患者的膀胱肿瘤类器官可用于预测治疗反应并指导每位患者的个性化治疗。黄卫人等[59]发布了全球第一部《类器官药物敏感性检测指导肿瘤精准治疗临床应用专家共识》,为肿瘤类器官药物敏感性检测在临床中的应用提供了很好的学术支持,推动类器官作为药物模型应用临床规范化治疗,引领相关领域工作进展。
以上研究表明,通过为患者构建属于自己的类器官生物库,并在此基础上进行靶向药物、单种化疗药物、联合化疗药物等的多种治疗方案的筛选,结合单细胞测序、批量转录组测序分析预测各个患者对不同药物的敏感性,可为患者临床用药提供参考,推动癌症患者个体化精准治疗的进展[57,60]。
3 肿瘤类器官在合成生物学中的应用
肿瘤类器官可维持原有肿瘤的组织病理学特征及关键的遗传特征,能够在体外更加真实地反映出药物在患者体内的治疗作用,提高临床患者用药成功率[43,45]。合成生物学(synthetic biology)作为一门以应用为目标、设计为导向的新兴交叉学科,针对细胞不同的状态形成基因线路(gene circuits)和网络,经过工程方式设想、革新甚至重新分解有特定功用的生物系统[61-62],人工调控了生物体一系列分子成分的变化,如DNA、RNA 和蛋白质,可预测并有效地对目的细胞进行重新编程,以执行计算和特定的生物任务[63-64]。合成生物学的一个基本目标是在临床肿瘤治疗中,利用人工理性设计,合成肿瘤识别及干预治疗的基因回路,在载体协助下植入体内底盘细胞,纠正机体原有的缺陷回路功能,实现疾病治疗的最终目的[65]。从正常组织上皮细胞中构建的上皮类器官模型,可结合基因编辑技术进行突变建模,以探究特定基因在癌症中的作用,而对于DNA等遗传物质进行精准、快速、高效的组装和编辑也是合成生物学中不可分割的内容,因此基因组编辑技术在合成生物学和类器官疾病建模间起到了桥梁作用(图2)。Zhao等[54]利用CRISPR/Cas9敲除了类器官中两个关键的肿瘤抑制基因(TP53和CDKN2A),这些基因的双重敲除导致胃食管交接部(gastroesophageal junction, GEJ)类器官发生癌变,生长速度加快,从而揭示了早期胃食管交界部肿瘤的发生发展机制,并在此基础上发现了胃食管交界部肿瘤的治疗靶点——血小板激活因子(PTAF),体内实验结果表明,利用siRNA或小分子抑制剂抑制PTAF,能够减缓或停止小鼠体内肿瘤生长。Guo等[66]对小鼠前列腺正常上皮细胞进行单细胞测序,发现了管腔细胞中存在一类前列腺成体干细胞,并命名为Luminal-C,该类管腔上皮细胞在体外可表现出更强的类器官形成能力,在体内可表现出前列腺上皮管腔再生能力;他们进一步利用条件性基因敲除系统,证明Luminal-C细胞可导致前列腺上皮内瘤变(prostatic intraepithelial neoplasia, PIN),为Luminal-C可能为前列腺肿瘤祖细胞提供了关键证据。另外,Ogawa等[67]使用CRISPR-Cas9技术通过同源重组破坏肿瘤抑制因子TP53的特定位点,通过演示显微成像可观察到正常的脑类器官转化为具有侵袭性的类器官结构诱导脑胶质瘤的发生。Bian团队[68]构建了一例脑肿瘤类器官(neoCOR)模型,在该模型中,利用转座子和CRISPR-Cas9技术将致癌突变引入经干细胞诱导分化而来的正常脑类器官,体外再现了脑肿瘤的发生发展过程,并进一步证明neoCOR模型适用于肿瘤生物学方面的研究,如侵袭性,以及在特定DNA畸变的情况下评估药物效应。Dekkers等[69]通过靶向敲除正常乳腺上皮类器官中4个乳腺癌相关肿瘤抑制基因(P53、PTEN、RB1、NF1),以模拟乳腺癌的发生过程。该团队发现在正常的乳腺类器官中,至少有三个肿瘤抑制基因同时失活才能驱动肿瘤发生,展现了正常类器官结合CRISPR/Cas9基因编辑对了解肿瘤发生的关键驱动因素的重要应用前景(图2)。

图2 肿瘤类器官在合成生物学中的应用Fig. 2 Applications of tumor organoids in synthetic biology
过继免疫治疗(adoptive immunotherapy)的主要过程是将患者T细胞分离,在体外进行适当的基因回路处理后重新输入患者体内,以达到治疗癌症的效果。经过人工回路改造的T细胞表面表达一种嵌合抗原受体(CAR),可识别癌细胞表面特异性抗原并启动细胞杀伤效应。Jacob等[70]利用胶质母细胞瘤类器官库与2173BBz CAR-T细胞联合培养,提出了PDO为肿瘤体外测试CAR-T疗法提供了可靠的临床前模型。Schnalzger等[71]通过结肠肿瘤类器官评估了CAR-NK-92细胞介导的对肿瘤类器官的细胞毒性和疗效,为CAR-T细胞毒性疗法在实体瘤中的开发应用提供了技术支持。Dijkstra等[53]将肺癌类器官与外周血淋巴细胞进行共培养,发现诱导出的肿瘤反应性CD8+T细胞群明显扩增,将肿瘤类器官与自体肿瘤反应性T细胞群共培养,证明了肿瘤类器官可用于体外评价自体肿瘤反应性CD8+T细胞对肿瘤的杀伤效率。黄卫人等[72]证明了通过CAR-T细胞与患者来源的膀胱癌类器官共培养,可以实现靶向MUC1的CART细胞的免疫应答,为改善膀胱癌和其他实体肿瘤的个性化免疫治疗提供了新的见解。合成生物学技术为肿瘤疾病疗法带来了更多的可控性和智能性细胞药物,与作为新一代肿瘤模型的肿瘤类器官相结合,不仅为合成生物学的跨学科交叉能力带来了更多的可能性,也为临床患者的免疫细胞药物快速设计测试与高保真功能评估带来了新的机遇。
光可提供能量并驱动细胞代谢,使有机体能够看到或感知到环境并做出适应其生存的细胞活动。将光遗传学与合成生物学相结合,设计合成基于光控开关的基因表达系统,可对细胞活动进行精确和无创的调节,光遗传学工具已较广泛地应用于构建干细胞来源的类器官[73-74]。Repina等[75]结合了光遗传学刺激和单细胞成像方法研究人类胚胎干细胞自组织精确控制形态发生信号动态,利用光遗传系统,大范围地激活标准Wnt/β-catenin信号通路,高效地驱动了3D培养的胚胎干细胞亚群中的Wnt信号,从而诱导分化、迁移和细胞分选。Legnini等[76]在人类神经类器官模型中局部激活了Sonic Hedgehog(SHH)信号。高分辨率空间转录组学和单细胞分析表明,这种局部诱导足以在三维空间生成空间分化模式的类器官,并提出将光遗传学扰动与空间转录组学结合起来,可重新编程并研究类器官中的不同细胞的命运和组织模式。因此,与在培养基中添加生长因子相比,光遗传学诱导可以以更可控的方式形成与人体组织结构更相似的类器官模型,光遗传学工具也将为理解器官组织形状和机械传导以及如何从干细胞中构建肿瘤类器官提供新的途径。
4 不足与展望
尽管过去十年的研究中,肿瘤类器官独具优势且发展迅猛,但PDO仍存在许多问题亟待解决。
4.1 效率
目前,构建的肿瘤类器官主要来源于常见的和高度恶性肿瘤,因其组织更容易获得,类器官库建立的成功率较高。然而,PDO库的构建和扩增效率在其他一些癌种中仍然很低,Gao等[42]报道了从活检标本和循环肿瘤细胞中构建的前列腺癌类器官库,转移灶的前列腺肿瘤更容易被培养成类器官,而原发灶的前列腺肿瘤的培养成功率则不尽人意[77],而利用活检标本和循环肿瘤细胞构建类器官的总体成功率仅有15%~20%,这就使得整体的肿瘤类器官形成效率并不高。罕见的癌症亚型和非上皮性肿瘤(如横纹肌肉瘤)的研究较少,类器官构建的效率也未可知。因此,探索PDO建立成功的决定因素对于提高类器官衍生和扩增的效率是非常重要的。
4.2 微环境
目前采用基质胶培养的PDO通常只含有肿瘤细胞,缺乏内源性肿瘤相关基质成分,限制了肿瘤微环境(tumor microenvironment, TME)驱动癌症发生发展和药物敏感性机制的探索。虽然已经设计出多种类器官与肿瘤基质细胞的共培养模型,但其仍不能完全复制体内肿瘤微环境。气-液界面培养[78]、3D生物打印技术[79]、类器官芯片[80-81]等的出现与发展有助于我们体外重塑TME,进一步探索其在肿瘤免疫学方面的应用,并促进个体化精准医疗的发展。
4.3 标准化
基于目前国内外研究,不同团队常根据自身需求自制特定的条件培养基来降低实验成本,而肿瘤组织来源、后续处理、培养基配方和建立成功的标准缺乏明确的标准化操作流程,这必然会带来不可控的实验室差异以及结果可重现性问题。王树斌等[59]制定了国内第一个基于类器官指导肿瘤精准药物治疗的专家共识,但共识尚处于初级阶段,未来将根据临床实践不断积累循证医学证据,逐步完善修订。由此可见,PDO的标准化尚需全世界临床医生、生物学家的交流合作和共同努力。
4.4 自动化
目前,肿瘤类器官培养及药物敏感性等实验操作仍以手工为主,其缺点主要有以下几个方面:①引入了不必要的人为因素;②提高了培养成本;③类器官扩增、传代速度慢;④实验结果的重现性较差。微流控(microfluidics)是一种精确控制和操控微尺度流体,尤其特指亚微米结构的技术,又称其为芯片实验室(Lab-on-a-Chip)或微流控芯片技术。通过对微流体的精确操控有望改进传统人工培养方式[82]。Schuster等[83]建立了一个用于肿瘤类器官高通量组合药物筛选的自动化微流体平台,通过对肿瘤类器官进行单药、联合药物筛选,可为每位患者制定出毒副作用更小的用药方案。Bian等[84]利用人工智能技术建立了第一个用于类器官检测和跟踪的高通量类器官图像数据集,表明通过监测每个类器官生长变化的显微照片使得评估类器官活性成为可能。此外,微流控设备与类器官联合建立的多器官平台,在模拟药物在体内的代谢过程,进行药物疗效、毒副作用及药代动力学研究方面[85],提高了体外药物筛选效率。然而,现在多器官联合培养技术和方案还不够成熟,未来还需朝着更高效、更具生理性的方向前进。
4.5 精确度
大多数类器官的培养是根据该种类器官的培养条件选取,向培养基中添加适宜的生长因子,如骨形态发生蛋白(BMP)抑制剂noggin、R-spondin、Wnt-3a等,在该种条件下培养的类器官生长条件和生长环境较为固定,最终形成的类器官并不能反映体内真实的复杂空间几何结构。解决这些限制的一个方法是使用工程材料和设备,为类器官培养提供体内存在的机械和空间环境条件。
合成生物学工程化细胞黏附可以用于克服类器官细胞群内细胞-细胞内聚性分布问题,通过调节不同时间点细胞间的相互作用以及细胞的物理特性来提高不同类型类器官的形成效率[86-88],合成细胞黏附分子的胞内结构域的统一性指定了细胞间界面形态和力学,而不同的同型或异型细胞外相互作用结构域各自规定了细胞之间的黏附性和紧密程度[89]。另外,可识别合成形态因子的人工合成受体激活特定细胞内的特定的基因调控回路为构建出包含多个不同表达域的类器官打开了大门,合成的形态因子产生的扩散及锚定密度可进行更大范围的控制,细胞通过感知特殊形态发生蛋白提供的位置信息来决定它们的命运,使用单个或多个形态因子,并对细胞电路重新编程,可在体外诱导出空间上包含多个不同表达域的组织类器官。Trentesaux等[90]表明合成生物学可以提供独特工具来重建空间和动态信号,调控细胞间通信,作者主要回顾了五类人工合成工具:光遗传/化学遗传学工具、近分泌(短程)细胞间通信、远程细胞通信、细胞黏附分子和细胞命运开关等,可让我们预测和设计更为复杂的组织形态和功能特征,以及培养与体内器官功能更贴近的类器官。通过合成生物学新兴工具构建出的类器官具有更高的复杂性和可重复性,可成为更好的疾病模型,也可以进行更为有效的体外药物预测试验。光遗传学工具已运用到多种正常类器官的诱导分化方案中,原则上使用该工具可以设计出采用多种构象的信号中心,并为任何组织类器官提供一系列信号,这些研究为探索光操纵肿瘤类器官的定向构建和培养的新模式打开了大门。
尽管肿瘤类器官存在这些局限性,但不同癌种类器官生物库的建立及与合成生物学工具等先进技术结合(如微流控芯片、CRISPR-Cas9系统等),在转化医学和临床个体化治疗上都扮演着越来越重要的角色,肿瘤类器官作为患者以身试药的良好体外替代模型,未来将在指导每位患者用药和优化患者治疗策略中起到举足轻重的作用。
