H型高血压患者CTA定量颈动脉斑块特征及颈动脉周围脂肪炎症分析
2024-03-21刘颖赵艺楠郭中萍张永刚苗重昌顾艳
刘颖,赵艺楠,郭中萍,张永刚,苗重昌,顾艳
H型高血压是临床常见的高血压类型,指的是原发性高血压伴高同型半胱氨酸血症(hyperhomocysteinemia,HHcy)[1],即Hcy水平>10 μmol/L。近年来,H型高血压发病率呈上升趋势,这类高血压不仅与动脉粥样硬化(atherosclerosis,AS)的发生发展密切相关,而且是诱发心脑血管事件的危险因素[2]。H型高血压是AS的独立危险因素之一[1,3]。越来越多的研究指出,高血压与HHcy在诱发脑卒中的过程中有协同作用[4-5]。此外,大动脉粥样硬化(通常累及颈动脉)引起的脑血管事件是急性脑卒中的重要原因[6]。
由于血管周围脂肪(peri-vascular adipose tissue,PVAT)具有特殊的解剖结构和病理表型变化,已成为心血管健康与疾病研究的重点。与冠状动脉类似[7],颈动脉与其周围脂肪组织共享微环境,存在双向信号通路[8],在病理状态下,其微环境为促炎表型[9],炎症细胞和细胞因子浸润[10]可诱导和促进心脑血管疾病的进展。Marwan等[11]通过在载脂蛋白e缺乏的小鼠颈总动脉周围移植内脏脂肪和皮下脂肪证明了PVAT炎症可导致血管内皮损伤和AS。冠周脂肪与冠状动脉粥样硬化疾病关系的研究已取得显著进展[12],但颈动脉周围脂肪(peri-carotid adipose tissue,PCAT)的医学影像学研究相对较少。
同型半胱氨酸(Hcy)是蛋氨酸的代谢产物,多年来一直被认为是心血管疾病的生物标志物[13]。最近的研究[14]证实,Hcy与动脉粥样硬化血管疾病的发展有关,过多的同型半胱氨酸阻碍内膜细胞功能从而诱发AS。有报道称Hcy水平与AS呈正相关,且与脂质代谢关系密切相关。
Baradaran等[15]用研究冠周脂肪类似的方法测量PCAT的衰减值,发现卒中或短暂性脑缺血发作患者同侧PCAT衰减增加,且无论患者有无症状,颈内动脉狭窄段周围的脂肪密度均明显高于非狭窄段周围的脂肪密度。但需要指出的是,上述研究评估的是一般人群,尚未有针对H型高血压人群的研究。本研究将探讨H型高血压患者PCAT炎症变化与斑块特征易损性之间的相关性。
材料与方法
1.研究对象
本研究方案已获江苏省连云港市第一人民医院伦理委员会批准(ky-20210416001-01)。研究纳入2020年10月-2021年3月在连云港市第一人民医院接受头颈部CTA检查的颈动脉粥样硬化患者128例。男97例,女31例,平均年龄(68.07±9.74)岁。记录患者的临床体征、病史及临床检验结果。收集的数据包括性别、年龄、血压、血糖、甘油三酯(TG)、胆固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、脂蛋白A、Hcy、中风史和吸烟史。根据Hcy水平是否大于10 μmol/L分为高同型半胱氨酸组(HHcy组)及正常组,再根据是否患有高血压分为四个亚组:H型高血压组、单纯高血压组、单纯高Hcy组、对照组。高血压的诊断标准是血压≥140/90 mmHg或服用降压药物。
纳入标准:年龄18~80岁;完成头颈部CTA检查;单侧或双侧颈动脉分叉处有动脉硬化斑块的患者。排除标准:颈动脉夹层;患有严重肝脏或肾脏疾病;患有血液疾病;严重感染;有恶性肿瘤病史;图像质量差或病史不完整;服用叶酸或者维生素b12等影响Hcy代谢的药物。
2.头颈部CTA检查设备及方法
采用Siemens Somatom Definition Flash双源CT扫描仪。扫描参数:电流125 mA,电压100 kV,准直为16×0.6 mm,层厚为0.75 mm。增强扫描采用对比剂碘克沙醇(320 mg I/mL,江苏恒瑞医药有限公司)和40 mL正常盐水。患者取仰卧位,头部后仰以防止牙齿伪影。扫描范围从主动脉弓的下缘到颅顶,扫描方向为从脚到头方向;扫描时间为(8.5±1.5) s。触发阈值理论上为100 HU,结合手动触发应用。每次监测扫描的采集时间间隔为1 s。要求患者屏住呼吸,检查技师在间隔4 s后开始扫描。保留患者注射对比剂前后的图像。所有患者的成像检查均由一位经验丰富的放射科技师进行。在扫描前告知患者在扫描过程中不要吞咽或移动,以确保所需的血管图像质量。
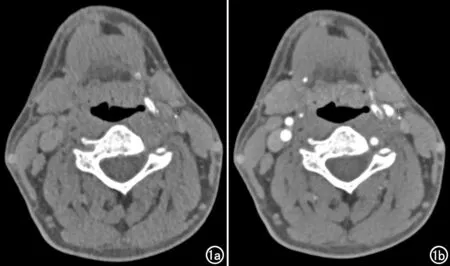
图1 ROI位置示意图。a)头颈CTA平扫期图像;b)头颈CTA增强期图像。
3.图像分析和指数测量
颈动脉CTA的图像分析和观察采用GPACS系统对颈总动脉分叉处有斑块的区域进行分析,并采用标准的窗宽(800 HU)和窗位(300 HU)进行测量。
选择颈总动脉分叉处的斑块段,将光标从近端滑向远端,并选择斑块的最大横截面积作为脂肪测量点。在同一轴切面PCAT上勾画感兴趣区(region of interest,ROI),直径约为1 mm(图1)。在GPACS系统上将平扫期和增强期进行精确匹配后,在两期相同区域放置ROI,测量其衰减值。仔细绘制ROI,将其放置在距离血管壁至少1 mm的地方。结果由另一位研究人员核对。净强化值是增强期与平扫期衰减值之间的差值。所有的脂肪密度测量值单位为HU。
4.斑块分析
采用GPACS系统来勾勒斑块的特征。选择颈总动脉分叉处的斑块节段,斑块的最大横截面积作为斑块的测量点。记录斑块特征:斑块面积(plaque area,PA),血管面积(lumen area,LA),参考管腔面积(reference lumen area,RLA),斑块负担(plaque bueden,PB,PB=PA/LA×100%)和重塑指数(remodeling index,RI,RI=LA/RLA)。参考部位在颈动脉分叉处斑块的近端和没有斑块的远端,参照部位的血管面积是斑块近端和远端管腔面积之和的平均值。对于同一斑块,选择不同的测量点会导致测量值的差异,因此,研究人员避开周围软组织及血管的区域,选取斑块最大横截面积层面作为本研究中的统一测量点。
5.斑块风险分级
根据血管内超声虚拟组织学成像(intravascular ultrasound virtual histology,IVUS-VH)和Underhill的颈动脉粥样硬化危险度评分(carotid atherosclerosis score,CAS)风险评分系统[16],斑块评分和破裂风险的评分如下:PB<40%为低危斑块,得分1分;PB>40%,无脂质核心,为低危斑块,得分1分;PB>40%,脂质核心<20%为中低危斑块,得分2分;20%<脂质核心<40%,表示中高危斑块,得分3分;脂质核心>40%为高危斑块,得分4分;结节状钙化斑块突入管腔也被认为是高危斑块,得分加1分。脂质核心是指斑块中密度较低的区域,CT值<30 HU。斑块易损性的评价是:低风险斑块为稳定斑块,中低风险到高风险斑块为易损斑块。
6.统计分析
采用SPSS 26.0进行数据分析,连续变量采用均值±标准差表示,分类变量采用百分比表示。采用配对Wilcoxon检验偏态分布的计数资料,采用独立样本t检验比较正态分布的计数资料,采用方差分析比较多组均数之间的差异,采用Logistic回归分析筛选影响斑块易损性的独立危险因素。P<0.05为差异有统计学意义。
结 果
1.两组基线特征比较
整个研究队列的一般临床特征见表1。两组之间Hcy值差异具有统计学意义(P<0.001),其余一般资料差异无统计学意义(P>0.05)。
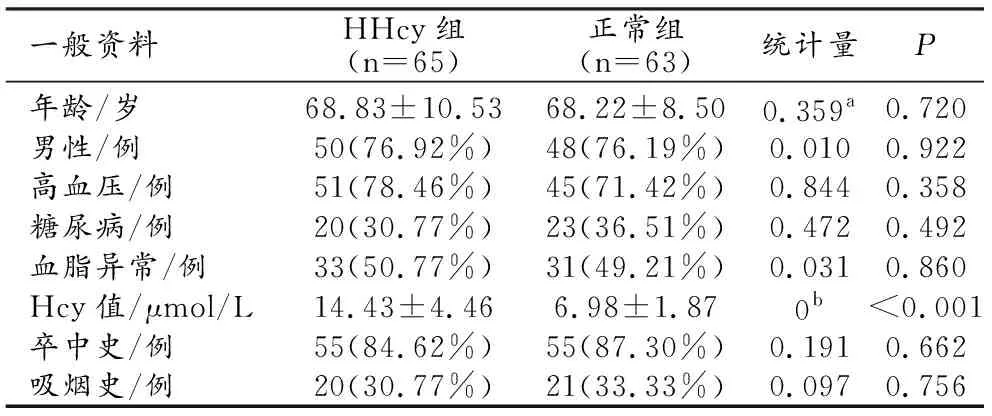
表1 HHcy组和正常Hcy组基线特征比较
2.四组之间PCAT定量分析的比较
H型高血压组51人(39.8%),单纯高血压组44人(34.4%),单纯HHcy组14人(10.9%),对照组19人(14.8%)。四组之间的PCAT平扫CT值差异无统计学意义(P=0.680);H型高血压组、单纯HHcy组与对照组在PCAT增强CT值与净强化值之间差异均有统计学意义(P<0.05),见表2。
3.四组之间易损斑块的比较
H型高血压组易损斑块率是76.5%(39/51),单纯高血压组易损斑块率是40.9%(18/44),单纯高Hcy组易损斑块率是57.1%(8/14),对照组易损斑块率是26.3%(5/19),四组数据总体均数差异具有统计学意义(χ2=19.343,P<0.001)。H型高血压组与单纯高血压组、对照组间差异均有统计学差异(P<0.05),但与单纯HHcy组相比,差异无统计学意义(P>0.05)。单纯高血压组、单纯HHcy组及对照组之间差异均无统计学意义(P>0.05)。

表2 四组之间PCAT定量分析的比较

表3 斑块易损性的相关危险因素分析
4.斑块易损性的相关危险因素分析
根据斑块分类,将斑块分为两组:稳定斑块组和易损斑块组。将相关危险因素包括高血压分组、年龄、性别、血压、血糖、TG、TC、LDL、HDL、脂蛋白A、Hcy、中风史、吸烟史、PA、LA、PB和RI等纳入二元Logistic回归方程中,在调整年龄、性别、中风史、吸烟史等因素后,结果显示H型高血压(OR=8.228,95%CI :2.371~28.549,P=0.001)、Hcy值(OR=1.183,95%CI:1.049~1.334,P=0.006)、管腔狭窄程度(OR=1.087,95%CI:1.054~1.122,P<0.001)及净强化值(OR=1.205,95%CI:1.101~1.319,P<0.001)是斑块易损性的独立危险因素(表3)。
讨 论
在本研究中,首先对PCAT炎症进行分析发现H型高血压组、单纯HHcy组与对照组在PCAT增强期衰减值与净强化值之间差异均有统计学意义,即在H型高血压组PCAT衰减更明显,净强化值更大。与冠状动脉周围脂肪类似,PCAT炎症导致脂质梯度变化,从亲脂性变为亲水性[9]。CTA检查显示脂肪衰减增加,增强扫描显示强化略不均匀,即存在净增强值。最近的研究数据支持PCAT衰减变化作为局部炎症的替代标志物的作用[17],并证实PCAT具有代谢和免疫活性,这不仅与AS有关,也与高血压和HHcy有关,表明颈动脉粥样硬化疾病中PCAT炎症活动与H型高血压密切相关。
本研究进一步分析了颈动脉斑块的特点,其最常见的发病部位是颈动脉分叉处,这种分布模式与血流动力学有关,即当血流通过血管分叉或斑块时容易形成旋涡,剪切力也相应减弱[18]。颈动脉粥样硬化斑块,特别是脂质斑块,往往在血流剪切力相对较低的部位形成。在血管分叉处或斑块处容易形成涡流可引起血管收缩、血小板聚集和炎症,从而引发易损斑块破裂。目前,脆弱斑块的特征包括薄纤维帽、巨大脂质核心、斑块内出血、斑块内新生血管和炎症细胞浸润[19,20]。在本研究中,笔者发现H型高血压组的易损斑块发生率(76.5%,39/51)与单纯高血压组(40.9%,18/44)、对照组(26.3%,5/19)间差异均有统计学意义,即颈动脉粥样硬化斑块的破裂风险与H型高血压有关。
最后,笔者对颈动脉硬化斑块易损性的危险因素进行了回归分析,发现H型高血压(OR=8.228,95%CI:2.371~28.549,P=0.001)、Hcy值(OR=1.183,95%CI:1.049~1.334,P=0.006)、管腔狭窄程度(OR=1.087,95%CI:1.054~1.122,P<0.001)及净强化值(OR=1.205,95%CI:1.101~1.319,P<0.001)是斑块易损性的独立危险因素。目前,许多研究证实,PVAT衰减增加与斑块的易损性有明显的相关性[9]。Saba等[21]发现,颈动脉斑块增强程度与PCAT的衰减呈正相关,即PCAT衰减值可以作为斑块稳定性的间接标志。在本研究中发现PCAT净增强值在评估斑块破裂的风险方面的价值,这似乎表明PCAT的净增强值与AS的发展相关,或者说它可能也是斑块易损性的一个潜在影像学标记物。同时,管腔狭窄也是斑块易损性的危险因素之一。颈动脉狭窄主要是由于动脉粥样硬化所致,能够从一定程度上反映斑块的易损性。这是由于颈动脉狭窄造成了局部一系列氧化应激反应,从而加剧了颈动脉AS的进展,与斑块易损性息息相关。
谭玉婷等[22]利用超声研究发现,H型高血压与斑块强化程度密切相关,是斑块易损性的独立危险因素,高Hcy可能通过ROS途径激活炎症受体NLRP3,加重斑块内的炎症反应,加剧斑块的易损性。有学者[23]提出高血压和HHcy在AS方面的协同致病作用,这些与本研究结果相似,即H型高血压及HHcy均是斑块易损性的独立危险因素。
未来需要进一步验证上述标志物可能成为H型高血压伴颈动脉AS患者早期预防和治疗中风的参考指标。使用非侵入性成像技术来评估H型高血压患者PCAT炎症的变化,可以更准确地评估局部炎症。此外,这些发现证实了H型高血压患者PCAT净强化值的增加与组织病理学上的PCAT炎症有关,这可以在“肇事”斑块导致缺血事件之前就能发现,为临床的早期干预治疗提供依据。
本研究的局限性包括以下两点:①本研究是一个回顾性的、单中心的研究,样本量小,存在不可避免的选择偏倚;②CT上PCAT衰减值的测量可能受到ROI位置的影响,为了确保ROI的均匀分布,笔者选择颈动脉分叉处斑块横截面最大的层面来放置每个ROI,但由于颈动脉的解剖结构存在个体差异,所取ROI周围的脂肪位置略有不同,这可能会影响局部脂肪组织衰减值和净强化值的测量。未来应进一步扩大样本量,且寻求PCAT上ROI勾画的一致性,为临床实践提供更有力的数据。因此,在确定斑块破裂风险评估的具体阈值或范围方面,未来将面临挑战。
H型高血压是缺血性卒中的重要危险因素,不仅与缺血性卒中复发的风险呈正相关,而且与高危易损斑块密切相关,因此,早期诊断和干预颈动脉斑块周围的脂肪炎症可能会成为治疗H型高血压患者高危斑块的一个新标志物。在通过头颈部CTA检查的颈动脉粥样硬化患者中,H型高血压、单纯高同型半胱氨酸血症及净强化值是评估斑块易损性的独立危险因素。
