黄体酮软胶囊不同给药方案用于激素替代冻融胚胎移植黄体支持的临床结局比较
2024-03-20李玉梅何芳芳刘冬娥
李玉梅,何芳芳,刘冬娥
(1.中南大学湘雅医院生殖中心,长沙 410008;2. 成都市锦江区妇幼保健院生殖中心,成都 610016)
冻融胚胎移植(FET)技术在辅助生殖助孕周期占比逐年增多,适用于因子宫内膜因素、胚胎植入前筛查或诊断、卵巢过度刺激综合征高风险等原因不适合新鲜胚胎移植及新鲜胚胎移植未获得妊娠患者,可提高累计妊娠率[1]。激素替代治疗(hormonere replacement therapy,HRT)方案具有适应症广泛、可灵活调整用药时间、较低的周期取消率等优点,但因自身缺乏内源性黄体生成,额外的黄体支持对获得成功妊娠极其重要。黄体酮软胶囊作为激素替代冻融胚胎移植的黄体支持已广泛应用于临床,但目前关于如何选择黄体酮剂型、用药剂量、频次,以及联合用药与否等问题仍有不同观点[2]。随着黄体酮阴道用药的普及,它的便捷性和简单性受到越来越多患者的青睐;黄体酮软胶囊阴道用药主要作用于子宫内膜局部,药物浓度稳定,吸收入血的比例较低,从而有效减少了全身不良反应的发生率。本文回顾性分析采用地屈孕酮片口服联合黄体酮软胶囊阴道用药两种不同剂量和频次给药黄体支持方案对HRT-FET周期妊娠结局的影响。
资料和方法
一、研究对象及分组
回顾性分析 2019年1月至2021年12月在中南大学湘雅医院生殖中心进行冻融胚胎复苏移植患者的临床资料,纳入采用地屈孕酮片口服联合黄体酮软胶囊阴道用药进行黄体支持3 845例患者。
纳入标准:(1)年龄≤42岁行激素替代冻融胚胎移植周期患者;(2)患者所使用的黄体支持治疗为地屈孕酮片(20 mg/d;雅培,荷兰)口服联合黄体酮软胶囊(600 mg/d;法杏,法国)阴道用药;(3)孕酮转化日子宫内膜厚度≥7 mm,孕酮(P)水平<3.18 nmol/L。
排除标准:(1)合并宫腔粘连、输卵管积液未处理者;(2)行胚胎植入前遗传学诊断(PGD)者;(3)数据不完整的周期。
入组的患者按黄体酮软胶囊阴道用药的不同用法分为两组:A组为200 mg/次,3次/d,共1 858个周期;B组为300 mg/次,2次/d,共1 987个周期。
二、研究方法
1.子宫内膜准备:月经期第2~3天开始,戊酸雌二醇(1 mg/片;拜耳,德国)3 mg/次,每日2次口服用药,超声检查监测子宫内膜厚度及内膜形态,根据结果调整返院时间及用药;当子宫内膜厚度≥7 mm,且雌激素用药时间≥10 d,给予地屈孕酮(20 mg/d;雅培,荷兰)口服联合黄体酮软胶囊(安琪坦200 mg/次 3次/d或300 mg/次2次/d;博赏,法国)阴道用药转化内膜。
2.胚胎移植:卵裂期胚胎评分卵裂球细胞数 7~9 个细胞数、卵裂球大小均匀、小于10%碎片率可评为优质胚胎;囊胚按 Gardner 评分标准对囊胚评级,根据 3 个指标即囊胚腔大小、内细胞团以及外胚滋养层,对评分≥3BB 的囊胚即视为优质囊胚,4B-B-及以上达冷冻标准。根据常规玻璃化冷冻方法进行解冻,根据患者既往病史进行综合评估后移植1~2枚胚胎。
3.黄体支持:两组的黄体支持方案均为内膜转换日开始,A组为黄体酮软胶囊(安琪坦)200 mg 3次/d,同时口服地屈孕酮20 mg 1次/d,B组黄体酮软胶囊300 mg 2次/d,同时口服地屈孕酮 20 mg 1次/d。移植后继续予以雌、孕激素替代治疗,用药12~14 d后监测血清β-HCG水平,若HCG阳性(HCG≥50 U/L),继续用药至孕10~12周。
4.妊娠结果判断及随访:胚胎移植后 12~14 d后检测血中HCG值,若血HCG值超过50 U/L确定为HCG阳性;在移植后4周进行早孕B超检查,临床妊娠为宫腔内可见孕囊。
5.观察指标:两组患者优胚率、临床妊娠率、HCG阳性率、早期流产率、异位妊娠率、多胎率,活产率等临床结局。D3优胚率=卵裂期优质胚胎数目/移植卵裂期胚胎总数×100%,囊胚优胚率囊=胚优质胚胎数目/移植囊胚总数×100%;临床妊娠率=临床妊娠周期/数移植周期总数×100%,流产率=孕28周内流产周期数/总临床妊娠周期数×100%,异位妊娠率=异位妊娠周期数/总临床妊娠周期×100%,多胎率=多胎妊娠周期数/总临床妊娠周期数×100%。
三、统计学处理
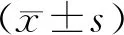
结 果
一、两组患者的基本情况
本研究纳入3 845例患者,两组患者的年龄、不孕年限、体质量指数(BMI)、内膜准备天数、转化日子宫内膜厚度、转化日雌孕激素水平、移植囊胚数等比较,差异均无统计学意义(P>0.05);两组间移植的优质胚胎比情况差异也无统计学意义(P>0.05)(表1)。

表1 两组患者基本情况比较[(-±s),%]
二、两组患者的临床结局
统计两组患者的妊娠结局,结果显示,两组间HCG阳性率、临床妊娠率、异位妊娠率、多胎率、流产率、活产率的差异均无统计学意义(P>0.05)(表2)。

表2 两组患者的临床结局比较(%)
讨 论
随着玻璃化冷冻技术的不断发展,临床促排卵方案及移植策略的不断优化与改进,越来越多的患者可将胚胎进行冷冻保存,以获得更高的累计妊娠率及活产率。FET常用的方案包括自然周期方案、改良自然周期方案、激素替代方案、促排卵方案等,不同方案的黄体支持也有所不同。激素替代治疗适合所有类型患者,具有患者依从性较好、时间安排灵活、周期取消率低的优点,但由于自身无卵泡生长,无内源性黄体形成,需要使用外源性雌孕激素序贯给药,以促进内膜增殖和分化,从而维持早期妊娠,因此,合适的黄体支持方案可以有效提高妊娠率,降低流产率[3]。
目前,临床常用的黄体酮类药物有肌肉注射、口服及阴道用药等多种给药途径,不同治疗方法具有各自的优势和局限性。尽管黄体酮针剂的吸收率较高,且没有肝脏毒副作用,但是它的注射方法较为复杂,容易引发疼痛、硬块、皮肤过敏和感染等副作用,这会影响患者的治疗依从性[4]。口服的黄体酮制剂具有“肝脏首过效应”,经肝脏代谢后药物有效浓度较低,但其使用简单、安全可靠。经阴道给药较为舒适简单并且副作用小。在《孕激素维持妊娠与黄体支持临床实践指南》中指出不论采取何种给药方式,其有效性均没有显著的统计学差异,推荐阴道用药中黄体酮缓释凝胶90 mg/d,或微粒化黄体酮胶囊200 mg/次,3次/d给药[5],以保证妊娠期的安全及有效性。在许多国家,阴道给药已被认为是ART黄体支持的最佳治疗方式[6],因为它能够有效地促进黄体酮的吸收,从而使其快速地进入宫颈和宫体,从而维持子宫内膜的孕酮水平,而且这种方法没有肝脏首过效应,从而大大降低了患者出现全身性不良反应的风险[7]。将阴道给药与黄体酮口服结合使用,可以显著降低流产率和阴道出血量,这说明这种治疗方法可以维持子宫内膜黄体酮的稳定,从而为胚胎移植提供了良好的条件[8]。目前,我中心黄体支持以阴道用药联合口服用药为主。
众多研究比较了不同黄体支持方案在冻胚移植周期的临床效果。Wang等[9]发现,在HRT-FET中采取黄体酮阴道用药和肌肉注射的治疗方式,其活产率、妊娠率和流产率均未出现明显的差异,这与Aygün等[10]的研究结果相反。同样在体外受精-胚胎移植周期中,一项随机临床试验比较口服地屈孕酮与阴道用黄体酮作为黄体支持对妊娠结局的临床疗效,表明两组之间临床妊娠率相似[11]。阴道用黄体酮软胶囊或者凝胶联合地屈孕酮具有与肌注黄体酮具有相似效果[12-13]。同时,也有许多研究比较了不同剂型阴道用黄体酮对妊娠结局无显著影响[14-15],尽管黄体酮缓释凝胶每日只需服用一次,但它的价格较高,整个周期的费用相对较高[16]。
目前对于同一剂型阴道用黄体酮软胶囊不同频次及剂量缺乏对比研究。黄体酮软胶囊价格更实惠,但是给药次数较多,使得它的使用便捷度降低。许多临床研究中早已应用黄体酮软胶囊300 mg 2次/d作为黄体支持[17-19],早晚用药后在2~6 h内可达到血液药物浓度的峰值,保证药物在体内的稳定浓度,无不良反应发生。黄体酮软胶囊直接作用于子宫,阴道上皮细胞能够快速吸收,我们通过减少阴道给药次数,比较300 mg/次,2次/d与200 mg/次,3次/d,联合地屈孕酮作为黄体支持的临床结局,两组在年龄、不孕年限、转化日内膜厚度、转化日激素水平、转化日移植胚胎个数及移植优质胚胎个数方面均无显著差异;两组的HCG阳性率、临床妊娠率、活产率、流产率、异位妊娠率等临床妊娠结局也均无显著差异(P>0.05)。减少用药次数更加方便患者在早晚使用,也减少因多次阴道上药导致阴道感染及不适感,在药物吸收及利用方面达到同样的效果,能够获得相似的妊娠结局,这样的用药策略可以给予临床应用提供一定的指导。最近一项类似的研究同样比较了黄体酮软胶囊200 mg 3次/d与300 mg 2次/d 两种黄体支持方案,所有患者均移植1枚优质囊胚,结果表明,两组可获得相似的临床妊娠结局[20]。在我们的研究中,首先对基本资料进行统计学分析,对移植胚胎个数及移植优质胚胎个数进行分析,两组之间无显著差异,具有可比性;随后我们再进行妊娠结局的比较,同样发现两种不同黄体支持方案能够获得相似的妊娠结局。与李梅清等[20]的研究相比,我们纳入更多的移植周期数,样本量更大,分别比较了移植卵裂期胚胎及囊胚的临床妊娠率。但本研究存在的不足在于:首选我们缺少了进一步的分析移植1枚胚胎(卵裂期/囊胚期)和两枚胚胎的妊娠情况;其次,没有对移植1个/2个优质胚胎或者1个优胎加上1个非优胚等进行比较分析。因此,后期需要更多的前瞻性随机对照研究来进一步验证此观点。
综上所述,口服地屈孕酮联合黄体酮软胶囊两种不同剂量不同频次阴道用药可达到相似的临床效果,黄体酮软胶囊300 mg/次,每天2次给药方案,减少了患者阴道给药的频次,提高了患者用药的依从性。但本研究为回顾性分析,难以避免选择偏倚,同时,我们没有收集到阴道出血等其他不良反应资料,另外,纳入标准中对于移植胚胎分级等影响妊娠结局的因素没有限制,上述结论需进一步采用临床随机对照研究来证实,而且在确定黄体支持用药的具体方案时,也需根据患者的耐受能力、舒适度和经济状况来综合考量。
