简化PCOS患者胰岛素释放和糖耐量实验的效果评价
2024-03-20周红娣王哲蔚
周红娣,王哲蔚
(同济大学附属妇产科医院,上海 200092)
多囊卵巢综合征(PCOS)是育龄期妇女常见的内分泌紊乱和代谢异常综合征,目前已知胰岛素抵抗(insulin resistance,IR) 参与了PCOS 的发生与发展,50%~60%的PCOS患者存在IR[1]。糖耐量实验(oral glucose tolerance test,OGTT)是诊断糖尿病和糖代谢异常的金标准,含5个时间点。葡萄糖胰岛素钳夹技术被公认为评价IR 的“金标准”,但该法操作极其复杂,价格昂贵,目前仍只作为研究性检查手段,在临床上几乎无可行性。关于其他检查方法,学术界一直争论不休[2-4]。2018年的PCOS诊治内分泌专家共识[5]推荐采用5点法(即由胰岛素释放实验5个时间点得出的结果)来评估患者的IR水平。胰岛素释放试验(insulin release test,IRT)是评估是否存在IR的一种较为准确的方法,可以直接观察到胰岛素分泌高峰大小和延时状态。但试验过程中需要抽取血5次,患者的依从性欠佳。国内的医疗机构对于PCOS患者IR和糖代谢异常的评估手段不一,大致有3种检测方法,即空腹血糖和胰岛素测定(取IRT和OGTT的1个时间点)、空腹+糖负荷后2 h血糖和胰岛素测定(取IRT和OGTT的2个时间点)以及IRT和OGTT。评估人群范围也不一(有的是针对全部PCOS患者,有的仅针对超重或肥胖的PCOS患者)。我院的评估人群是所有PCOS患者,采用的是IRT和OGTT(含5个时间点)。而关于前两种检测方法是否可行,无相关研究。为了探索从时间点上来简化IRT和OGTT的可行性,我们于2023年3—4月开展了回顾性研究。
资料与方法
一、研究对象
本研究回顾性分析2021年8月至 2022年8月在同济大学附属妇产科医院内分泌门诊初诊的361名PCOS 患者资料。
纳入标准:(1)符合PCOS诊断标准(2003 年鹿特丹会议制订的诊断标准)的患者;(2)年龄18~40岁;(3)已完成IRT和OGTT实验;(4)研究所需资料完整。
排除标准:(1)重要脏器慢性疾病患者;(2)相关数据(临床高雄血症评分,身高、体重,月经周期第2~5天性激素检测结果)不完整者;(3)既往曾接受降血糖药或胰岛素增敏剂的治疗。
在所有361例初诊PCOS患者中,20例符合排除标准,另有21例未完成IRT和OGTT,最后收集到符合条件的320例患者纳入分析。根据是否超重/肥胖[体质量指数(BMI)>23.9 kg/m2(亚洲人群标准)]分为2组:体重正常组(n=202)和超重/肥胖组(n=118)。
本研究通过我院医院伦理委员会批准(伦理批号:KS22365)。
二、研究方法
本研究所纳入的研究对象均接受了包含5个时间点的OGTT和IRT(本研究将其作为金标准),即空腹口服溶于250~300 ml水内的无水葡萄糖粉75 g,测定空腹及服糖后0.5 h、1 h、2 h、3 h的血糖和胰岛素水平。
根据金标准方法取得的结果,判断标准:(1)正常:空腹血糖(fasting plasma glucose,FPG)<6.1 mmol/L且OGTT 2 h 血糖(OGTT 2hPG)<7.8 mmol/L且空腹胰岛素(fasting insulin,FINS)1.90~23.00 mU/L。(2)单纯IR:FINS>23 mU/L或胰岛素抵抗指数(HOMA-IR)=(FPG×FINS)/22.50>1.66;或胰岛素高峰值超过基础空腹值的10倍以上;或胰岛素高峰延迟,即出现在服糖水1 h以后或有两个高峰或服糖水后3 h 胰岛素水平仍未恢复至空腹正常水平或2 h胰岛素≥80 mU/L(中国糖尿病学会(CDS)提出的标准判定[9]);同时FPG<6.1 mmol/L且OGTT 2hPG<7.8 mmol/L。(3)糖耐量受损(impaired glucose tolerance,IGT):OGTT2hPG 7.8~11.1 mmol/L。(4)空腹血糖受损(impaired fasting glucose,IFG):FPG 6.1~7.0 mmol/L。(5)糖尿病(diabetes mellitus,DM):FPG≥7.0 mmol/L或OGTT 2hPG≥11.1 mmol/L。
由于,本研究中的简化方法是基于时间点的,其结果已被包含在完整的金标准方法的结果中,我们可以假设她们当初只接受了空腹血糖+胰岛素检测(其中1个时间点)或空腹+糖负荷后2 h血糖和胰岛素(其中2个时间点)检测,然后对照她们实际完成的包含5个时间点的金标准方法,来计算这两种简化方法的敏感度和特异度以及一致性。
三、相关定义
1.高雄激素(简称高雄)诊断标准[6]:有以下任两个临床高雄表现或生化高雄则为高雄,其中临床高雄表现包括痤疮(常位于额头、双颊、鼻及下颌、背部等位)、多毛[根据改良式Ferriman-Gallway(mF-G)评分]和脱发(Ludwig visual评分评估);生化高雄标准为血清总睾酮>0.48 ng/ml(本院检验科参考值;法定单位表述为>1.66 nmol/L)。
2.不同检测方法定义:(1)A检测方法(临床金标准):采用标准的OGTT+IRT指标判断患者IR和糖代谢异常情况;(2)B检测方法(简化方法一):利用FPG+FINS指标判断患者IR和糖代谢异常情况;(3)C检测方法(简化方法二):利用FPG、FINS和糖负荷后2 h血糖和胰岛素指标判断患者IR和糖代谢异常情况。
四、统计学处理
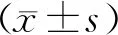
结 果
一、患者一般资料
本研究共纳入符合条件的320例患者。患者年龄(27.34±4.29)岁,BMI(23.44±4.70)kg/m2。临床高雄或生化高雄106名(33.1%)。
二、A检测方法(IRT和OGTT试验,金标准)结果
有256名(80.0%)患者存在结果异常,其中205名单纯IR、1名IFG、44名IGT、6名DM。超重/肥胖组的总异常率为97.5%,体重正常组的总异常率为69.8%(表1)。体重正常组非高雄患者的总异常率也达60%以上(表2)。对各时间点的分析显示:与体重正常组相比,超重/肥胖组空腹、糖负荷后2 h和3 h异常率和其他异常率均更高(P<0.001);体重正常组糖负荷后3 h异常率在各时间点(空腹、2 h、3 h)中是最高的(表3)。
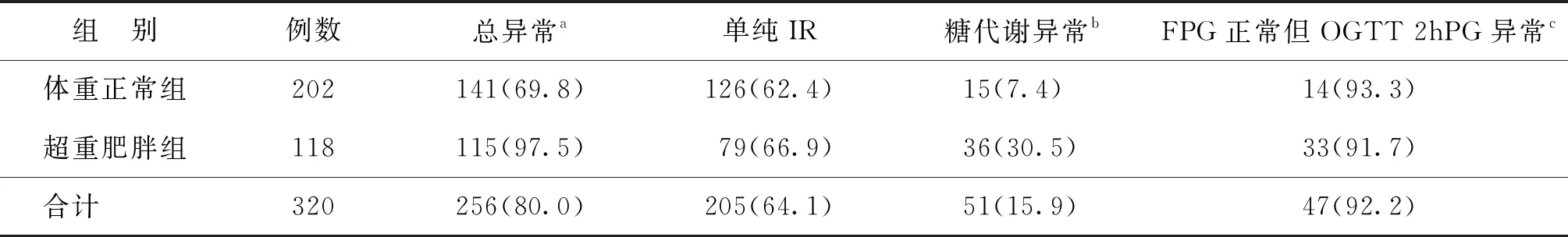
表1 不同体型组研究对象的IRT和OGTT试验结果[n(%)]

表2 体重正常组不同雄激素水平亚组患者的的IRT和OGTT试验结果[n(%)]

表3 不同体型患者IRT和OGTT试验各时间点结果异常检出率[n(%)]
三、两种简化检测方法与金标准方法的异常检出情况对比
由于B检测方法和C检测方法这两种简化方法的时间点均为金标准A检测方法的部分,所以特异度均为100%,故不在本文中列出关于特异度的数据。关于总异常即“胰岛素抵抗或糖代谢异常”的检出,B检测方法和C检测方法的敏感度分别为73.8%和84.4%。分组分析显示:在超重/肥胖组,B检测方法和C检测方法的敏感度均达90%,但仅C检测方法的McNemar’s test的P值>0.05,其Kappa值代表中等程度一致性(表4)。
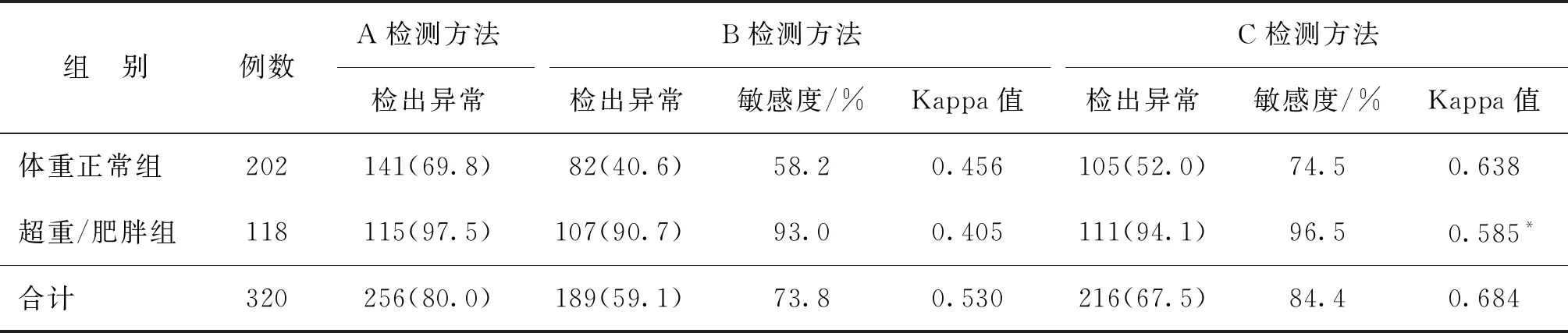
表4 不同体型患者中3种检测方法的总异常检出率及检测效果[n(%)]
对超重/肥胖组做进一步分析,发现B检测方法和C检测方法对“糖代谢异常”(即评价标准中除“正常”和“单纯IR”以外的所有情况,含IFG、IGTT、DM,伴或不伴IR)的检测敏感度分别为16.7%和100%,仅C检测方法的Kappa值有统计学意义(表5)。
表5 超重/肥胖组中3种检测方式对“糖代谢异常”的检出率及检测效果[n(%)]
讨 论
一、BMI正常的PCOS患者也存在IR的风险
目前越来越多的研究认为,IR可能是PCOS的始动和中心环节[10]。PCOS患者的高雄血症和IR息息相关[11-12]。由于肥胖患者易发生IR[13],因此某些医院仅对肥胖患者实施胰岛素释放实验。但国内其他研究显示,非肥胖型PCOS患者IR患病率为62.16%、糖耐量减退的的发生率达21.6%,提示除了BMI,还有其他因素影响着PCOS患者的糖代谢[14],例如中心性肥胖[15]、骨骼肌比低[16]等。本研究显示,体重正常组IR或糖代谢异常发生率超过65%,即使是体重正常组中非高雄的PCOS患者总异常的发生率也超过60%。因此建议对所有PCOS患者实施IR和糖代谢异常的检测。
二、仅空腹血糖和胰岛素检测不一定能正确地反映PCOS患者IR或糖代谢异常的程度
虽然,仅取“空腹”这一个时间点检验FPG和FINS(即本研究中的B检测方法)颇为便捷,容易被接受,但本研究显示,如果以A检测方法(胰岛素释放和糖耐量实验)作为临床金标准,B检测方法对“IR或糖代谢异常”的检测敏感度仅为73.8%,患者无论是否超重,该检测方法均缺乏与金标准方法的一致性。
国内其他研究也显示,采用胰岛素释放曲线评定法对于IR的评估更为敏感,可降低漏诊率[17]。推断原因:采用胰岛素释放曲线进行IR的评价,可提高空腹胰岛素正常但存在糖负荷后胰岛素分泌后延患者的IR检出率。从表3可看出,患者糖负荷后2 h、3 h异常和高峰异常的发生率都不低,其中体重正常的患者3 h结果异常率还超过了空腹结果异常率。因此仅测FPG和FINS会造成漏诊。另外,Fiorentino等[18]研究发现,在正常糖耐量受试者中,OGTT 1hPG≥155 mg/dl(8.6 mol/L)可能是识别2型糖尿病和心血管疾病风险增加者的有用工具。虽然该结论尚缺乏更多其他研究的支持,但为以后进一步优化PCOS患者的IR和糖代谢异常的筛查提供了启发。
三、对于超重/肥胖的PCOS患者,简化方法“空腹+糖负荷后2 h血糖胰岛素检测”较可靠
刘付贞等[19]研究显示,空腹+糖负荷后2 h胰岛素水平与相应的OGTT的血糖值均相关,因此对评价糖尿病患者的胰岛细胞功能具有一定的临床指导意义。在本研究中,对于超重/肥胖组,仅取一个时间点即检验空腹血糖和胰岛素(B检测方法)对于“IR或糖代谢异常”的检测敏感度虽达90%,但Kappa值无统计学意义,而且该检测方法对于“糖代谢异常”的检测敏感度很低;如取2个时间点即验空腹+糖负荷后2 h血糖胰岛素(C检测方法),对于“IR或糖代谢异常”和“糖代谢异常”的检测敏感度均达90%,Kappa值均有统计学意义。本研究中,36名超重/肥胖的糖代谢异常者中,90%以上FPG正常但OGTT 2hPG异常,而这些患者的异常问题会被B检测方法漏诊。因此对于依从性差的超重/肥胖PCOS患者,选择空腹+糖负荷后2 h血糖胰岛素检测来代替胰岛素释放和糖耐量实验较可靠。
四、对于体重正常的PCOS患者,两种简化方法均有漏诊风险
在本研究中的体重正常组,B检测以及C检测这两种简化方法,对于“胰岛素抵抗或糖代谢异常”和“糖代谢异常”的检测敏感度均低。而且从表3可看到,该组患者的A检测(金标准)结果显示:其 糖负荷后3 h异常率(在各时间点中)是最高的。因此,要检测正常体重的PCOS患者的IR或糖代谢异常水平,完整的OGTT和IRT试验似乎更合适。但是,正常体重PCOS患者的病因更复杂,PCOS多起病于围初潮期,而且患者青春期前就出现肾上腺皮质来源雄激素的升高,可能是导致PCOS的另一个主要原因[20]。另外,正常体重PCOS的病因还包括遗传因素、炎症因子、心理因素等[21]。由于病因的多方面性,应否对所有正常体重患者实施完整的OGTT和IRT试验(或选择有针对性地进行),仍值得探讨。
本研究的不足和缺陷:(1)因研究条件的缺陷,本研究仅能以IRT+OGTT试验作为临床金标准,探讨更简单易行的检测方法。(2)本研究仅为回顾性研究,研究对象不包括没有完成IRT+OGTT试验的患者,其血糖和胰岛素代谢特点亦无法获知。(3)因本院化验条件限制,无法检测游离睾酮。以上不足可能会对本研究的结果造成偏移。
总之,对各种体型的PCOS患者均应实施胰岛素抵抗和糖代谢异常的检测。但如能从时间点上来简化繁琐的IRT+OGTT,则将增加患者的依从性。对于超重/肥胖PCOS患者,可考虑选择空腹+糖负荷后2 h血糖胰岛素检测来代替;而对于体重正常的患者,鉴于其发病原因的多维度,关于如何优化检测方案,需要进一步研究。
