宣肺渗湿汤联合机械通气对急性呼吸窘迫综合征患者RI及Cdyn 的改善作用
2024-03-18王文丽
王文丽
(襄阳市中西医结合医院,湖北 襄阳 441000)
急性呼吸窘迫综合征可由多种原因导致,临床表现为呼吸窘迫、呼吸衰竭及顽固的低氧血症[1]。患者的病情若未得到良好的控制,还可能出现重度感染、休克等并发症,对患者的生命安全造成严重威胁[2]。在对急性呼吸窘迫综合征患者进行治疗时,需要解除导致本病发生的原发病,并及时纠正机体的缺氧状态[3]。机械通气是临床治疗急性呼吸窘迫综合征的常用手段[4]。通过机械通气,可以辅助患者完成气体交换,改善肺功能[5]。但长期进行机械通气也会出现一些并发症,因此应联合其他方法快速缓解患者的病情、缩短机械通气时间[6]。从中医角度来看,急性呼吸窘迫综合征患者肺络瘀阻,气道壅塞,肺失宣降,治宜宣肺平喘、利水通经[7]。本研究就宣肺渗湿汤联合机械通气对急性呼吸窘迫综合征患者呼吸指数(RI)及肺动态顺应性(Cdyn)的改善作用进行探讨分析,详细报道如下。
1 资料与方法
1·1 一般资料
研究对象为86 例急性呼吸窘迫综合征患者,均来自本院,收治时间为2021 年10 月至2023 年3 月。纳入标准:(1)确诊急性呼吸窘迫综合征;(2)认知功能良好;(3)治疗依从性较高;(4)知晓并配合完成研究。排除标准:(1)存在机械通气禁忌;(2)有研究中药物使用禁忌;(3)出现昏迷、呼吸骤停等严重并发症;(4)合并肺栓塞;(5)合并免疫性疾病。随机将患者分入对照组和观察组,每组各43 例。观察组中男23 例、女20 例,年龄最小27 岁、最大70 岁,平均(47·73±4·93)岁;病程最短5 h、最长46 h,平均(28·66±3·15)h;致病因素:感染21 例、创伤15 例、其他7 例。对照组中男22 例、女21 例,年龄最小26 岁、最大70 岁,平均(47·71±4·96)岁;病程最短3 h、最长46 h,平均(28·57±3·22)h;致病因素:感染21 例、创伤14 例、其他8 例。两组一般资料比较无显著差异(P>0·05)。
1·2 方法
两组均接受常规治疗,在此基础上,给予对照组机械通气治疗,给予观察组宣肺渗湿汤联合机械通气治疗。常规治疗:静脉滴注盐酸氨溴索,每天2 次,每次15 mg;静脉滴注氨茶碱,每天2 次,每次0·25 g;开展营养支持,纠正酸碱失衡,并积极防治并发症。机械通气治疗:气管插管,连接呼吸机,进行肺保护性通气,设置模式为同步间歇指令通气(SIMV)+压力支持(PSV)+呼气末正压(PEEP),设置潮气量(TV)为6 ~8 mL/kg,呼吸频率为每分钟8 ~16 次,吸气压力为10 ~25 cmH20,呼气压力为5 ~15 cmH20,氧浓度分数(FiO2)为40%。通气过程中使用适量的咪达唑仑维持镇静,根据患者的自主呼吸情况确定撤机时间。宣肺渗湿汤:取黄芪30 g,桂枝、赤芍、杏仁、当归、桑皮、葶苈子、丹参、郁金各10 g,血竭1 g。随症加减:伴腹胀、便秘者加大黄10 g,伴胸痛者加香附10 g,并将郁金用量增至20 g。水煎服,1 剂/d,分早晚2 次服用,共治疗7 d。
1·3 观察指标与疗效判定标准
比较两组的机械通气时间及ICU 住院时间。比较两组治疗前和治疗后(指治疗7 d 后)的血气指标及肺通气指标,分别于治疗前后使用血气分析仪检测两组的动脉血氧饱和度(Sa02)、动脉血氧分压(Pa02)及动脉血二氧化碳分压(PaCO2),并根据TV、PEEP、FiO2计算呼吸指数(RI)、肺动态顺应性(Cdyn)。比较两组治疗前后的血清氨基末端-B型脑钠肽前体(NT-proBNP)及炎性指标水平,采集患者的外周静脉血5 mL,离心10 min,转速3000 r/min,得到血清,采用电化学发光免疫双抗体夹心法检测血清NT-proBNP 水平,采用酶联免疫法检测血清PCT、IL-6、TNF-α 水平。比较两组的临床疗效,以痊愈、有效、无效评估。痊愈:治疗7 d 后患者每分钟呼吸频率为15 ~20 次,Pa02超过12 kPa,胸部X 线检查显示肺部阴影完全吸收;有效:治疗7 d 后患者每分钟呼吸频率为21 ~28 次,Pa02为8 ~12 kPa,胸部X 线检查显示肺部阴影部分吸收;无效:治疗7 d 后患者每分钟呼吸频率超过28 次,Pa02不足8 kPa,胸部X 线检查显示肺部阴影未吸收。其中痊愈和有效均纳入总有效范畴,计算总有效率并予以组间比较。
1·4 统计学方法
采用SPSS 25·0 统计学软件进行数据分析,计量资料符合正态分布,以±s表示,行t检验,计数资料以百分数表示,行χ2检验,P<0·05 为差异有统计学意义。
2 结果
2·1 两组机械通气时间、ICU 住院时间及治疗前后血清NT-proBNP 水平的对比
观察组的机械通气时间和ICU 住院时间均短于对照组,P<0·05。治疗前,两组的血清NT-proBNP 水平对比差异无统计学意义(P>0·05)。治疗后,观察组的血清NT-proBNP 水平低于对照组(P<0·05)。详见表1。
表1 两组机械通气时间、ICU 住院时间及治疗前后血清NT-proBNP 水平的对比(±s)
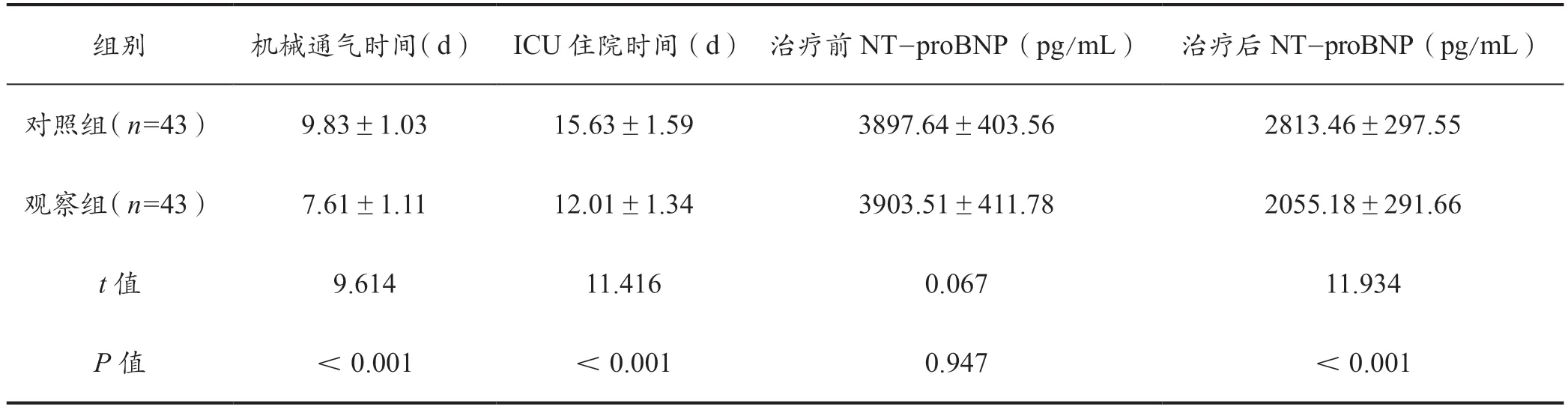
表1 两组机械通气时间、ICU 住院时间及治疗前后血清NT-proBNP 水平的对比(±s)
组别 机械通气时间(d) ICU 住院时间(d) 治疗前NT-proBNP(pg/mL) 治疗后NT-proBNP(pg/mL)对照组(n=43) 9.83±1.03 15.63±1.59 3897.64±403.56 2813.46±297.55观察组(n=43) 7.61±1.11 12.01±1.34 3903.51±411.78 2055.18±291.66 t 值 9.614 11.416 0.067 11.934 P 值 <0.001 <0.001 0.947 <0.001
2·2 两组治疗前后血气指标及肺通气指标的对比
治 疗 前,两 组 的SaO2、PaO2、PaCO2、RI、Cdyn对比差异无统计学意义(P>0·05)。治疗后,两组的SaO2、PaO2、Cdyn 均高于治疗前,PaCO2、RI 均低于治疗前(P<0·05)。治疗后,观察组的SaO2、PaO2、Cdyn均高于对照组,PaCO2、RI均低于对照组(P<0·05)。详见表2。
表2 两组治疗前后血气指标及肺通气指标的对比(±s)
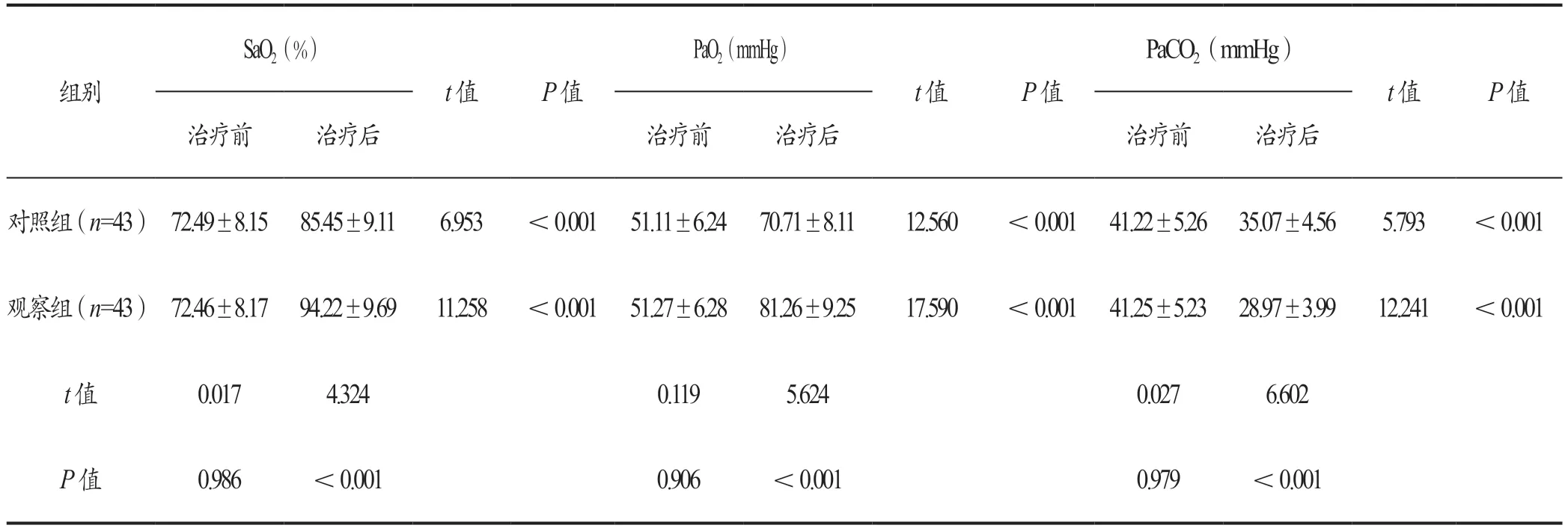
表2 两组治疗前后血气指标及肺通气指标的对比(±s)
组别SaO2(%)PaO2(mmHg)PaCO2(mmHg)t值 P值治疗前 治疗后 治疗前 治疗后 治疗前 治疗后t值 P值t值 P值对照组(n=43) 72.49±8.15 85.45±9.11 6.953 <0.001 51.11±6.24 70.71±8.11 12.560 <0.001 41.22±5.26 35.07±4.56 5.793 <0.001观察组(n=43) 72.46±8.17 94.22±9.69 11.258 <0.001 51.27±6.28 81.26±9.25 17.590 <0.001 41.25±5.23 28.97±3.99 12.241 <0.001 t值 0.017 4.324 0.119 5.624 0.027 6.602 P值 0.986 <0.001 0.906 <0.001 0.979 <0.001
续表
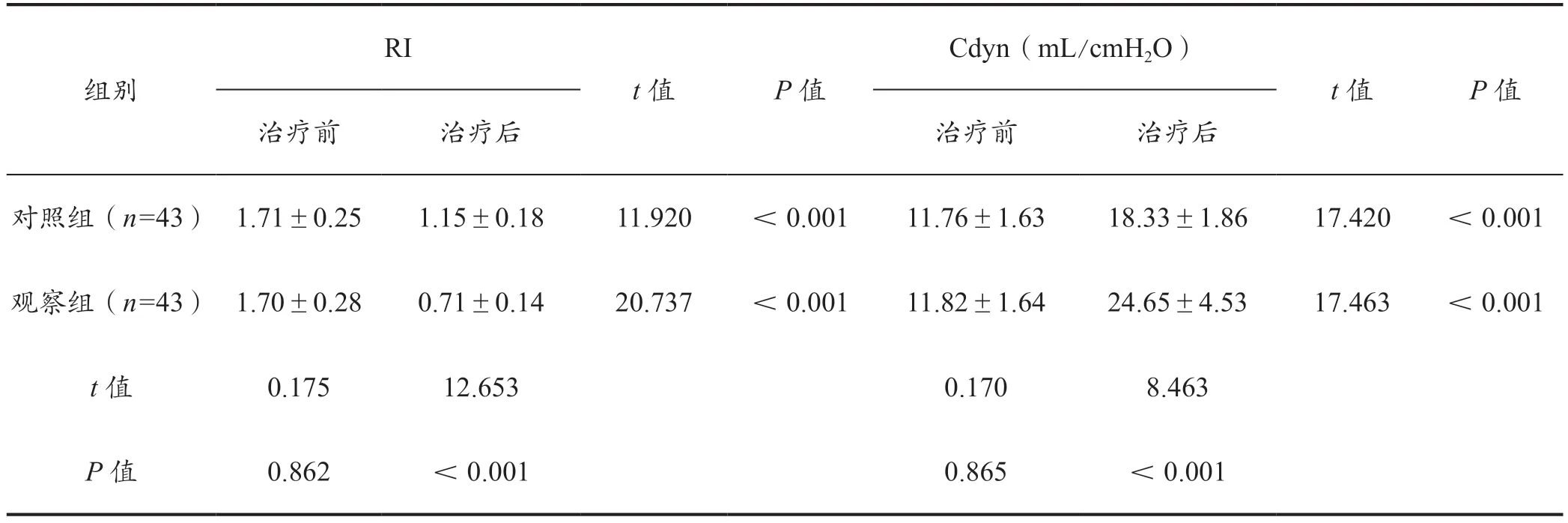
表2 两组治疗前后血气指标及肺通气指标的对比(±s)
组别RI Cdyn(mL/cmH2O)t 值 P 值治疗前 治疗后 治疗前 治疗后t 值 P 值对照组(n=43) 1.71±0.25 1.15±0.18 11.920 <0.001 11.76±1.63 18.33±1.86 17.420 <0.001观察组(n=43) 1.70±0.28 0.71±0.14 20.737 <0.001 11.82±1.64 24.65±4.53 17.463 <0.001 t 值 0.175 12.653 0.170 8.463 P 值 0.862 <0.001 0.865 <0.001
2·3 两组治疗前后血清炎性指标的对比
治疗前,两组的血清PCT、IL-6、TNF-α 水平对比无明显差异(P>0·05)。治疗后,两组的血清PCT、IL-6、TNF-α 水平均低于治疗前(P<0·05)。治疗后,观察组的血清PCT、IL-6、TNF-α 水平均低于对照组,P<0·05。详见表3。
表3 两组治疗前后血清炎性指标的对比(pg/ml,±s)

表3 两组治疗前后血清炎性指标的对比(pg/ml,±s)
PCT IL-6 TNF-α组别t 值 P 值治疗前 治疗后 治疗前 治疗后 治疗前 治疗后t 值 P 值t 值 P 值对照组(n=43) 7.18±1.16 3.63±0.72 17.051 <0.001 65.36±4.56 53.08±5.15 11.707 <0.001 105.07±22.56 77.23±15.04 6.733 <0.001观察组(n=43) 7.19±1.14 1.91±0.44 28.334 <0.001 65.38±4.65 41.19±4.22 25.261 <0.001 105.11±22.49 49.29±9.97 14.879 <0.001 t 值 0.040 13.367 0.020 11.710 0.008 10.154 P 值 0.968 <0.001 0.984 <0.001 0.993 <0.001
2·4 两组临床疗效的对比
观察组的治疗总有效率为95·35%,显著高于对照组的69·77%(P<0·05)。详见表4。
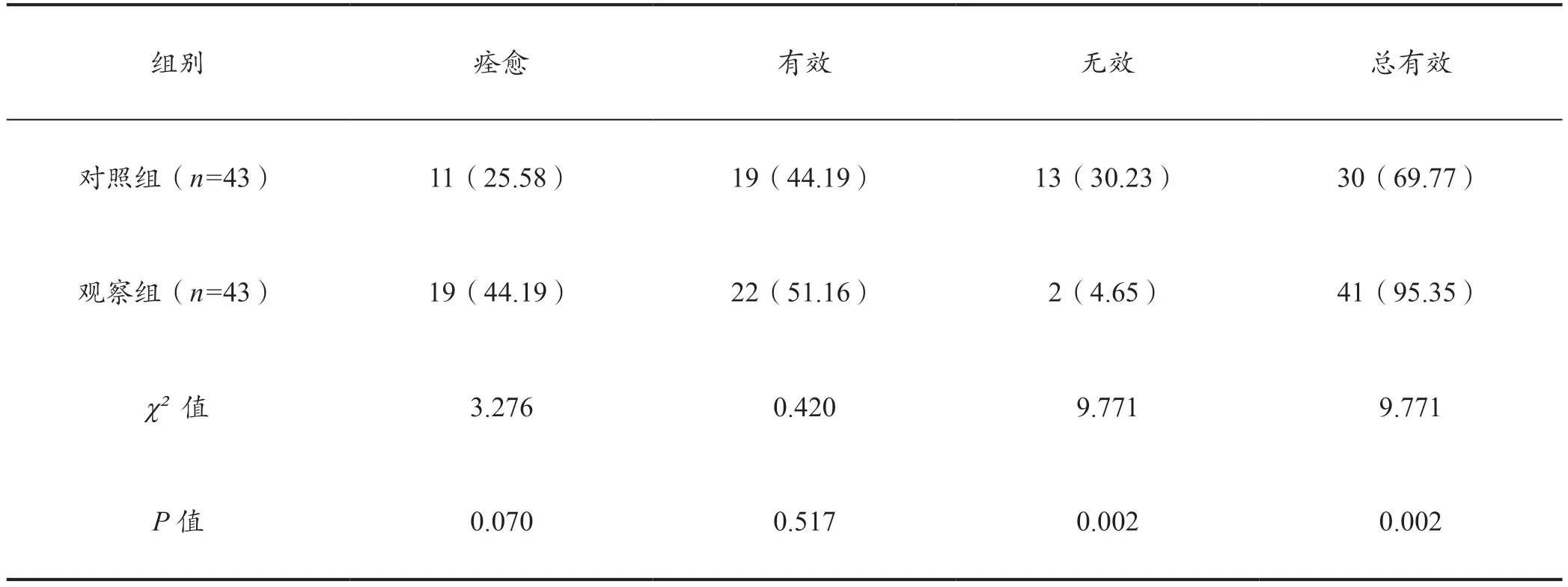
表4 两组临床疗效的对比[例(%)]
3 讨论
急性呼吸窘迫综合征是一种急危重症,患者的呼吸功能受到严重影响。机械通气可以辅助患者完成通气和气体交换,防止呼吸肌疲劳,避免气道阻力影响通气功能,缓解机体的缺氧状态。急性呼吸窘迫综合征在中医理论中属于“暴喘”“肺衰”等范畴,病因为多种因素所导致的气道壅塞、肺失宣降,治宜宣肺平喘、利水通经。本研究所用的宣肺渗湿汤具有温通经脉、固表补气、祛瘀活血、泻肺利水、解郁行气之功效,能辅助治疗急性呼吸窘迫综合征。现代医学研究证实,宣肺渗湿汤具有镇痛、解痉、保护心肌、抗感染、抗氧化、抗炎、改善微循环等作用。在常规治疗和机械通气的基础上加用宣肺渗湿汤治疗急性呼吸窘迫综合征,可通过不同的机制起到治疗作用,提高患者的治疗效果。
SaO2、PaO2、PaCO2是临床常用的血气指标,可反映患者的呼吸功能与酸碱平衡状态,是医生判定低氧血症、呼吸困难程度的重要指标。RI 可以在不受呼吸方式影响的情况下反映肺的通气和气体交换状态,从而判断是否需要实施机械通气。Cydn 可以反映肺组织弹性和气道阻力,机械通气时医生常根据Cydn 调整PEEP。本研究中,治疗后观察组的SaO2、PaO2、Cdyn 均高于对照组,PaCO2、RI 均低于对照组,P<0·05。说明加用宣肺渗湿汤治疗的观察组在改善呼吸功能、纠正低氧血症方面可以获得更好的疗效。急性呼吸窘迫综合征患者的血清NT-proBNP 水平会明显升高,这是因为肺泡受损导致肺循环障碍,增加了心室的负荷。本研究中,治疗后观察组的血清NT-proBNP 水平低于对照组,P<0·05。说明观察组的治疗方案可以更有效地减轻肺泡损伤及肺循环障碍。急性呼吸窘迫综合征患者体内的炎症反应会对肺泡上皮细胞及血管内皮细胞造成损害,增加肺血管的通透性,引发肺水肿,若炎症反应严重,还会导致多器官功能衰竭。PCT、IL-6、TNF-α 是临床常用的炎性指标。本研究中,治疗后观察组的血清PCT、IL-6、TNF-α 水平均低于对照组,P<0·05。说明观察组的治疗方案对抑制炎症反应具有更好的效果。
综上所述,宣肺渗湿汤联合机械通气治疗急性呼吸窘迫综合征效果良好,可改善患者的血气指标,降低RI,提高Cdyn,减轻机体的炎症反应,缩短机械通气时间和ICU 住院时间。
