住院患儿肺炎支原体肺炎大环内酯类耐药情况及临床诊治
2024-03-16顾雨瞳叶剑敏丁国栋
顾雨瞳 杨 芬 叶剑敏 华 丽 李 菁 丁国栋
上海交通大学医学院附属新华医院儿童呼吸科(上海 200092)
肺炎支原体(Mycoplasma pneumoniae,MP)是儿童呼吸道感染的常见病原体,好发于学龄前期和学龄期儿童[1]。在近年统计中,肺炎支原体肺炎(Mycoplasma pneumoniaepneumonia,MPP)可占到儿童社区获得性肺炎的30%~40%[2]。大环内酯类抗生素如红霉素、阿奇霉素等是用于治疗儿童MP 感染的首选药物,然而近年来世界范围内,特别是东亚地区,耐大环内酯类MP菌株的比例逐年上升,可达90%以上[3]。现已证实23 SrRNA基因A2063G、A2064G点突变是导致MP 耐药最常见的突变位点[4‐6]。今年8月起全国范围内MP大规模流行,这对我们的医疗系统造成了沉重的负担[2,7]。本研究收集2023年4月至10月于儿童呼吸科住院的社区获得性肺炎患儿的咽拭子样本,通过靶向高通量测序技术(targeted NGS,tNGS)对病原体进行检查,明确MP阳性率,分析其大环内酯类耐药基因检出率,并对MMP临床特点进行分析,探讨其治疗方案及预后情况。
1 对象与方法
1.1 研究对象
回顾性分析2023年4月至10月上海交通大学医学院附属新华医院儿童呼吸科收治住院的1 425 例社区获得性肺炎患儿的临床资料。纳入标准:①年龄范围6 月龄~16 岁;②明确诊断为社区获得性肺炎[1,8];③临床资料完整。排除标准:①有基础疾病,如先天性心脏病、支气管肺发育不良等;②患儿病情加重转为危重症,转入PICU继续治疗者;③家属自动出院终止治疗或拒绝参与研究。本研究通过医院医学伦理委员会批准(No.XHEC‐D‐2023‐019),患儿监护人均知情同意并签署知情书。
进一步分析其中明确MPP 诊断[1,8]的813 例患儿的MP耐药特征。选取6月及9月作为平日及流行高峰的代表月份,MPP患儿根据所处月份分为平日组(6月组)76例和流行高峰组(9月组)189例;根据是否检出大环内酯类耐药基因分为敏感组64 例和耐药组201例,比较各组间患儿住院天数、实验室指标的差异。再将耐药组201例MPP患儿分为平日耐药组71 例和流行高峰耐药组130 例,分析两组耐药MPP在治疗方式上的差异。
1.2 方法
1.2.1 诊断标准 社区获得性肺炎诊断标准参照第8版《诸福棠实用儿科学》[8]:①具有发热、咳嗽等呼吸道感染症状和/或其他肺外表现;②体征主要有气促、呼吸困难、听诊肺部湿罗音等呼吸道征象;③影像学可有肺实质或肺间质异常改变,伴或不伴有肺部并发症的发生。MPP诊断标准参照儿童肺炎支原体肺炎诊治专家共识[1]:在诊断为社区获得性肺炎的基础上,有以下3条中任意1条者,①血清MP 抗体IgM≥1∶160;②明胶颗粒凝集法测得MP抗体在恢复期和急性期滴度呈4倍或4倍以上增高或减低;③咽拭子或肺泡灌洗液经tNGS检出MP DNA。
1.2.2 耐药基因检测 留取因社区获得性肺炎入院患儿住院当天咽拭子标本,加入核酸保存液中振荡混匀,送tNGS 病原体检测,并进行MP 突变基因型分析(金域呼吸道多种病原体靶向测序)。
1.2.3 临床资料收集 包括患儿年龄、性别、住院天数、白细胞计数(WBC)、C反应蛋白(CRP)、乳酸脱氢酶(LDH)等。
1.2.4 治疗 MPP 治疗参照儿童肺炎支原体肺炎诊疗指南(2023年版)[9]:所选取病例每日静脉滴注阿奇霉素(10 mg/kg,1 天1 次),辅以雾化、祛痰治疗,作为基础治疗。对于大环内酯类药物治疗3 天(包括院前)仍有高热,炎症指标(CRP或LDH)明显增高或影像学提示肺部实变或不张的患儿,加用甲基泼尼松龙静滴抗炎(2 mg·kg‐1·d‐1)。对于大环内酯类药物治疗3 天(包括院前),甲基泼尼松龙治疗24 h后仍有高热且检测到大环内酯类耐药基因者,将阿奇霉素替换为米诺环素胶囊口服(每次2 mg/kg,q12h,首剂加倍)或多西环素胶囊口服(每次2.2 mg/kg,q12h)治疗。存在严重肺内肺外并发症者加用人免疫球蛋白治疗。对大环内酯类药物联合甲基泼尼松龙治疗5~7 天,复查肺部影像较前吸收不明显或有加重的行支气管肺泡灌洗术。
1.3 统计学分析
采用SPSS 24.0 统计软件进行数据分析。计量资料符合正态分布的以均数±标准差表示,两组间比较采用两独立样本t检验;非正态分布的以中位数(P25~P75)表示,组间比较采用秩和检验。计数资料以例数(百分比)表示,组间比较采用χ2检验或Fisher精确概率法检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况
本研究共纳入1 437 例社区获得性肺炎,共排除12 例,其中先天性肺发育不良1 例、先天性心脏病2 例、病情加重转入PICU 继续治疗5 例、自动出院1 例、拒绝参与3 例,最终纳入分析1 425 例社区获得性肺炎,男686 例、女739 例,中位年龄为6(3~8)岁。
2.2 2023年4月至10月MP阳性率变化
在1 425例社区获得性肺炎患儿中,813例为MP阳性,MP 总阳性率为57.1%。从4 月至10 月,MP阳性率逐月上升(12.5%~71.6%)。4 月至6 月MP阳性率为28.9%,为非流行期(平日)。7月MP阳性率为56.9%,为流行前期。8月至10月MP阳性率为71.4%,为流行高峰期。4月至10月各月份间MP阳性率差异有统计学意义(P<0.001),流行高峰期内(8月至10 月)各月份间MP 阳性率差异无统计学意义(χ2=0.03,P=0.983)。见表1。
2.3 2023年4月至10月MP耐药率变化
对诊断为MPP的813例住院患儿进一步检测有无大环内酯类耐药基因突变,其中627 例检出基因突变,MP总耐药率为77.1%。MP非流行期(4~6月)的耐药率93.9%,在进入流行高峰期(8~10月)后,耐药率降低至71.9%。4月至10月各月份间MP耐药率差异有统计学意义(P<0.001)。见表2。
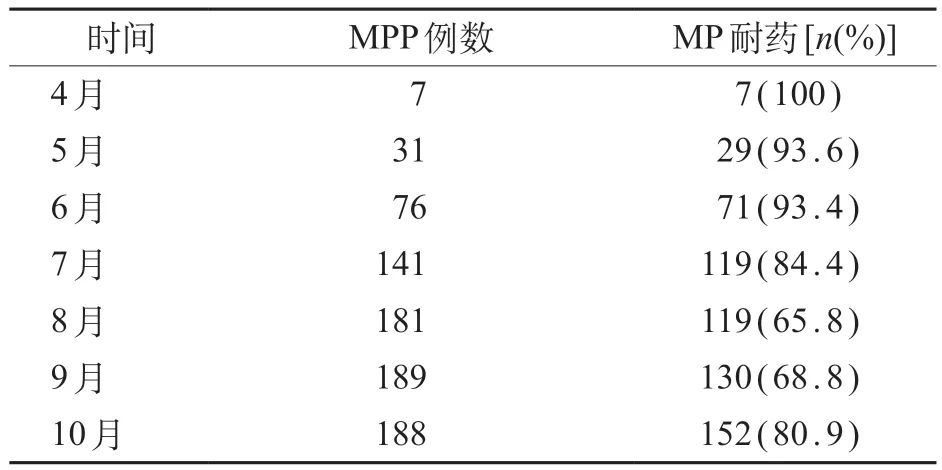
表2 2023年4—10月MPP患儿MP耐药率变化
2.4 平日组和流行高峰组住院天数及实验室指标差异
平日组76例,流行高峰组189例。与平日组相比,流行高峰组住院天数延长,CRP 和LDH 水平更高,差异有统计学意义(P<0.05)。
敏感组64例,耐药组201例。与敏感组相比,耐药组住院天数延长,LDH 水平更高,差异有统计学意义(P<0.05)。见表3。
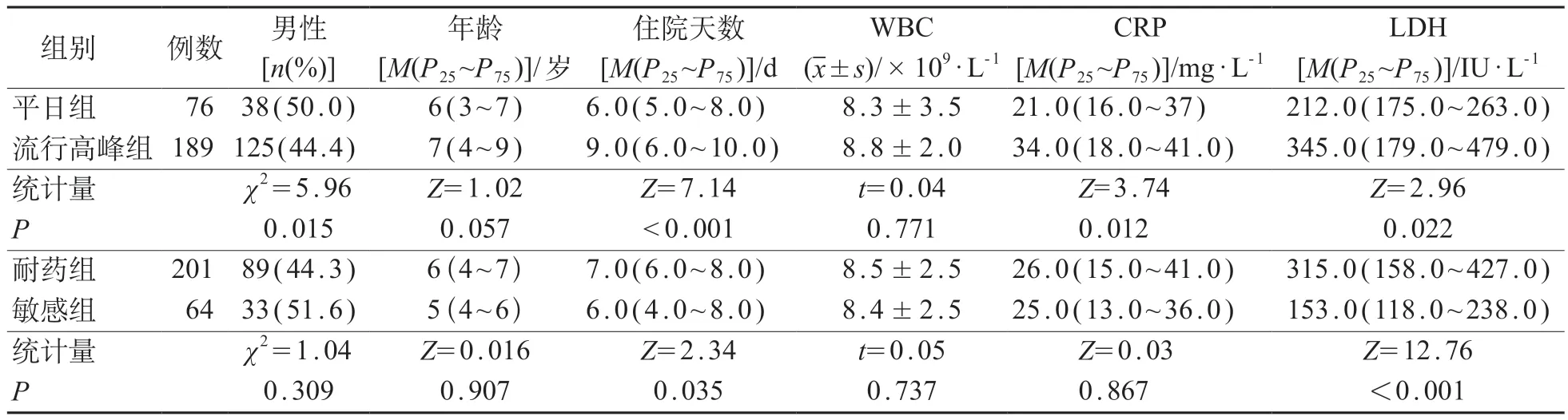
表3 MPP患儿265例住院天数及实验室指标差异
2.5 平日耐药组及流行高峰耐药组治疗方式差异
201 例耐药MPP 患儿中,平日耐药组71 例,流行高峰耐药组130 例。与平日耐药组相比,流行高峰耐药组应用甲基泼尼松龙后退热所需时间更长,四环素类抗生素使用率更高,差异有统计学意义(P<0.05)。见表4。
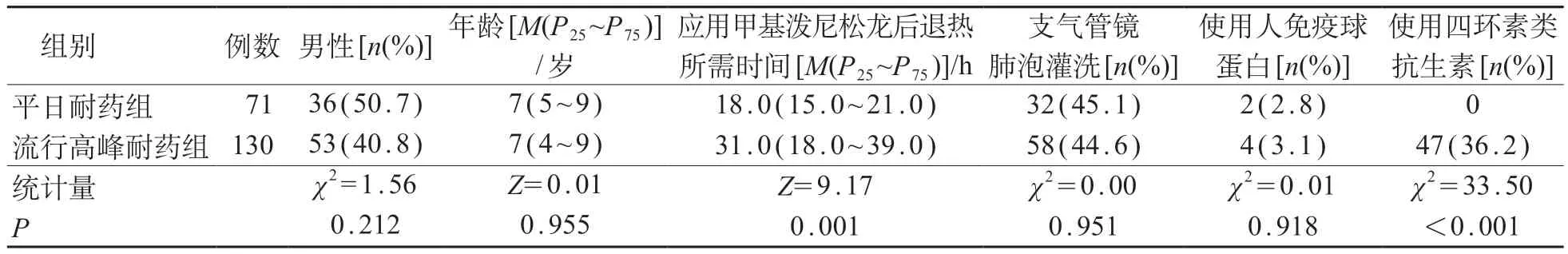
表4 耐药组MPP患儿201例治疗方式差异
3 讨论
MP 隶属于支原体属,通过呼吸道或污染物传播,是引起社区获得性肺炎的主要病原体之一,通常在学校等人员密集场所爆发。MP 流行存在3至4 年周期性流行的特点[10]。本研究显示今年4~10月MP总感染率为57.1%,8~10月流行高峰期MP感染率为71.4%,远高于王亚翠等[11]报道的北京MP感染流行高峰年(2017年)的31.4%。不同于相关研究报道的上海地区MP 感染多发于春夏[12],本次流行高峰位于夏秋季节,且在全国范围内较为一致。此次MP感染率远超以往流行高峰年份的感染率,异常于历年的高发季节。
因MP 结构类似细菌但不具备细胞壁,且考虑到儿童骨骼、牙釉质等组织处在旺盛的生长发育阶段,故大环内酯类药物如阿奇霉素、红霉素等长期以来都是治疗儿童MPP的首选药物。1995年Lucier等[13]通过对红霉素诱导筛选出大环内酯类耐药突变MP菌株基因,发现23S rRNA编码基因2063或2064位发生A 到G 的点突变使大环内酯分子对MP 核糖体亲和力下降,导致MP对大环内酯类药物耐药。2001年日本的Okazaki 等[14]首次从MPP 患者体内分离到耐药菌株,后各国都持续监测国内MP耐药情况。根据历年公布的数据,MP 耐药率逐年走高,其中以东亚地区为主,欧美地区耐药率相对较低[15‐17],本研究结果显示在MP非流行期(4~6月),耐药率约93.9%,与国内其他研究结果相近[18‐19]。但随着MP流行高峰的到来,住院患儿MP耐药率从93.9%(非流行期)降低至71.9%(流行高峰期)。在Nakamura等[20]研究中发现MP 耐药率历年变化幅度较大,与本研究中平日和流行高峰期间耐药率变化类似,由此推测本次流行中MP 可能存在新的突变或既往特殊株型的出现,导致感染后的免疫炎症反应较重,引起MP 感染患儿的住院率上升,降低了住院患儿中的耐药MP占比。
本研究发现,耐药MPP 患儿住院时间更长,LDH 更高,WBC、CRP 水平与敏感组差异不大,这与相关研究[21]相符,提示耐药MPP存在更强的免疫炎症反应。与平日组(非流行期)相比,有着相对较低的MP耐药率的流行高峰组,住院天数反而更长,CRP 及LDH 水平更高,我们需要警惕,本次流行高峰的MP 株型存在诱发强免疫炎症反应的新机制或儿童人群免疫反应出现了新的变化。
现已明确的MP 引起的免疫反应中,炎症因子白细胞介素(IL)‐8、IL‐18起到了级联放大的作用[22],LDH等反映炎症反应的指标明显增高[23‐24],往往也预示常规剂量的糖皮质激素治疗无效[25],耐药MPP存在更强的免疫反应[21]。大环内酯类药物除了抗MP作用外,也有免疫调节的效果[26],结合全身糖皮质激素的应用可以明显改善患儿临床症状及影像学表现[27],故在本研究中平日耐药组MP耐药率虽高,但并未出现大环内酯类药物联合甲基泼尼松龙治疗后退热时间大于24 小时的患儿(中位退热时间18小时)。而在流行高峰组耐药组中MPP 患儿应用糖皮质激素后退热所需时间更长(中位退热时间31小时),更需要加用四环素类药物进行治疗,这与以往经验不同。
综上所述,2023年8至10月为MP流行高峰,感染率高于平日,但住院患儿的MP耐药率低于平日。与平日(6 月)相比,流行高峰期(9 月)的MPP 感染免疫应答反应更强,表现为更长的住院时间和更高的炎症指标,需考虑存在MP新突变株的可能。大环内酯类联合糖皮质激素治疗对流行高峰期耐药MPP治疗效果欠佳,更需要加用四环素类药物控制感染。这要求我们进一步研究本次高峰期是否存在特殊MP株型及易感人群的免疫反应变化,以寻找更佳的治疗手段。
