阻塞性睡眠呼吸暂停综合征的中医辨证与多导睡眠监测相关性研究*
2024-03-11江西中医药大学研究生院
江西中医药大学研究生院
蔡汝然 万琛宜△ 程绍民 熊英琼△(南昌 330000)
提要 目的:探讨阻塞性睡眠呼吸暂停综合征(OSAHS)的中医辨证分型与多导睡眠监测(PSG)指标的相关性,为阻塞性睡眠呼吸暂停综合征的临床诊断、中医辨证分型寻找客观依据。方法:本研究选取2020年4月至2022年11月南昌大学第一附属医院已确诊为OSAHS的患者64例,采集患者中医望闻问切的四诊资料,由高年资中医进行虚实分类和辨证分型,进行多导睡眠仪监测,采集睡眠呼吸暂停低通气指数(AHI)、夜间最低血氧饱和度(LSPO2)、身体质量指数(BMI)等指标,统计分析OSAHS的中医辨证分型与上述指标的相关性。结果:经统计学分析,OSAHS的不同中医证型之间AHI值、LSPO2值有差异,且差异具有统计学意义(P<0.05),BMI值无差异(P>0.05)。痰瘀互结证AHI高于其他证型,痰湿内阻证AHI和肺脾气虚证AHI低于其他证型;痰湿内阻证LSPO2高于其他证型,痰瘀互结证LSPO2和肺脾气虚证LSPO2低于其他证型;OSAHS的证型与AHI、LSPO2水平具有相关性,痰湿内阻证与AHI值呈负相关,与LSPO2值呈正相关,且相关性高,痰瘀互结证与AHI值呈正相关,与LSPO2值呈负相关,且相关性高。结论:AHI值和LSPO2值水平与OSAHS的证型有一定的联系,AHI值越低,LSPO2值越高痰湿内阻证的可能性越大;AHI值越高,LSPO2值越低痰瘀互结证的可能性越大,患者病情较重。
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是一类由于上气道阻塞而在睡眠过程中不断出现呼吸停止或气流受限的疾病。OSAHS可引发神经、内分泌、心血管等全身多系统多器官的损害,严重者可能会引起猝死[1]。据统计我国OSAHS患病率约为4%[2],已然成为了危害健康的公共卫生问题。然而OSAHS患者的就医状况却令人担忧,多数人仍缺乏对本病靶器官损伤或其并发症的认知[3]。
本病首选的疗法是持续气道正压通气(CPAP),但其缺点也很明显,如不易携带、价格昂贵、患者不适感等,因此患者治疗的依从性并不高。中医治疗OSAHS有着丰富的经验和较大的优势,且患者更易接受[4]。而中医的精髓在于辨证论治,辨证的准确性直接关乎临床疗效,然而本病的辨证和治疗多为医家个人经验,且各自成说,对经验不够丰富的医者而言更是难以准确地进行辨证,从而加大了本病的治疗难度。
本研究旨在立足于本病的证型,探求是否能通过某些客观化的指标作为辨证时的指导和参考,这可能对于本病的临床诊疗工作具有一定的意义,也有利于OSAHS中医研究成果的进一步发展推广。
1 临床资料与实验内容
1.1 临床资料
1.1.1 研究对象:本研究选取2020年4月至2022年11月期间于南昌大学第一附属医院确诊为OSAHS的患者64例。患者的年龄介于14~85岁,平均年龄53.47±15.66岁。其中男性OSAHS患者52例,女性患者12例,男女患者比率13∶3。
1.1.2 实验仪器:多导睡眠监测仪(品牌:日本光电,32导,产品编号:EEG-1200C)。
1.1.3 诊断标准
1.1.3.1 西医诊断标准:根据《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[5],整合本病的诊断标准如下:(1)临床有典型的夜间睡眠打鼾伴呼吸暂停、日间嗜睡[嗜睡量表评分(ESS)>9分]等症状,查体可见上气道任何部位的狭窄及阻塞,呼吸暂停低通气指数(AHI)>5次/h 者可诊断 OSAHS;(2)对于日间嗜睡不明显(ESS评分<9 分),AHI>10 次/h 者或 AHI>5/h,同时存在认知功能障碍、高血压、冠心病、脑血管疾病、糖尿病和失眠等 1 项或1项以上OSAHS合并症者也可确立诊断。
1.1.3.2 中医辨证分型标准:采集患者的四诊资料,由高年资中医师进行辨证,参考中国中医药出版社新世纪第四版《中西医结合耳鼻喉科学》[6]及2019年版《鼾症专家诊疗共识意见》[7]中的证候标准进行辨证分型。具体标准如下:(1)痰湿内阻证:鼾眠,其声沉闷,夜间呼吸暂停及憋醒,白天头晕,形体肥胖,身体重着,口干不欲饮,或有咳喘,或有咳白黏痰。舌体胖大、边有齿痕,舌苔白厚腻,脉多濡滑等。(2)痰热内蕴证:睡时打鼾,声音响亮,呼吸急促,鼻息灼热,喉间痰鸣,痰黄而黏,或面红,憋气,胸部闷痛,口干,身热烦躁,口臭,多汗,小便短赤,大便干结。舌红苔黄腻,脉滑数等。(3)痰瘀互结证:夜间鼾声如雷,经常憋醒,体态肥胖,痰多胸闷,恶心纳呆,白天嗜睡,鼻咽腔狭窄,悬雍垂肥厚或鼻腔内息肉生长。舌体胖大,或黯或有瘀点,苔白腻,边有齿痕,脉弦滑或涩等。(4)气虚痰瘀证:鼾声时有时停,进行性体重增加或肥胖,日间嗜睡,精神不振,健忘。舌体胖大,舌质黯,苔白厚腻,或伴有舌底络脉青紫,脉沉涩或弦滑等。(5)肺脾气虚证:打鼾,其声低弱,甚或呼吸反复暂停,胸闷气短,乏力嗜睡,头晕健忘,虚胖,食少便溏,记忆力衰退。舌淡,苔白,脉细弱等。(6)脾肾两虚证:鼾声轻,呼吸浅促,甚至呼吸暂停,头晕健忘,喘息气促,腰膝酸软等。
1.1.4 纳入、排除标准
1.1.4.1 纳入标准:(1)性别、年龄不限;(2)与诊断OSAHS的中西医标准相符合,并经过多导睡眠检查确诊;(3)符合医学伦理学。
1.1.4.2 排除标准:(1)严重呼吸衰竭须气管插管者;(2)严重肝肾功能衰竭者;(3)合并感染性休克者;(4)存在先天上呼吸道解剖结构异常者等。
1.2 实验内容
1.2.1 观察指标:采集患者的多导睡眠监测(PSG)数据,记录患者的身体质量指数(BMI)值、AHI值和夜间最低血氧饱和度(LSPO2)值。BMI的公式=体重(kg)/身高(m)2(其中BMI值小于18.5 kg/m2为偏瘦,BMI值18.5~23.9 kg/m2为正常,BMI值24~27.9 kg/m2为超重,BMI值大于等于28 kg/m2为肥胖)。
1.2.2 统计学分析:采用SPSS 26.0版本软件对本研究的所有数据进行统计学分析。计量资料以均数±标准差表示。所有符合正态分布的数据用单因素方差分析,进行两两比较,不符合正态分布的数据采用秩和检验。计数资料用频数和百分数描述,使用行列表资料的χ2检验,相关性分析采用点二列法,统计结果以P<0.05为差别有统计学意义。
2 结果
2.1 各证型OSAHS患者AHI水平 结果显示本研究纳入患者64例,其中痰湿内阻证患者23例,痰热内蕴证12例,痰瘀互结证19例,肺脾气虚证10例,各占比35.94%、18.75%、29.69%、15.63%,AHI值为33.717±24.223次/h,组间比较差异有统计学意义(P<0.001)。各证型AHI值组间两两比较的结果显示:痰瘀互结证AHI值高于其他三种证型(P<0.001),痰热内蕴证AHI值高于痰湿内阻证和肺脾气虚证(P<0.001),而痰湿内阻证和肺脾气虚证AHI值差别无统计学意义(P=0.676)。详见表1。
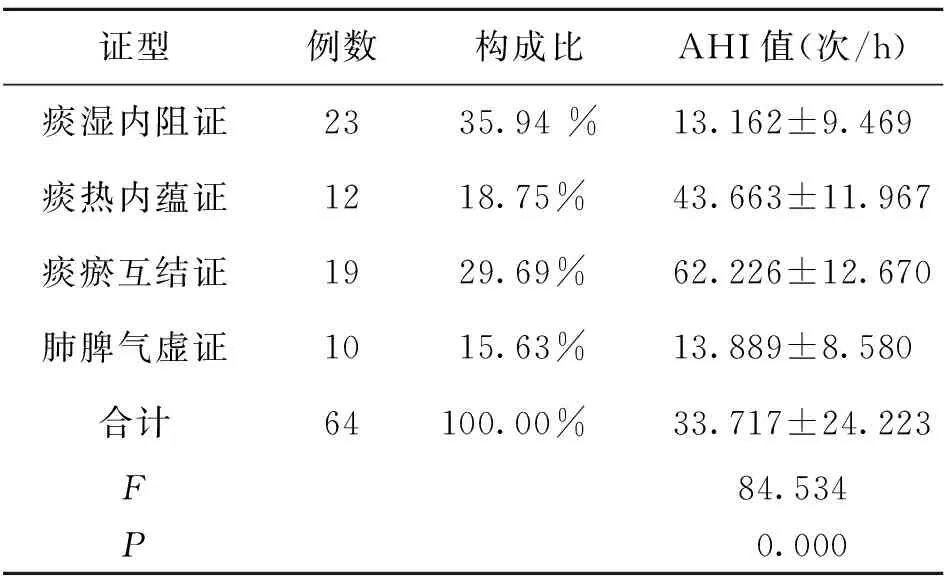
表1 各证型OSAHS患者AHI水平
2.2 各证型OSAHS患者LSPO2水平 结果显示LSPO2水平为69.05%±11.872%,组间比较差异有统计学意义(P<0.001)。各证型AHI值组间两两比较的结果显示:痰湿内阻证LSPO2水平高于其余三种证型(P<0.001),痰热内蕴证LSPO2水平高于痰瘀互结证与肺脾气虚证(P<0.001),而痰瘀互结证与肺脾气虚证的LSPO2水平差别无统计学意义(P=0.240)。详见表2。
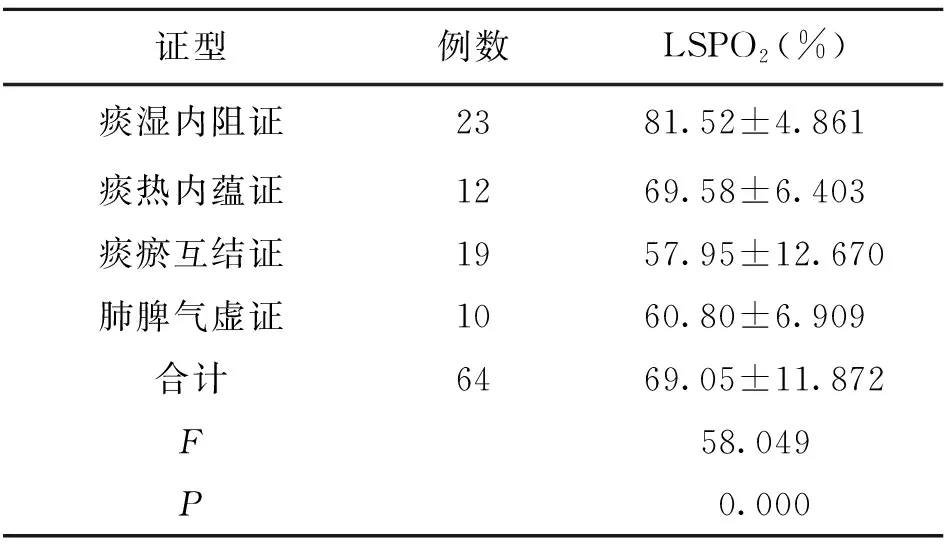
表2 各证型OSAHS患者LSPO2水平
2.3 各证型BMI值水平 结果显示64名患者的肥胖/超重率为56.25%,各证型肥胖/超重率比较无统计学差异(P>0.05)。详见表3。
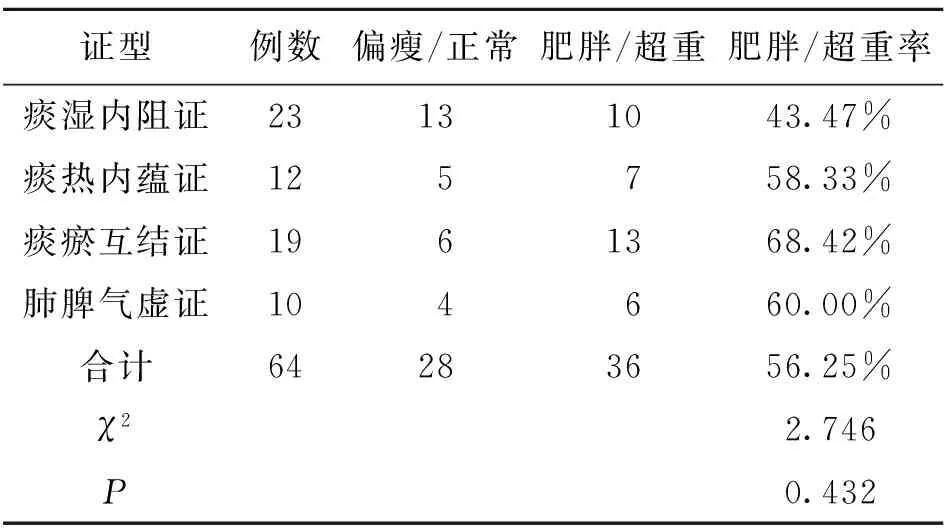
表3 各证型OSAHS患者BMI值水平
2.4 各证型与AHI值、LSPO2值的相关性 结果显示AHI值与痰瘀互结证呈正相关,与痰湿内阻证、肺脾气虚证呈负相关(P<0.05),与痰热内蕴正相关,但相关性无统计学意义(P>0.05)。LSPO2值与痰湿内阻证呈正相关,与痰瘀互结证、肺脾气虚证呈负相关(P<0.05),与痰热内蕴正相关,但相关性无统计学意义(P>0.05)。详见表4。
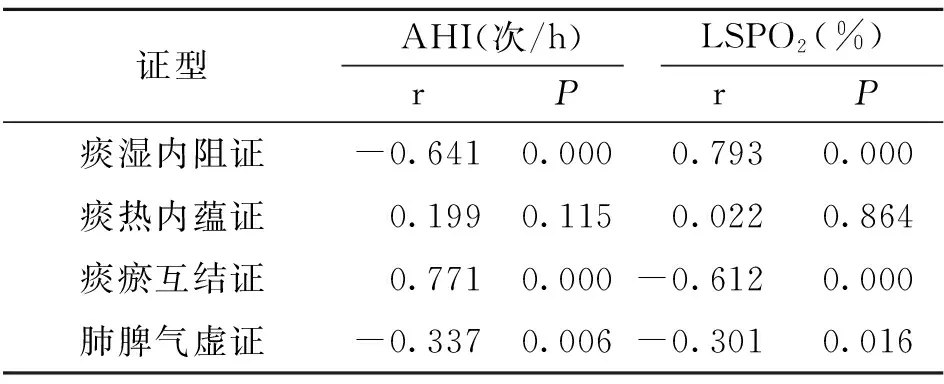
表4 各证型与AHI值、LSPO2值的相关性
3 讨论
根据OSAHS的症状和体征,本病与中医的“鼾症”“鼾眠”相类似。东汉时期张仲景在《伤寒论》中首先提出了“风温为病……鼻息必鼾”的观点[8]。这里的“鼾”是张仲景论述的外感热病的一个兼症,也由此可知外感热病也是鼾的病因之一。隋朝巢元方在《诸病源候论》中首次提出了“鼾眠”的病名,并进一步指出本病的病因病机为肥胖之人气血沉厚导致喉间气道狭窄,气运行不利所致[9]。近代医家张锡纯在《医学衷中参西录》中指出“嗜睡无节……忽然昏倒鼾睡者……知其肾经实而且热也”,张锡纯认为肾经实热是本病的病机,进一步拓展了中医对本病的认识[10]。国医大师王琦认为本病的病机归纳为先天体质易生痰湿,后天饮食失调损伤脾胃从而内生痰湿,痰湿贮肺,壅塞气道则为鼾眠[11]。关于本病的病因病机各家之言不尽相同,但一致认为肥胖和痰湿是本病发病的核心和关键因素。现代医学认为OSAHS的发病主要与各种因素引起上气道解剖异常所导致的气道塌陷有关,也与呼吸系统的稳定性下降、肺容量降低等因素相关[12]。OSHAS的发病机制比较复杂,目前尚未完全明确,但中医治疗的疗效是肯定的。
OSAHS的证型长期以来缺乏统一和详细的标准,这也给本病的治疗增加了难度,为此许多学者展开了对本病证型的研究。如曾圣凯等[13]在研究中发现痰湿型和痰热型为OSAHS的常见证型,其次分别为痰瘀互结证、脾气虚型、肾阳虚型。许李娜等[14]的研究中发现532例OSAHS患者中痰湿阻滞证222例(41.73%),痰热内蕴证202例(37.97%),痰瘀互结证76例(14.29%),气滞血瘀证32例(6.02%)。蒋凡等[15]在345名患者中得出5种证型,气滞痰瘀证(占32.22%)、痰湿内阻证(占26.75%)、肺脾气虚证(占23.40%)、痰热内蕴证(占10.33%)、肾阳亏虚证(占7.29%)。陈飞等[16]对167位患者的证候条目进行聚类分析,发现痰湿内阻证占比47.53%,痰热内蕴证19.14%、气滞血瘀证18.52%、肺脾气虚证14.81%,以痰湿内阻证为主。本研究共纳入64名OSAHS患者,筛得痰湿内阻证、痰热内蕴证、痰瘀互结证、肺脾气虚证4种证型,痰湿内阻证占比最高(35.94%),肺脾气虚证占比最低(15.63%),与陈飞等人的研究结果基本一致。四证之中痰证相关证型占比超过80%,提示本病与痰有密切关系,这也与业内大多数研究基本相符。
AHI水平和LSPO2水平是PSG数据中评判患者病情的重要指标,与本病关系密切,也是衡量患者是否好转的重要依据。其中以AHI值为主要评判依据,LSPO2值为次要依据[17]。有研究表明AHI值与本病痰证、瘀证、脾虚证的严重程度呈正相关,LSPO2值与本病肾虚证、肺虚证、瘀证的严重程度亦呈正相关[18]。马云莉等[19]的研究表明PSG中AHI、LSPO2、BMI等指标在指导本病的中医辨证分型上具有重要意义,并指出痰瘀互结证在病情上更为严重。赵洋等[20]总结了本病的辨证分型及中医源流,认为本病早期以痰湿、痰热证型为主,肺脾气虚证型由痰湿发展而来,而瘀血是本病重症的重要因素,因此痰湿内阻证是本病初期证型之一,痰瘀互结证应是本病最严重的阶段。基于上述认识,AHI水平和LSPO2水平在OSAHS中医证型判断中的辅助作用不可忽视,另外同一证型的病情轻重判断也可以参考其水平。本研究结果显示四种证型之间AHI水平、LSPO2水平具有一定的差异,BMI值无明显差异。痰瘀互结证AHI值远高于其他证型,痰湿内阻证、肺脾两虚证AHI值远低于其余证型,且痰瘀互结证、痰湿内阻证与AHI值分别呈正向或负向的关系,相关性高;痰湿内阻证LSPO2水平远高于其余证型,痰瘀互结证、肺脾气虚证远低于其余证型,且痰湿内阻证、痰瘀互结证与LSPO2分别呈正向或负向相关的关系,相关性高。痰瘀互结证相较于其他证型AHI值高,夜间最低氧分压低,而痰湿内阻证却与之相反的这种特点表明从痰湿到痰瘀的过程中,AHI值越来越高,LSPO2值越来越低,病情也越来越严重。各证型之间AHI水平和LSPO2水平的变化上述论断和既往的研究结果是一致的。肺主气司呼吸,朝百脉,助心行血,机体需要肺来完成与外界的气体交换以维持生命。痰瘀互结证的患者由于气道塌陷、鼻甲肥大等原因,导致患者夜间睡眠之时气体交换出现障碍,迁延日久则使肺气虚弱,而气行则血行,气不行则血亦不行,加之体内素有痰浊,痰浊内阻因此血行更加受阻,瘀血随之而产生。因此患者在夜间严重缺氧,血氧饱和度也偏低,睡眠呼吸暂停指数偏高,病情也最为严重。而肥胖是本病重要的发病因素之一,与本病关系密切,研究表明BMI每提升1个标准,OSAHS危险上升约4倍[21]。而按照BMI值来划分偏瘦、正常、超重4类在各证型中无明显差异,但肥胖和超重患者的比例为56.25%,表明肥胖确实与本病密切相关。
尽管本研究发现AHI值、LSPO2的检测与OSAHS的中医证型有一定的关联,但仍缺乏大样本的支持和更详尽的量化指标。中医的精髓在于辨证论治,只有在四诊合参的基础上,现代医学的检测手段方能为此而提供价值,如仅仅以检测数据作为判断证型的支撑是远远不够的。
