急性胰腺炎患者早期液体复苏管理审查指标的制订及障碍因素分析
2024-03-04厉丽朱丽群张文华周英凤阮园孙国付包磊杨丽萍仲蕾媛张炜
厉丽 朱丽群 张文华 周英凤 阮园 孙国付 包磊 杨丽萍 仲蕾媛 张炜
(1.江苏大学附属医院,江苏 镇江 212001; 2.复旦大学护理学院,上海 200032)
急性胰腺炎(acute pancreatitis,AP)是消化系统常见的急腹症之一,其发病率在全球范围内呈逐年攀升趋势[1-2]。胰腺的炎症反应常会引起炎症介质释放、血管渗透增加、第三间隙水分丢失,导致患者血容量不足,影响器官组织灌注,从而引起全身微循坏障碍[3]。国内外指南[4-6]均指出,AP的早期阶段,即在诊断为AP后24~48 h内,液体复苏是唯一有效的治疗方法,其有助于逆转胰腺微循环障碍,增加组织灌注,预防胰腺坏死和器官衰竭等并发症。然而,目前临床医护人员未基于最佳证据实施液体复苏管理,多偏向于临床经验,回顾性研究显示,不规范的液体复苏增加了补液不足或补液过量的风险,增加并发症和病死率[7-8]。UpToDate专家工作组[4]指出,AP的早期液体复苏应采用目标导向液体管理策略,在实施过程中需要频繁评估患者的液体需求,根据其临床评估及实验室监测指标动态调整补液量及速度,才能阻止胰腺组织坏死、减少局部及全身并发症。本研究以知识转化框架(knowledge-to-action framework,KTA)为指导[9],组建多学科团队,采用循证方法获取AP患者早期液体复苏的最佳证据,科学制定审查指标、规范测量临床实践行为,精准识别造成临床现况与最佳证据之间差距的障碍因素,并拟定行动策略,为驱动证据向实践的转化提供参考。
1 资料与方法
1.1确定循证问题采用复旦大学循证护理中心开发的PIPOST模式构建循证问题,即P(Population)证据应用目标人群:AP患者;I(intervention)干预方法:基于早期液体复苏管理的最佳证据:组织管理、评估与监测、补液策略、健康教育;P(Profession)应用证据的专业人员:临床管理者、医护人员;O(Outcome)结局:AP相关并发症的发生率、转入ICU率、医护人员早期液体复苏的规范执行率;S(Setting)证据应用的场所:急诊科、消化科、重症医学科;T(Type of evidence)证据类型:专题证据汇总、指南、证据总结、系统评价、专家共识。
1.2组建团队
1.2.1成立循证小组 由11名成员组成,包括复旦大学循证护理中心导师1名,负责项目的指导;护理部副主任1名,循证护理组组长1名,负责对整体方案进行统筹和协调;科主任1名,负责收集医疗专家关于医疗决策的意见;科护士长2名,负责筛选专家小组成员,督促项目实行;科室护理骨干3名,护理研究生2名,负责整理意见,确定审查指标,进行基线调查及障碍因素分析。
1.2.2遴选专家小组成员 本研究遴选专家小组成员共13名,包括3名临床医生(主任医师2名,主治医师1名;均为硕士);10名护士(副主任护师3名,主管护师6名,护师1名;硕士2名,本科8名);专家成员来自消化科、急诊科;工作年限5~30年。
1.3文献检索根据“6S”证据模型自上而下检索数据库[10]:包括 BMJ Best Practice、Up To Date 、乔安娜布里格斯研究所、英国国家临床医学研究所指南库、加拿大安大略注册护士协会、国际网络指南网、苏格兰学院间指南网、国际胰腺学会、美国胰腺学会、美国胃肠病学会、Cochrane Library、PubMed、Embass、CINAHL、Web of science、Nursing consult、医脉通、中国生物医学数据库、中国知网、万方等数据库中所有与AP早期液体复苏管理相关的文献,包括专题证据汇总、指南、证据总结、系统评价、专家共识。以“急性胰腺炎/坏死性胰腺炎/高甘油三酯性胰腺炎/酒精性胰腺炎”“液体复苏/液体治疗/静脉复苏/静脉输液”为中文检索词;以“acute pancreatitis/necrotizing pancreatitis/hypertriglyceridemic pancreatitis/alcoholic pancreatitis”、“fluid resuscit*/fluid therap*/intravenous fluid*/intravenous resuscit*/fluid management”为英文检索词。检索时限为建库至2022年4月20日。 最终纳入15篇文献[2,4-6,11-21],其中专题证据汇总5篇[4,11-14]、指南4篇[6,15-17]、证据总结2篇[18-19]、系统评价2篇[20-21]、专家共识2篇[2,5]。
1.4评价及汇总最佳证据(1)文献质量评价:指南由4名研究员采用AGREE Ⅱ进行独立评价,其余文献由2名评价员采用对应的评价工具进行评价;系统评价采用AMSTAR 2进行评价,专家共识采用JBI循证卫生保健中心(2016版)专家共识评价标准进行评价,专题证据汇总、证据总结根据证据来源的原始文献(除系统评价类原始文献外)选用JBI循证卫生保健中心(2016版)相对应的评价工具[22]。(2)证据等级评价:提取的证据均采用2014版JBI证据预分级及证据推荐级别系统[22]。由临床专家团队根据证据条目的有效性、可行性、适用性、临床意义进行评议,确定该证据是否被纳入。
1.5确立循证护理审查指标进行基线审查审查指标应有效、可信、可测量,且应涵盖结构、过程及结果指标[23]。循证小组成员结合临床情境和专业判断,经过3轮讨论,最终基于15条最佳证据制定了16条审查指标及对应的审查对象及审查方式。于2022年5月1日-10月1日在我院消化科及急诊科开展临床审查,共纳入AP患者117例,护理人员69名。护理人员的纳入标准:获得执业资格;在本专科工作时间≥6个月;同意参与本研究。患者的纳入标准:确诊为AP的患者;年龄≥18岁;患者或家属知情同意。排除标准:入院后即转入ICU的患者;入院24 h内死亡的患者;合并胆管炎需行急诊ERCP手术的患者。计算审查指标的依从率(依从率=执行例数/调查的总例数×100%)。同时采用自制AP早期液体复苏管理的知识测评问卷调查科室69名护士的知识水平,问卷共21个条目,总分100分。本研究已通过医院伦理委员会的批准(审批号:KY2022H0507-11)。
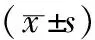
2 结果
2.1纳入的最佳证据及对应的审查方式本研究从组织管理、评估与监测、补液策略、健康教育4个方面对AP患者早期液体复苏管理的证据进行总结,经过FAME评价,剔除可行性不符合的证据1条,最终纳入15条最佳证据,基于最佳证据制定16条审查指标,包括结构指标3条,过程指标12条,结果指标1条,并根据审查指标确定对应的审查对象及审查方法,见表1。

表1 AP早期液体复苏管理的证据内容、审查指标、审查对象、审查方法及审查结果
2.2证据审查结果审查结果显示:仅有1条审查指标的依从率为100%;15条审查指标<60%,其中9条审查指标的依从性为0,具体见表1;护理人员AP早期液体复苏知识测试得分为(43.81±18.45)分(总分为100分),合格率为18.8%。说明最佳证据与临床实践存在较大差距,护理人员对最佳证据的知晓程度掌握程度低。
2.3障碍因素与促进因素分析及制订行动策略基于审查结果,针对执行率<60%的审查指标,本研究小组结合专家评议从证据本身、潜在采纳者和实践环境对利益相关人群进行访谈,深度剖析了循证实践中的障碍因素和促进因素,并制订了相应的行动策略,见表2。
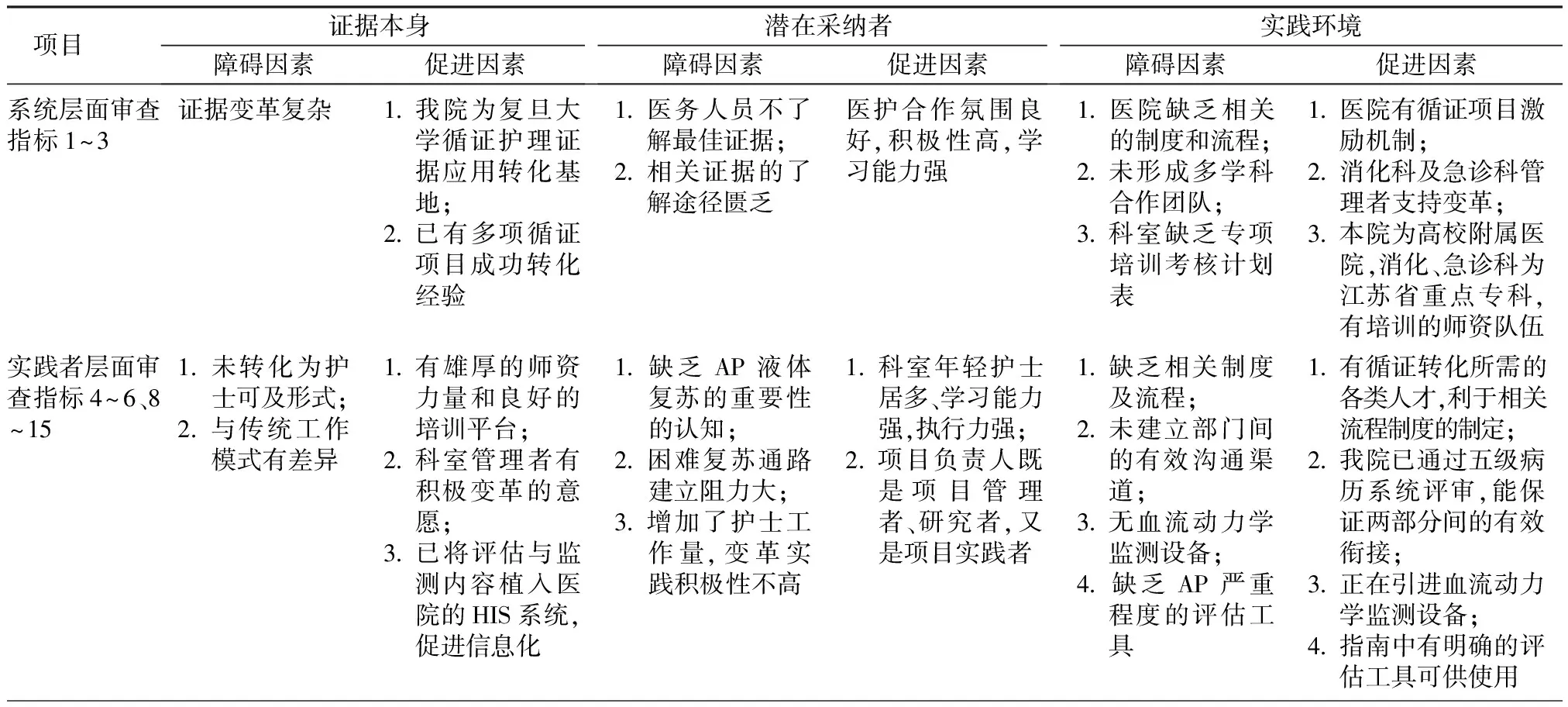
表2 循证实践中的障碍因素、促进因素分析及行动策略制订
3 讨论
3.1 科学制定AP患者早期液体复苏管理审查指标,以明确临床照护质量测量的关键点审查指标作为衡量临床实践的标尺,应满足3个条件:(1)应基于目前的最佳证据,缺乏证据的审查指标会误导临床决策、浪费医疗资源,并对患者造成伤害。(2)应体现临床照护质量的关键点,尤其证据表明对患者结局有重要影响的措施。(3)指标应清晰、可测量且操作性强。胰腺微循环障碍和缺血是AP起病阶段重要的病理生理改变,病情进展易涉及多器官。有文献报道[24]早期补液过多或不足均会增加患者并发症,造成不良结局。本研究根据KTA框架的步骤和思路,通过前期临床调研构建结构化循证问题、组建团队、系统检索并筛选文献,提取整合最佳证据;管理者、研究者和临床专家基于FAME原则,根据具体的实践环境对证据进行剪裁和调整,最终制订23条审查指标,涵盖了组织管理、评估与监测、补液策略及健康教育4方面。表明应用科学制定的审查指标测量临床实践行为,能客观反映AP早期液体复苏管理存在的关键问题。
3.2 规范开展AP患者早期液体复苏管理的临床审查,可为精准识别障碍提供靶点从表1审查结果分析出各方面执行率均偏低,表明临床实践与最佳证据存在巨大差距。因此,循证组对执行率<60%指标进行利益相关人群访谈,深入剖析证据、潜在采纳者和实践环境3个层面的障碍因素。(1)证据层面为证据不可及,改变了既往工作模式,影响证据向临床转化,认为证据过于抽象、可操作性差,不便于护士和患者理解,会阻碍证据临床转化。(2)采纳者层面相关知识和技能有待提高,证据转化增加了护士工作量,这与Lai等[25]研究一致,认为实践者缺乏知识和技能仍然是国内循证护理实践的最大障碍,需要更多的教学策略,提高临床护士和护理管理者的循证实践能力。此外,工作量的增加会导致护士的抵触,这也是循证依从性差的重要影响因素。(3)实践环境层面缺乏变革所需设备、相应的制度流程,以及多学科沟通渠道不畅,导致团队成员不能规范执行早期液体复苏管理。有效的证据转化需要在各个层面创造支持性环境和提供资源,推动变革,因此,应采用量性和质性相结合的方式规范开展临床审查,才能精准进行障碍分析,为制订针对性的行动策略提供参考。
3.3合理拟定AP患者早期液体复苏全程管理的行动策略,以驱动证据成功转化证据转化过程是促进力和阻碍力博弈的过程,只有当促进力大于阻碍力时,转化才会成功。分析本机构的促进因素为:我院为复旦大学循证护理证据应用基地,已有多项循证项目成功转化经验;医护合作氛围良好,积极性高,学习能力强,患者及家属对渴望知晓疾病的相关知识;消化科及急诊科管理者支持变革,已与信息科沟通证据模块信息化平台建设。因此,循证组充分发挥促进因素,拟定相应的行动策略。(1)证据可视化:通过细化AP专科护理标准,将证据融入AP常规护理中,同步建设医护信息化平台,保证证据可及,确保衔接融合。(2)采纳者行为内化:基于审查结果拟定培训方案,并依托循证管理组支持,实施专项培训,提升证据应用科室护士的知识和技能,最后医护联合建立液体复苏系列实施流程,建立专病信息化模块,实现医护关于液体复苏患者的初始临床评估、补液目标监测及方案调整的有效衔接。(3)支持性实践环境:制定实施制度,建立团队,实施成组化管理,强调骨干参与实践决策,授权监督管理,通过信息化建设畅通了部门间沟通渠道,保证了患者液体复苏过程的延续化管理,并引进胸阻抗法血流动力学监测设备,以评估患者失液情况及骨髓腔穿刺技术资质认证为危重患者、困难置管患者液体复苏通路提供技术支持。最后,对证据应用过程实施闭环管理,强调过程控制,确保实践成效。
综上所述,早期液体复苏是AP患者治疗的有效手段已然成为共识,医护人员的临床实践规范性对实施效果有重要影响。因此,本研究以KTA框架为指导,研究者、管理者和实践者戮力同心,基于AP患者早期液体复苏管理的最佳证据制订审查指标,并开展临床审查,结果发现,临床实践与最佳证据之间尚存在较大差距,通过深入辨析证据本身、潜在采纳者及实践环境3个层面的障碍因素,制定相应的行动策略,以促进证据向临床有效转化。由于本研究纳入的证据多来源于国外研究,考虑国内医疗环境和文化差异,需要在证据转化阶段根据实践者反馈进调整、优化干预策略,以提升护理人员依据证据的实践行为,最终改善AP患者的临床结局,提高专科照护质量。
