低高频联合超声在儿童肥胖症中的诊断价值
2024-02-29姚彩芳陈晓康陈泽坤张敏吕国荣
姚彩芳 陈晓康* 陈泽坤 张敏 吕国荣
1 厦门市儿童医院(福建 厦门 361006)
2 福建省泉州医学高等专科学校母婴健康服务技术协同创新中心(福建 泉州 362000)
内容提要 目的探讨低高频联合超声在儿童肥胖症中的诊断价值。方法选择172例正常儿童、52例超重儿童及60例肥胖儿童,比较三组腹壁脂肪厚度、腹腔内脏脂肪厚度、双肾周脂肪厚度,分析超重及肥胖组儿童与体质量指数(BMI)的相关性,评价早期诊断价值。结果肥胖儿童腹部脂肪厚度较超重儿童增厚,超重儿童腹部脂肪厚度较正常儿童增厚,差异均有统计学意义(P<0.05);儿童超重及肥胖最初以腹壁脂肪的厚度增加明显,随着肥胖程度的增加,逐渐出现腹内脂肪的沉积增多明显;超重及肥胖组儿童腹部厚度均与BMI之间呈正相关,P均<0.01;超重组儿童脐下和脐上腹壁脂肪厚度ROC曲线下面积分别为0.92和0.90;肥胖组儿童脐下和脐上腹壁脂肪厚度ROC曲线下面积均为0.99;腹壁脂肪厚度诊断价值较高。结论低高频联合超声检查简便、可靠,可有效诊断及定量评价儿童肥胖症。
近年来,儿童单纯性肥胖症发病明显增多,肥胖尤其是内脏型肥胖对儿童身心健康造成较大损害,导致一系列社会和心理问题,因此早期诊治对改善儿童肥胖情况有较大帮助。超声可清晰观察儿童腹部脂肪分布情况,通过超声定量测定儿童腹部脂肪,可为临床诊治提供直观数据,目前国内外文献尚未见报道。本研究旨在探讨低高频联合超声对儿童肥胖症的诊断价值。
1.资料与方法
1.1 临床资料
随机选择2019年1月~2021年1月本院就诊儿童,年龄3~9岁,平均(6.1±1.5)岁,正常组儿童BMI<相应年龄、相同性别的第85百分位数健康儿童,入组172例;超重组儿童BMI≥相应年龄、相同性别的第85百分位数儿童,入组52例;肥胖组儿童BMI≥相应年龄、相同性别的第95百分位数,入组60例。三组儿童的年龄、性别、出生史等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
纳入标准采用世界卫生组织推荐的肥胖诊断标准[1]及我国肥胖工作小组推荐的体质量指数标准[2]将儿童分成正常、超重和肥胖。
排除标准经体格检查排除先天性心脏病、遗传代谢病史及其他系统疾病,无药物治疗病史,无继发性肥胖者。
1.2 方法
测试仪器使用衡新HCS-200-RT电子体重秤对受试者进行身高和体重的测定并计算BMI;GE Voluson E8彩色多普勒诊断仪进行超声检测,高频线阵探头,频率为7.5~9MHz,低频凸阵探头3~5MHz。
测量方法①腹壁脂肪受检者晨起空腹,去枕腿直仰卧位,双手放于体侧。高频超声探头分别置于腹壁脐上3cm及脐下3cm处,横切,使探头与被检者的皮肤垂直,于呼气末冻结图像,以便排除腹壁紧张和呼吸的影响。在腹中线处测量皮肤与皮下脂肪分界面至腹白线的距离,测量3次取平均值(见图1)。②腹腔内脏脂肪检查体位及方法与测量腹壁脂肪厚度相同。将低频超声探头置于脐上1cm处,横切,测量从壁层腹膜内侧到腹主动脉前壁的距离,测量3次取平均值(见图2)。③双肾周脂肪受检者取侧卧位,低频超声探头位于腋中线与腋后线之间多切面扫查,选取可清晰显示双肾长轴的切面,于吸气末冻结图像,进行双侧肾脏长轴上极及下极肾周脂肪囊最厚处测量,测量3次取平均值(见图3)。

图1.腹壁脂肪厚度测量声像图(注A.脐上3cm 处腹壁脂肪;B.脐下3cm 处腹壁脂肪; 虚线长度即为腹壁脂肪测量厚度)
图2.腹腔内脏脂肪厚度测量声像图(注虚线长度即为腹腔内脏脂肪测量厚度)

图3.肾长轴肾周脂肪厚度测量声像图(注A.肾上极脂肪囊厚度;B.肾下极脂肪囊厚度; 虚线长度即为脂肪囊测量厚度)
1.4 统计学分析
采用SPSS 23.0软件包统计分析所有数据。计量资料用±s表示,多组别间比较采用Kruskal-Wallis秩和检验,组间两两比较采用Mann-Whitney U检验,P<0.05为差异有统计学意义。相关性分析采用Pearson法。采用ROC曲线评价各项脂肪厚度在超重及肥胖患儿的诊断价值,计算曲线下面积(Az)。
2.结果
2.1 正常、超重及肥胖儿童腹部脂肪厚度比较及儿童腹部脂肪厚度随BMI的变化趋势
肥胖儿童腹部脂肪厚度较超重儿童增厚,超重儿童腹部脂肪厚度较正常儿童增厚,差异均有统计学意义(P<0.05),见表1;儿童超重或单纯性肥胖最初以腹壁脂肪的厚度增加明显,随着肥胖程度的增加,逐渐出现腹内脂肪的沉积增多明显(见图4)。
表1.正常、超重与肥胖三组腹部脂肪厚度比较分析(±s)

表1.正常、超重与肥胖三组腹部脂肪厚度比较分析(±s)
注与正常组比,aP<0.05;与正常组比,bP<0.05;与超重组比,cP<0.05
组别指标H P正常肥胖(n=60)脐上腹壁脂肪厚度 0.35±0.18 0.80±0.36a 1.69±0.57bc 177.95 <0.001脐下腹壁脂肪厚度 0.34±0.17 0.83±0.34a 1.52±0.54bc 180.26 <0.001腹腔内脏脂肪厚度 0.30±0.16 0.45±0.38a 0.91±0.80bc 74.41 <0.001右肾上极脂肪厚度 0.62±0.14 0.65±0.21a 0.86±0.22bc 75.09 <0.001右肾下极脂肪厚度 1.24±0.34 1.53±0.41a 2.22±0.55bc 125.54 <0.001左肾上极脂肪厚度 0.60±0.12 0.70±0.14a 0.89±0.24bc 107.11 <0.001左肾下极脂肪厚度 1.68±0.33 1.57±0.41a 2.26±0.53bc 137.76 <0.001(n=172)超重(n=52)
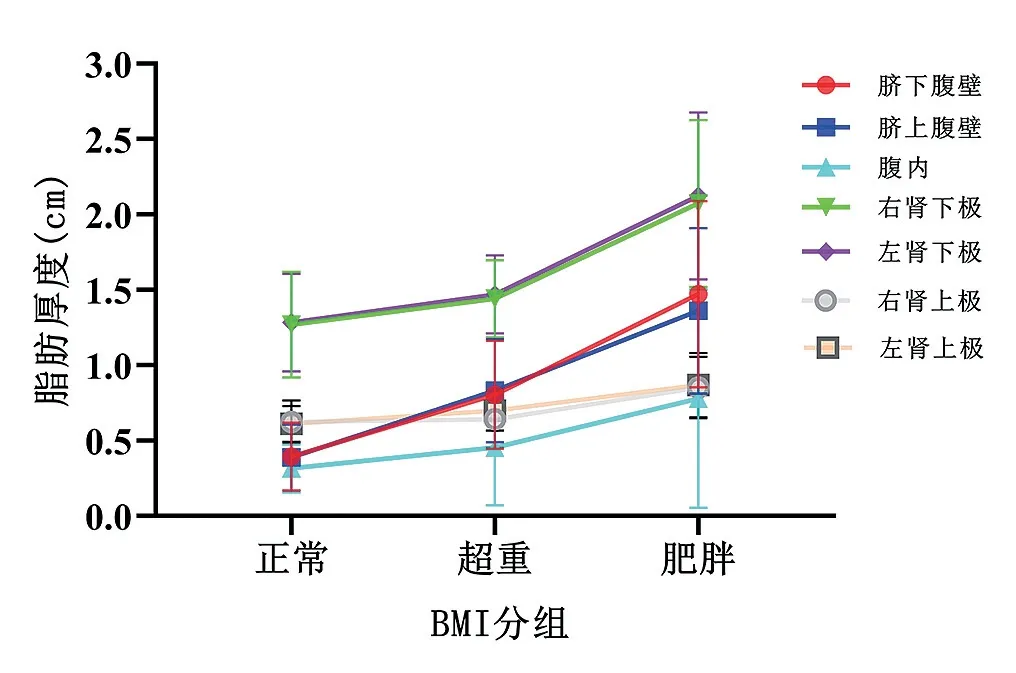
图4.腹部脂肪厚度与BMI 的关系折线图
2.2 超重及肥胖儿童腹部脂肪厚度与BMI相关性分析
超重及肥胖儿童腹壁脂肪厚度、腹腔内脏脂肪厚度、双肾周脂肪厚度均与BMI之间呈正相关,其中脐上及脐下腹壁脂肪厚度与BMI相关性较好(r值分别为0.78、0.73),见表2。

表2.肥胖症儿童腹部脂肪厚度与BMI相关性分析
2.3 超声测量腹部脂肪厚度在儿童肥胖症中的诊断效能
超重组儿童脐下和脐上腹壁脂肪厚度ROC曲线下面积分别为0.92和0.90;肥胖组儿童脐下和脐上腹壁脂肪厚度ROC曲线下面积为均为0.99;腹壁脂肪厚度诊断价值较高,见表3。

表3.超重及肥胖儿童腹部脂肪厚度ROC曲线诊断参数
3.讨论
近年来,随着经济发展,肥胖已成为一个世界性问题,儿童肥胖症的发病率在不断增加。研究显示肥胖儿童更容易罹患高血压、高血脂、冠心病、2型糖尿病等慢性病,儿童肥胖还会造成脂肪代谢异常及糖代谢异常,这也是儿童糖尿病的早期表现[3,4]。肥胖儿童在成年期更容易患肥胖症,还可能过早的患上心血管疾病[5]。肥胖对儿童身心健康会造成较大损害,因此,儿童肥胖问题应引起高度重视,并及早采取措施干预。
依据脂肪在身体的分布,可将脂肪分为腹内脂肪和皮下脂肪。国内外相关研究证实超声能够用来定量成人内脏脂肪,评价内脏型肥胖情况[6-8]。焦玉冰等[9]研究显示应用超声测量腹壁脂肪是可行的,通过腹壁脂肪厚度的检测可以了解人体的脂肪厚度,判断其肥胖程度。本研究通过相关性分析发现肥胖及超重儿童腹壁脂肪厚度、腹腔内脏脂肪厚度及双肾周脂肪厚度均与BMI呈正相关,结果表明超声测量儿童腹部脂肪厚度可作为定量评价儿童肥胖程度的诊断指标。
本研究结果显示超重及肥胖儿童腹壁脂肪厚度、腹腔内脏脂肪厚度及肾周脂肪厚度的ROC曲线下面积大,提示腹壁脂肪厚度、腹腔内脏脂肪厚度及肾周脂肪厚度的测定对肥胖症儿童均有较高的早期诊断价值,以腹壁脂肪厚度的诊断价值更优。
儿童肥胖症目前主要以BMI为诊断标准[10],但BMI未能提供体内脂肪组织分布的信息,脂肪的分布却对不同疾病有不同影响。1985年美国国立卫生研究院指出,脂肪的分布可能比BMI更能预测病死率[11]。大量研究报道,腹内脂肪的堆积与代谢综合征、糖尿病和心脑血管疾病有更强的关联[12,13]。本研究发现儿童超重及肥胖初期以腹壁脂肪的增加明显,随着肥胖程度的加重,逐渐出现腹内脂肪的增多明显,这可能是因为人体脂肪的蓄积有一定规律,当人体能量摄入过剩而使皮下脂肪储存到一定程度时,多余的脂肪才会累积到其他地方,结果提示超声可以早期定量评价儿童脂肪分布类型,为临床早期诊治提供参考依据。
本研究尚存在局限性,本研究选择3~9岁儿童,存在年龄的选择偏倚,有待于进一步扩大样本量及年龄范围。
综上所述,低高频联合超声测量腹部脂肪是早期诊断小儿肥胖症的一项新进展,可以准确测量和评价小儿体内脂肪分布情况,方法简便、安全,可重复性高。
