微创直接前方入路全髋关节置换术治疗股骨颈骨折患者的临床疗效
2024-02-29李凤文
李凤文
凌源市中心医院骨外科,朝阳 122500
股骨颈骨折属于一种常见骨折类型,高龄、骨质量较差人群为股骨颈骨折的高风险人群,可在跌倒等各种外部因素下造成。患者发生骨折后,往往表现为大腿疼痛、腹股沟疼痛等症状,部分患者出现无法走动及患肢缩短等情况。临床针对髋关节疾病治疗时,人工髋关节置换术是常用的一种治疗方式[1]。既往对于人工髋关节置换术,以传统后外侧入路方式较为常见,此种方法应用时手术切口较长,并且需要切断股骨颈周围相关肌腱、肌肉,创伤较大,相关运动功能损伤较大,很难确保患者术后快速康复,因此探究更多有效的治疗方法一直是此领域内研究的热点话题[2-3]。微创直接前方入路全髋关节置换术的有效应用,对关节囊不会造成严重损伤,对于髋关节后方稳定性不会产生破坏,可显著降低髋关节脱位风险[4-5]。本研究选取2022 年1 月—2023 年4 月我院收治的股骨颈骨折患者50 例进行研究,旨在探讨微创直接前方入路全髋关节置换术相比传统后外侧入路全髋关节置换术治疗股骨颈骨折患者的临床效果。
1 对象与方法
1.1 研究对象 本回顾性研究纳入的研究对象来源于凌源市中心医院2022 年1 月—2023 年4 月收治的50 例股骨颈骨折患者。本研究符合我院医学伦理委员会批准。研究对象纳入标准:①所有股骨颈骨折患者通过CT 检查确诊;②均符合全髋关节置换术适应证;③均为初次接受全髋关节置换术治疗的患者;④属于单发Garden Ⅲ或Ⅳ型新鲜骨折者。排除标准:①伴有重要脏器疾病,例如脑部疾病、心脏疾病;②伴有骨肿瘤疾病;③对于麻醉药物曾出现过敏情况。
1.2 方法 纳入患者根据手术采取不同的入路方法分为对照组和观察组,每组25 例。
对照组:采用的治疗方法为传统后外侧入路全髋关节置换术。患者采取侧卧位进行手术治疗。选择好大转子作为手术中的解剖标记,合理完成弧形手术切口的操作,切口长度为11~15 cm。将髋骨后方组织切开,外旋肌群也被切开,以“工”字方式将患者的髋关节囊切开,然后进行髋关节脱位操作。达到脱位效果后,将坏死的股骨头还有截骨有效切除,并将髋臼内软组织以及附近骨赘有效切除。认真打磨患者的髋臼,完成后,合理植入已准备好的髋臼假体,安置好人工髋臼后,检查其关节活动情况。符合安置标准后,清洗伤口逐层缝合,根据情况放置引流管,然后用绷带加压操作稳固髋关节。每位患者都随访观察1 个月。
观察组:采用的治疗方法为微创直接前方入路全髋关节置换术。手术治疗时,患者体位与传统入路不同,采取平卧位。术前先找准入路切口的位置,在髂前上棘外侧2 cm 及髂前上棘下侧2 cm 的位置进行切口展开手术治疗。依次切开附近肌肉肌腱组织。在关节镜指导下,经阔筋膜张肌、股外侧肌与缝匠肌、股直肌的自然组织间隙显露髋关节。利用“工”字方式切开髋关节关节囊,此时股骨颈会充分暴露。以45 度角在股骨颈处切开,然后进行截骨,直至切下股骨头,清理好股骨头的周围组织,对髋骨臼周围进行打磨。打磨好后,放置人工股骨假体于股骨侧后上方关节囊内,对放置假体后的髋关节进行复位操作。复位时要检查髋关节的契合性、灵活度、稳定性等,各方面都检查完毕达到复位要求后,合理放置引流管后,切口位置进行缝合创口,对患者进行为期1 个月的随访观察。
术后情况:观察组术后便可以肢体活动;对照组术后采取平卧位,患者患肢采取中立位;准备软枕放置在两腿之间;术后第1 天,合理展开踝泵训练干预。手术后第2 天,合理展开双拐辅助下行走训练以及助行器训练,训练4 周,4 周后,弃拐杖,合理展开行走训练干预。
1.3 观察指标 对不同手术路径的患者观察下列相关指标:
(1)手术相关指标及住院时间比较:手术相关指标包括术中出血量、手术切口长度、术后引流量。
(2)两组髋关节功能评分比较:利用Harris 髋关节评分(Harris hip score)展开评定,该评分包括功能评分、关节活动度评分、疼痛评分以及行走评分,各维度评定分值范围为0~25 分,分值越高,患者的髋关节功能越好。
(3)两组总体健康状况比较:利用健康调查简表(SF-36)评估患者生存质量,分值范围为0~100 分,分值越高,被评估患者的健康状况越好。
(4)围手术期并发症总发生率:并发症包括出血、骨穿孔以及麻木等。
1.4 统计学方法 本研究中采用的统计学软件为SPSS 23.0。计数资料的表现形式为n(%),检验工具为χ2检验;计量资料的表现形式为±s,检验工具为t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 基线资料 共纳入50 例患者,每组25 例。对照组:男性18 例(72.0%),年龄范围65~78 岁,平均年龄(69.25±3.15)岁;Garden 分型:Ⅲ型、Ⅳ型患者例数分别为19 例、6 例;观察组:男性17 例(68.0%),年龄范围62~79 岁,平均年龄(69.33±3.17)岁;Garden 分型:Ⅲ型、Ⅳ型患者例数分别为20 例、5 例;两组的基线资料比较无统计学差异(均P>0.05)。
2.2 两组手术相关指标及住院时间比较 观察组出血量以及术后引流量少于对照组,手术切口长度以及平均住院时间短于对照组(P<0.05)。见表1。
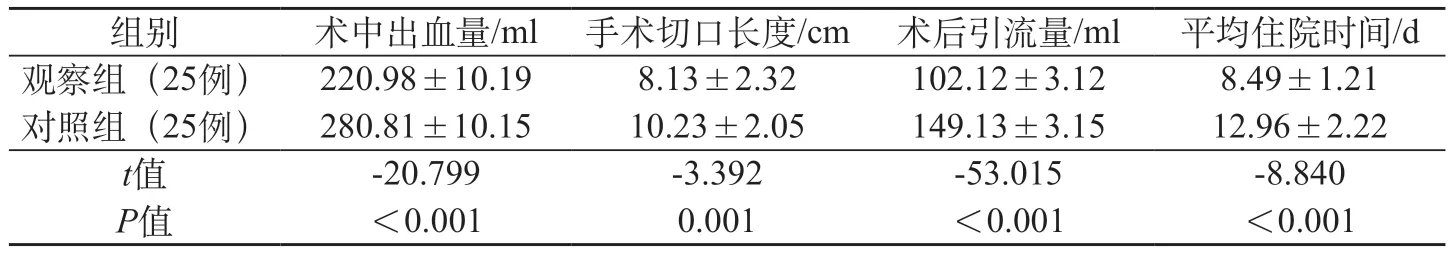
表1 两组骨折患者的股骨颈手术相关指标及住院时间比较
2.3 两组髋关节功能评分比较 术前,两组髋关节功能各项评分及总评分均未见统计学差异义(P>0.05);术后,相比对照组,观察组髋关节功能评分、关节活动度评分、疼痛评分以及行走评分均更高(P<0.05)。见表2。
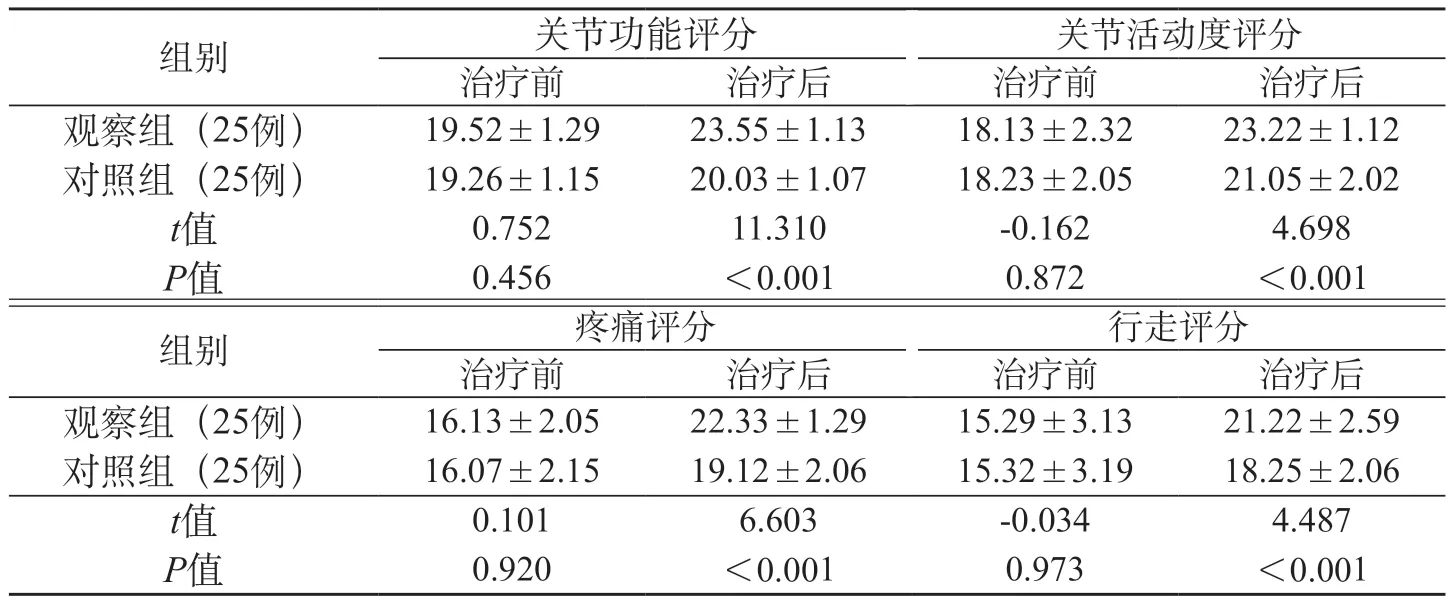
表2 两组髋关节功能评分比较(分)
2.4 两组健康状况SF-36 评分比较 术前,两组SF-36各项评分及总评分比较,差异不明显(均P>0.05);术后,观察组SF-36 量表的各项目评分及总评分均更高(均P<0.05)。见表3。
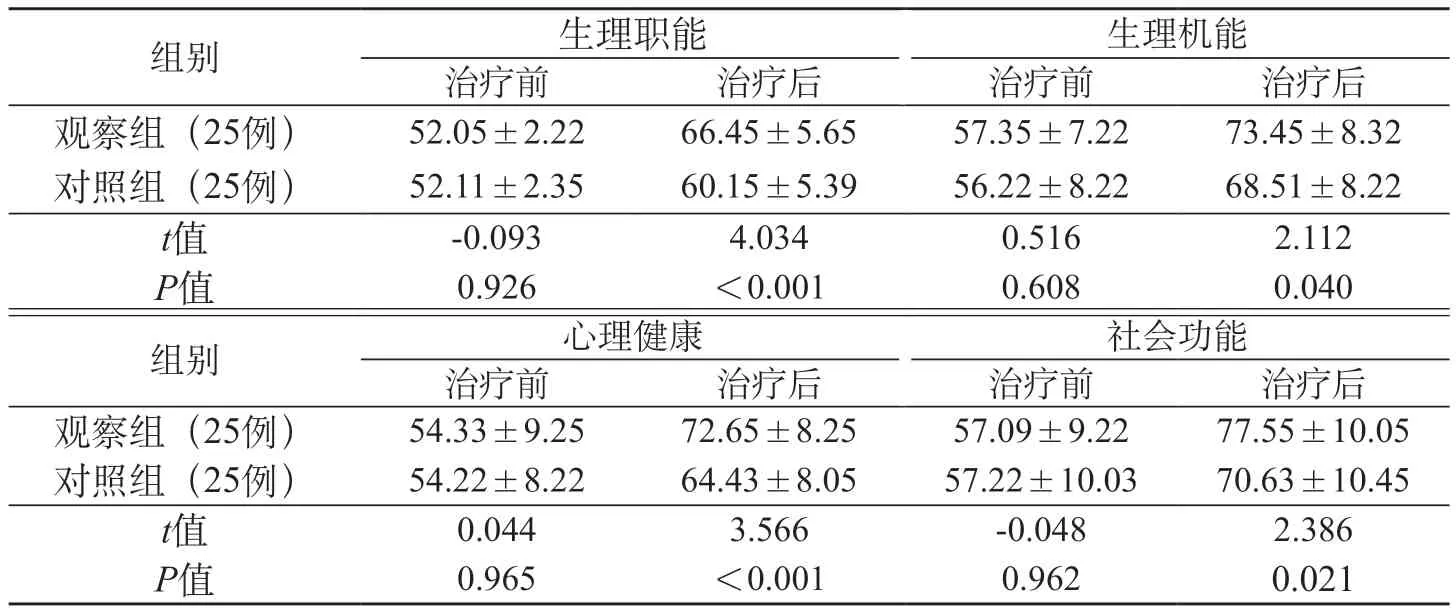
表3 两组健康状况SF-36评分比较(分)
2.5 两组并发症总发生率比较 观察组发生出血、骨穿孔以及麻木的总发生率4.00%低于对照组的32.00%(P<0.05)。见表4。
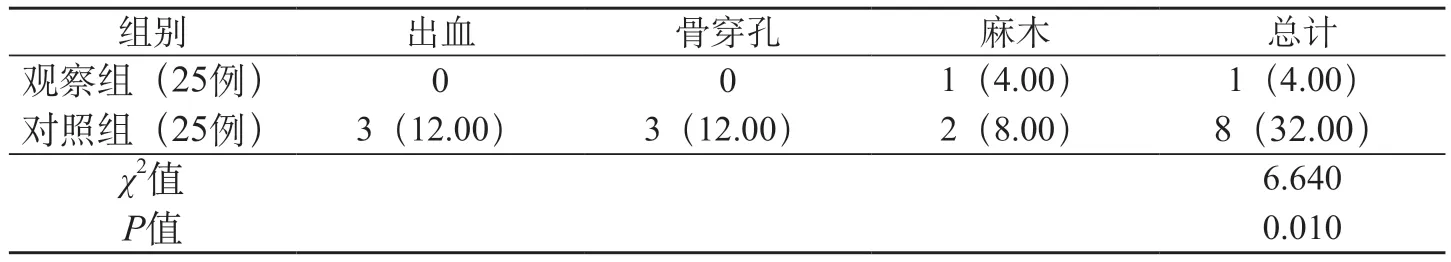
表4 两组并发症总发生率比较 [例(%))]
3 讨论
在髋部骨折众多骨折类型中,股骨颈骨折发生率很高。临床治疗上,全髋关节置换术是最常应用的治疗方式,可以很好恢复机体的髋关节活动功能及行走[6-7]。既往传统的后外侧入路全髋关节置换术方式虽然可很好地改善髋关节功能,但对于合并多种基础疾病的老年患者表现出一定的局限性,因此,临床上还需要探究更为有效的手术方式以适用更多的患者人群。
本研究结果发现,对于股骨颈骨折患者,实行微创直接前方入路的全髋关节置换术的观察组,术中出血量以及术后引流量,相比实行传统的后外侧入路全髋关节置换术的对照组,均显著减少,手术切口长度以及平均住院时间也显著缩短。手术后,观察组股骨颈骨折患者的髋关节功能评分(包括关节功能评分、关节活动度评分、疼痛评分以及行走评分)相比对照组患者,也明显提升。对于患者的总体健康状况,应用SF-36 评分(包括生理职能、生理机能、心理健康、社会功能等项目)评价,手术后,观察组股骨颈骨折患者的总体健康状况呈现出显著提升。对于围手术期出现出血、骨穿孔以及麻木等并发症方面,与对照组相比,观察组骨折患者出现并发症总发生率显著降低。本研究结果同王寿军等[8]研究结果的结论一致。分析以上结果原因,传统的后外侧入路全髋关节置换术方式,虽然能够改善患者髋关节功能,但仍然呈现出多方面的局限性,如对于高龄患者、合并患有内分泌系统疾病的患者以及心血管疾病患者等,这部分患者对于传统手术模式表现出较差的耐受性,导致住院时间延长,恢复较慢。因此,寻找一种创伤小,能使患者更好耐受手术的方式就非常必要,为此临床研究探讨了运用微创直接前方入路全髋关节置换术,其针对患者神经、血管以及组织不会产生严重损伤,即使在平卧位条件下也能够有效稳定患者骨盆[9-11]。在给患者准备假体期间,可以充分明确髋臼前倾角以及外倾角,对肌肉实施有效保护,避免运动神经损伤[12-14];并且该术式不会增加患者术后关节脱位风险,明显促进患者术后髋关节运动功能康复[15]。以上结果也证实了微创直接前方入路全髋关节置换术相比传统的后外侧入路全髋关节置换术有更好的临床疗效和安全性。
综上所述,对于股骨颈骨折患者,应用微创直接前方入路全髋关节置换术,手术创伤较小,围手术期并发症较低,患者住院时间缩短;并且能更好促进患者髋关节功能恢复,缩短患者的术后康复时间,也明显改善了患者的总体健康状况。
