咬合异常与颞下颌关节紊乱症的关系再思考
2024-02-28朱锦怡龚衍吉郑芳杰于世宾尹德强
朱锦怡,龚衍吉,郑芳杰,于世宾,尹德强,刘 洋
咬合异常与颞下颌关节紊乱症(temporomandibular disorders, TMD)之间的因果联系一直以来饱受争议,目前仍没有足够的证据能证实或者证伪二者之间的关联。该问题悬而未决数十年,关于TMD的可能病因众说纷纭,致使治疗方式百家争鸣,效果却并不尽如人意。这样的困难让口腔医生在面对TMD时常无所适从,同时也促使关节专科医生梳理当前对TMD的认知,分析争议产生的可能原因,探索可能的解决途径,寻求对临床有实用价值的提示。
1 不完善的观察性研究结果分歧很大
目前临床观察性研究的结论两极分化。一方面,有研究表明TMD患者常有前牙开牙合(anterior open bite)[1]、深覆牙合(deep bite)[2]、前牙和(或)后牙反牙合(crossbite)[3]、锁牙合、咬合平面倾斜度异常[4]等表现;早接触(premature contacts)[5]、非工作侧干扰(mediotrusive occlusal contacts)[6]以及正中关系(centric relation, CR)与最大牙尖交错位(maximum intercuspation, MI)之间的滑动干扰[7]等动态接触异常也与TMD的发生存在相关性。另一方面,类似主题的研究却得出了相反的结论[8-10],提示上述咬合特征与TMD之间不存在关联。在这个矛盾的背景下,Manfredini等[11]对这些研究进行了系统评价,发现没有足够的证据支持TMD与咬合之间的关联性;同样也不能确定二者之间是否完全无关。目前关于该主题的争议不断,相关的研究数量少且质量参差,同质性不佳;这些早期研究往往存在以下几个共性问题,直接影响了它们的参考价值。
1.1 咬合异常的含义不明
不同研究使用的咬合异常(malocclusion)判断标准存在明显差异。咬合包含静态(occlusion)和动态(articulation)两个不同时相[12],因此在研究咬合异常时,也应同时考虑到静态的牙排列异常和动态的咬合干扰两个方面;另外,咬合异常具有多样的临床表现,动、静态特征之间也可能存在相互混杂的情况,使得表现更加复杂。例如对于后牙牙合平面陡峭的案例,如果配合正常的覆牙合覆盖,会导致前伸运动时的后牙咬合干扰;然而对于深覆牙合的人群,这种情况却不会产生明显的咬合干扰(图1)。早期研究对这方面的问题缺乏考虑,在咬合异常特征的选取标准上,不一致、不系统、不全面,且未能有效控制混杂因素。这导致了相当一部分的研究结论不够准确,也因此未能发现对TMD发生起关键作用的因素。

图1 下颌第一和第二磨牙之间的台阶在不同前牙覆牙合覆盖的混杂影响下表现不同
1.2 评价标准不统一
对于TMD和咬合异常的评估均缺乏统一的标准和方法。TMD是一个复杂的疾病,其存在与否可以通过症状和体征[1]来确定,同时也需要结合影像学检查,如髁突骨破坏[13]或关节盘移位[9],此外咬合力[5]和肌电[14]的检测结果也具有参考价值。这些指标的使用在前期的研究中缺乏同质性,不能有效整合,以致于这些研究结果之间的相关性差,难以相互佐证。
对同一咬合特征的评估标准也存在差异。例如有研究将上下中切牙重叠4 mm以上视为深覆牙合[15],也有研究根据上切牙覆盖下切牙的比例进行判断[10];结果都是“深覆牙合”,但不同标准对应的实际情况却可能不同。再如,关于尖牙保护牙合的判断[16],同样是侧方运动时仅有尖牙的接触,不同的引导滑动方向造成的效果却大相径庭(图2)。这些评价标准的差异会直接影响研究结果的稳定性;将这些结论作为“原料”的二次文献研究,其结果也必然会因为受到它们的影响而产生偏颇。近百年来“咬合异常之于TMD”都像薛定谔的猫,玄之又玄;这个模糊不清的现状恰好从另一个侧面提示我们重新认真审视前期研究结果的必要性。
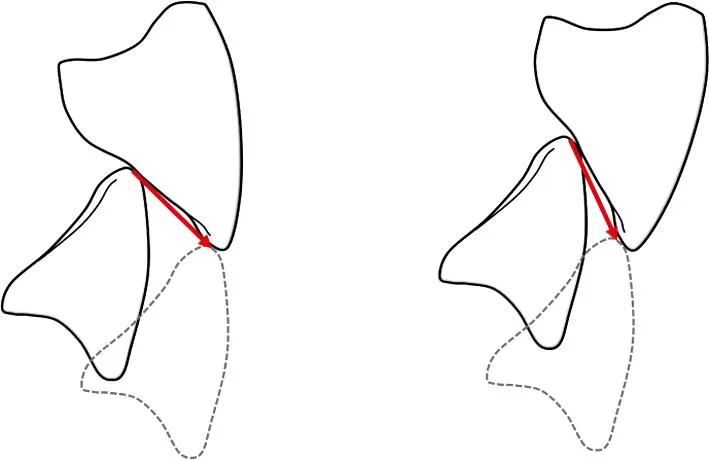
图2 不同的尖牙引导方向的下颌运动模式不同(红色箭头标明下颌尖牙滑动方向)
1.3 研究方法的效能不理想
部分研究在对象的选择上存在偏倚,使用就诊人群作为样本,严重影响了对照组的代表性。有的研究未规定受试者的年龄范围、也没有区分TMD的不同类型,这些都限制了研究结果的普适性和准确性。此外,统计方法的选择问题也很突出:TMD致病机制复杂,且考察的各咬合特征之间并不互相独立,使用单变量分析[11]会明显降低分析结果的信度;而使用相对更合适的多变量分析的研究,数量还不足够[17]。未来的研究需要优化方案设计,在对咬合特征达成清晰认识的前提下,保持同质性,控制混杂因素,或能有更准确的发现。
2 观察性研究多,干预性研究少,因果关系难判断
现有的大部分观察性研究,无法提供有力的因果支撑;即使进行了长达10年的观察追踪,也仅仅发现了单侧后牙反牙合可能会增加关节弹响的风险[18]。
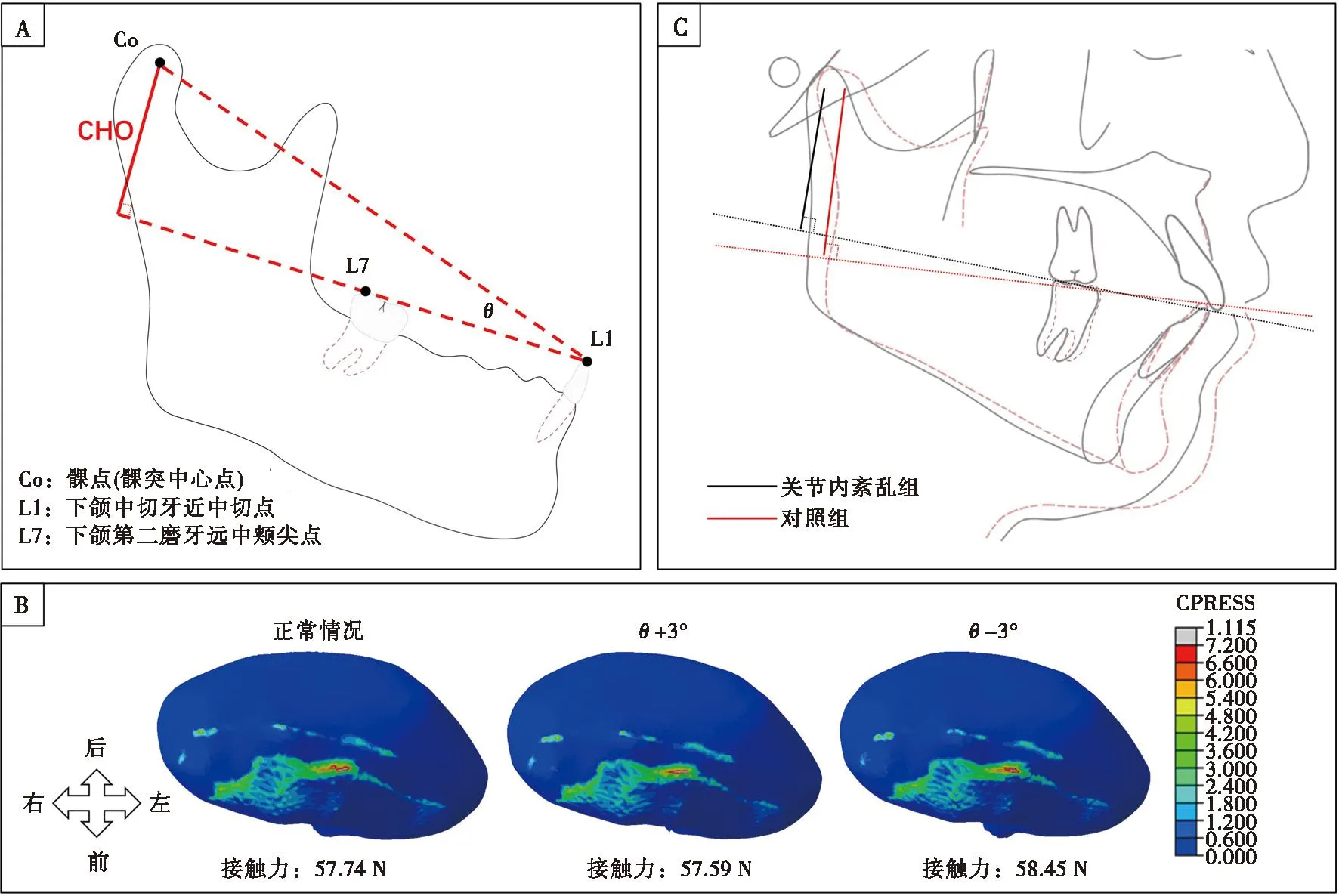
而干预性的研究因为受到伦理限制,大多选择了采用大鼠等实验动物作为替代对象;通过垫高咬合、装置植入、模拟正畸及缺牙等方式,构建咬合异常模型,观察其对颞下颌关节造成的影响[19]。虽然这些实验确有阳性发现:例如后牙咬合早接触点可以诱发大鼠咀嚼肌疼痛[20],而前牙反牙合则会导致大鼠下颌髁突软骨的退行性改变[21]以及关节盘的组织结构破坏[22]等,但是这些结论在延伸作为临床决策的参考时,需要充分考虑大鼠与人类口颌系统的差异[23],特别是关节与牙列之间解剖结构比例上的区别,避免结论的偏颇。例如髁突相对牙合平面的高度(condyle height to the occlusion, CHO)在人和鼠之间的差别很大,等效的咬合干预在人类可能被放大(图3)。如果在实验中给大鼠磨牙增加1 mm的高度(实际在动物实验时很难精确控制),按照大鼠与人类在颌骨及牙齿尺寸上的比例差异,相当于在人的咬合面增加了3~4 mm的高度,这可能远远超过了临床上可以耐受的范围[24],如果再附加CHO的差异,其真实的效果往往是严重的“创伤”而非“干扰”。

髁突相对咬合面的高度大鼠h1(左)远小于人类h2(右)。
少量的以人为对象的干预性研究发现咬合干扰会导致咀嚼肌的肌张力异常升高[14],人为制造的咬合异常会改变髁突在关节窝内的位置[25],而颌位改变可能与TMD的发生之间存在相关性[26]。这样的结果虽然更直接,但受限于研究数量不足以及研究设计的瑕疵,佐证的力度还不足够。未来,更多设计完善的临床研究和动物实验有望带来更多新的发现和思考。
3 机制研究刚起步
针对这些临床现象背后的生物学机制,目前的认知尚不够完善。虽然一些研究结果提供了关于TMD与咬合之间的线索,例如:中枢敏化和丝裂原活化蛋白激酶(MAPKs)可能参与介导咬合干扰引起的疼痛症状[27],以及单侧前牙反牙合能通过改变Ihh和PTH1R的表达影响大鼠关节软骨的分化状态[28]等,但目前的认知仍不足以完整解释咬合和TMD之间的关联机制。未来还需要持续深入研究,以逐步将这些信息片段连接成一个完整的病理生理机制。
4 模拟计算研究的新提示
三维有限元模拟计算可以在对人体无损伤的前提下分析咬合异常和咬合干预对颞下颌关节应力分布的影响;标准化的模型可以实现单因素干预,并将仿真结果与临床观察进行对比,验证有限元仿真建模及仿真方法的可靠性,进而实现单因素/多因素干预实验的有效预测。早期,计算算力不足限制了结果的精确性,由于工科和医学之间的学科壁垒,建模设置过于简化且理想化,曾一度影响了研究结果的参考价值。近年来,随着计算机算力提升,建模精度提高以及医工研究团队的深入融合,模拟结果的有效性大幅提升。研究发现,不同类型的错牙合畸形和Spee曲线的变化不改变对颞下颌关节的应力分布规律,仅影响应力值的大小[29-31];而牙合平面的顺时针旋转会明显增加髁突上的压应力[32]。笔者前期以标准模型为基准,在边界条件不变的情况下,对咬合做单因素干预,模拟计算后发现前述各种异常咬合(深覆牙合、反牙合)并不明显改变髁突和关节盘上的应力分布情况和接触力大小(图4)。
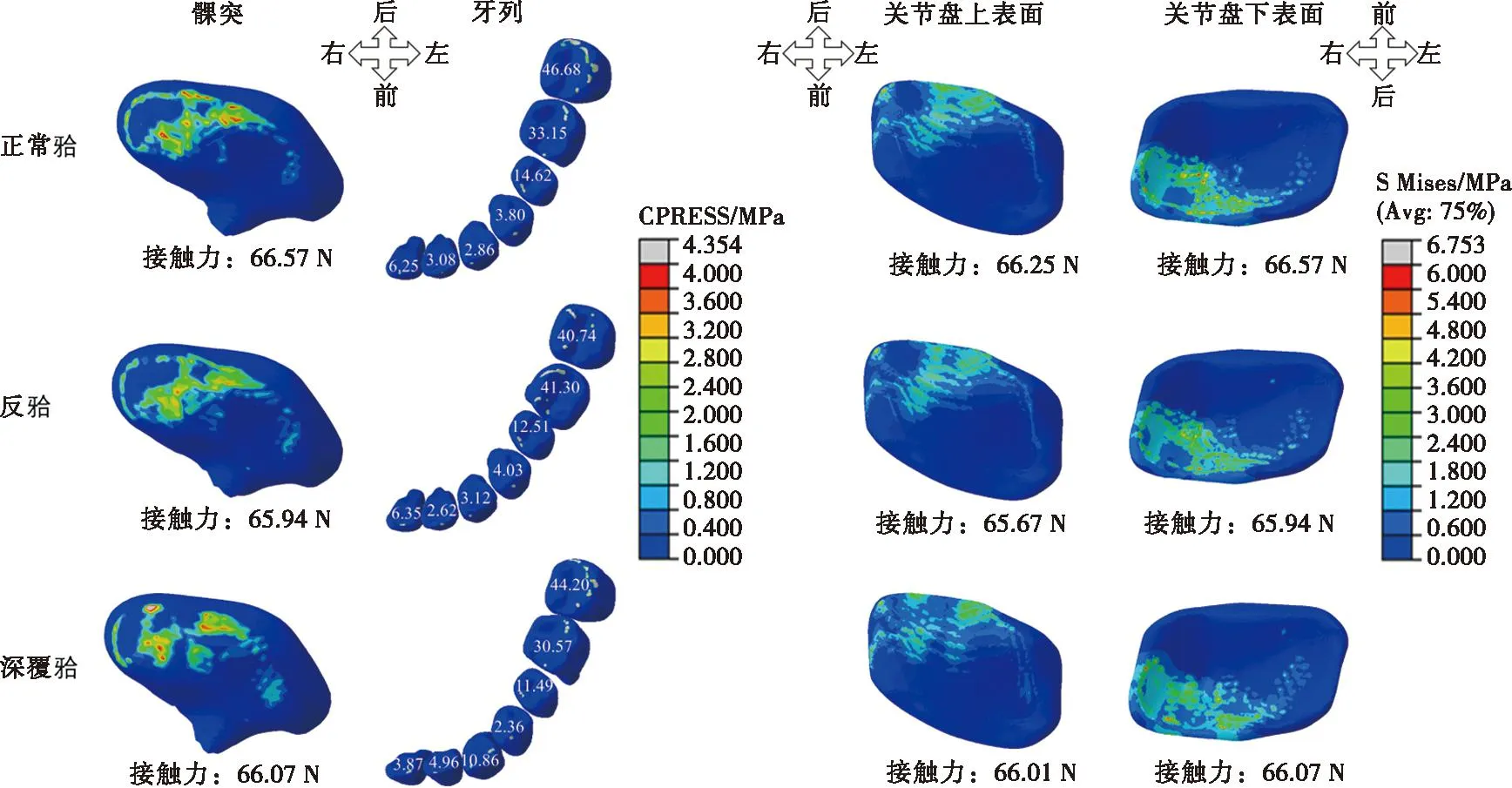
图4 正常牙列和反牙合、深覆牙合的髁突、牙列及关节盘上的力/应力分布
上述结果提示,静态的“牙排列异常”与TMD发生之间的关联并不显著,可能并不是引发TMD的主因,故多年来并未有研究发现二者关联的确凿证据。而在以往的研究中,咬合的变化可能引起牙列与上下颌骨的空间位置关系发生改变,这些因素与TMD之间的关系或许更为密切。笔者通过前期的有限元分析研究发现,以下因素会直接改变关节的受力:① 髁突相对于牙合平面的高度(CHO)(图5A);模拟结果显示,CHO减小会增加接触力(图5B)。② 双侧CHO的对称度,通过两侧角θ的差值φ来表示(图6A);CHO小的一侧髁突,接触力更大(图6B)。③ 髁突到牙列的距离(d1)占牙合平面上髁突到下颌切牙投影长度(d)的比例,该值受牙弓长短(d2)的影响(图7A);当d减小而d2不变,即d1所占的比例减小时,髁突上的接触力也会增加(图7B)。以上模拟计算的结果与临床案例的统计规律一致:① 系统评价发现,CHO的大小与关节内紊乱相关(图5C); ② CHO大小在下颌偏斜侧和非偏斜侧存在显著差异,对应双侧关节破坏程度的差异(图6C);③ TMD患者在拔除智齿缩短牙弓长度后,咬合力分布更加均匀,主观症状明显减轻(图7C)。在临床诊疗工作中,根据这些研究结果的提示,调整对TMD患者的咬合干预策略;配合颞下颌关节矫形软件(AVIA. V1.0;软著权号:2022SR0077807)制定数字化咬合干预流程,精确控制咬合与颌骨的关系,可以明显改善关节病的治疗效果,同时也在一定程度上提示了未来的研究方向。
A:髁突相对于牙合平面的高度(CHO)定义的示意图;B:三维有限元模拟单因素干预,发现 CHO减小,髁突受力增加;C:系统评价显示CHO与关节内紊乱有显著的相关性。
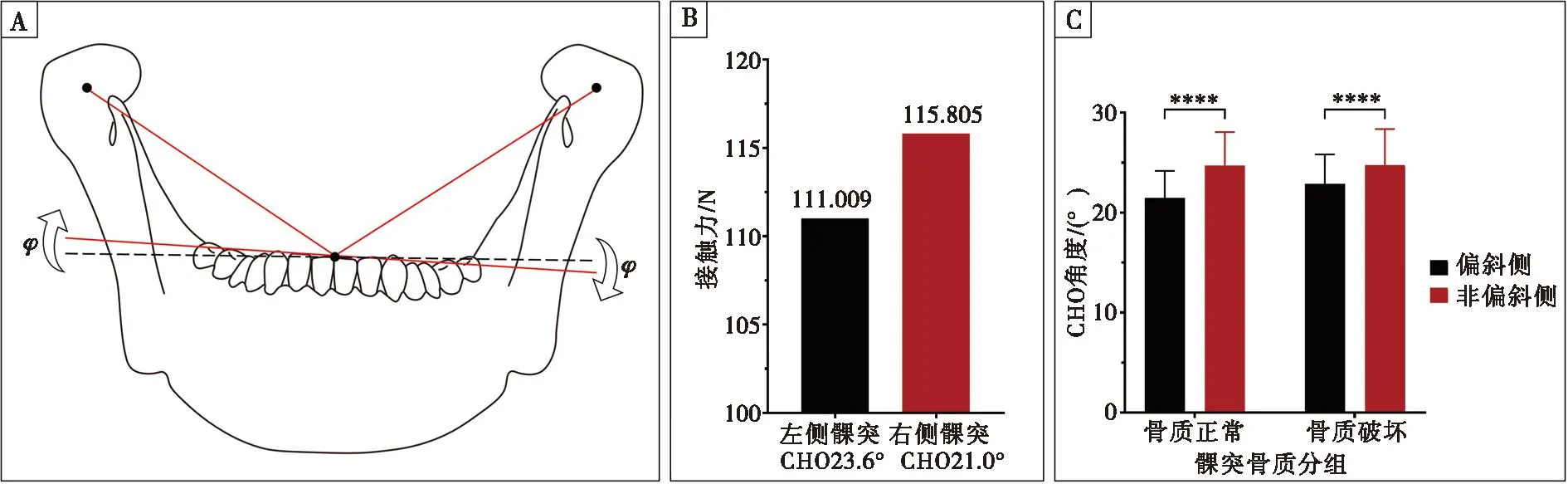
A:双侧CHO的对称度(φ)的定义示意图;B:双侧不对称的患者,CHO值小的一侧关节受力更大;C:下颌偏斜侧和非偏斜侧CHO的差异与髁突骨破坏的差异有相同趋势。
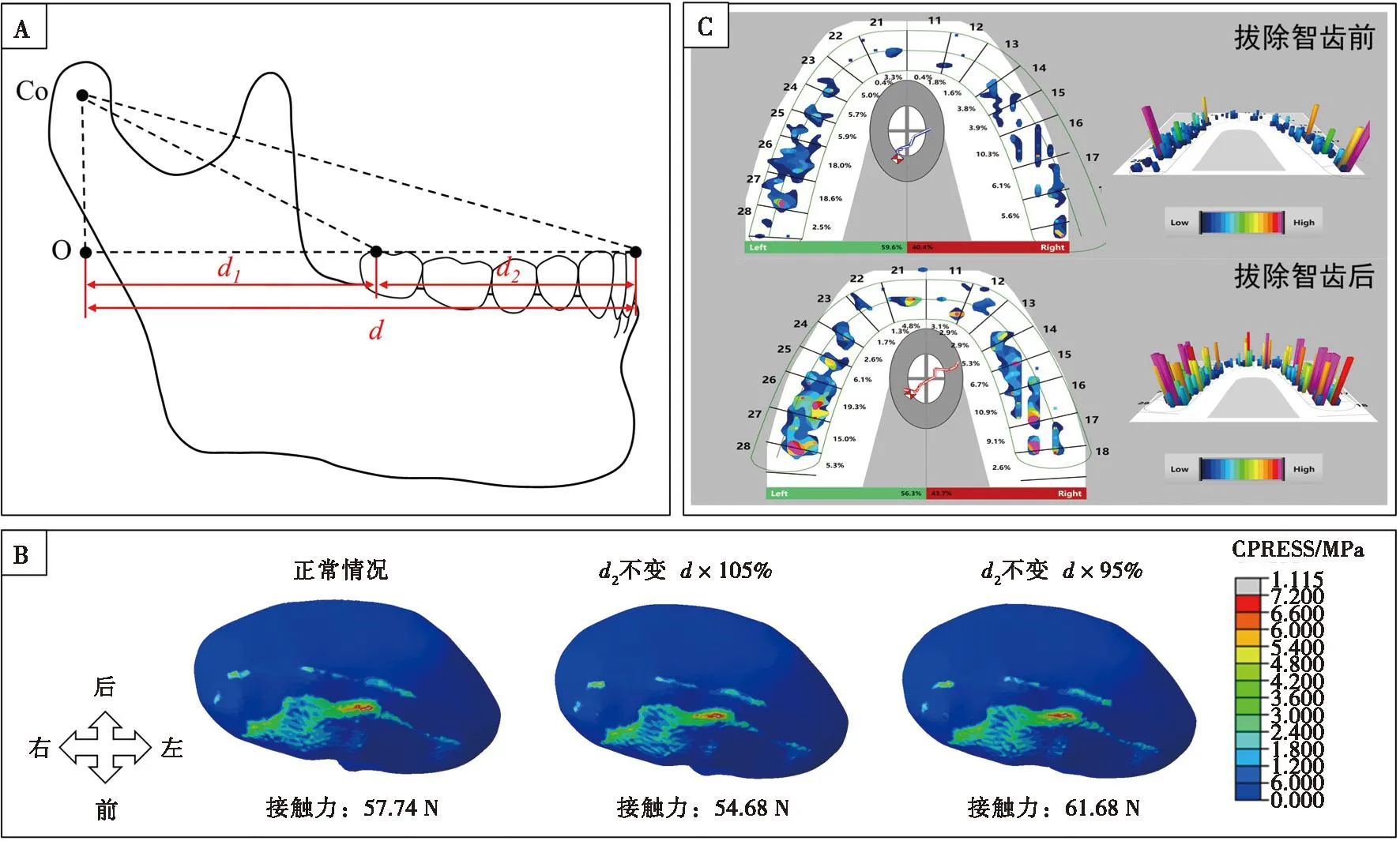
A:髁突与牙列距离(d1)的定义示意图;B:三维有限元模拟单因素干预,发现d1占比减小,关节受力增加;C:TMD患者拔除智齿后牙弓长度缩短(d1变大),咬合力分布变得更均匀。
综上,TMD的病因复杂,咬合关系本身的异常并不一定起到关键的作用;但在诸多致病因素中,咬合与颌骨的相对位置关系可能对疾病具有重要影响,CHO或许是一个重要的调控因素,对疾病的临床表现和治疗预后都有明显的作用,这值得深入研究。
