复发性流产危险因素分析及预测模型构建
2024-02-27高扬
高 扬
(新乡医学院第三附属医院生殖医学科,河南 新乡 453003)
复发性流产(recurrent spontaneous abortion,RSA)是指与同一性伴侣连续2次及以上发生在妊娠28周前的胎儿丢失,其发生率约为1%~5%,目前已知的病因包括免疫因素、凝血功能异常、染色体异常等,但因RSA发病机制较为复杂,其一直是国内外临床研究的难点[1-2]。近年来研究发现,维生素D除调节钙磷代谢外,对免疫系统也有重要的调节作用,其在肝脏中生成的25-羟维生素D[25-hydroxyvitamin D,25-(OH)D]是维生素D在体内的主要活性形式,25-(OH)D可抑制T淋巴细胞、B淋巴细胞、浆细胞的增殖分化,参与某些免疫因素介导的疾病发生过程[3-5]。也有研究报道,RSA患者存在凝血功能障碍或紊乱的现象,血液高凝状态促使胎盘局部微血管梗阻,血氧供应不足诱发胚胎发育不良或丢失,而同型半胱氨酸(homocysteine,Hcy)水平异常是导致血液高凝状态的重要原因之一,可损伤血管内皮细胞,影响胎盘血液供应,诱发胚胎停育或流产[6]。为改善孕妇妊娠结局,本研究回顾性分析324例孕妇的临床资料,分析RSA发生的危险因素,基于危险因素构建RSA预测模型并评估其效能,以期为早期评估孕妇发生RSA的可能性提供参考依据,现将结果报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月至2022年10月于新乡医学院第三附属医院生殖医学科建档的324例孕妇为研究对象。纳入标准:(1)年龄22~33岁;(2)RSA诊断标准参考《复发性流产诊治的专家共识》[7];(3)临床资料完整。排除标准:(1)伴生殖道感染或器质性疾病,或自身免疫性疾病者;(2)伴贫血、心功能不全、肝肾功能异常等全身性疾病者;(3)伴黄体功能不全、甲状腺功能减退、糖尿病等内分泌疾病者;(4)伴可能增加流产风险的生殖道解剖结构异常或染色体异常者。根据是否发生RSA将孕妇分为正常组(n=234)和流产组(n=90)。
1.2 方法
1.2.1 血液指标检测
采集孕妇清晨空腹、静息状态下肘静脉血10 mL, 3 000 r·min-1离心15 min(离心半径12.5 cm),分离血清、血浆并于-20 ℃冰箱保存备用。采用化学发光法检测血清中25-(OH)D、Hcy、孕酮(progesterone,P)水平,应用C3510全自动血凝仪(武汉嘉晟宁康医疗科技有限公司)检测血浆中纤维蛋白原(fibrinogen,FIB)、D-二聚体(D-dimer,D-D)水平。
1.2.2 甲状腺功能检测
采集孕妇清晨空腹、静息状态下肘静脉血5 mL,应用罗氏CobasE602全自动电化学发光分析仪(上海聚慕医疗器械有限公司)检测血液中游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺激素(thyroid-stimulating hormone,TSH)、甲状腺球蛋白抗体(thyroglobulin antibody,TGAb)、甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)水平。试剂盒购自罗氏诊断产品(苏州)有限公司,严格按照试剂盒说明书进行操作。
1.2.3 子宫动脉血流参数检测
将GE voluson E6彩色超声诊断仪(美国GE公司)腔内探头频率设置为5~9 MHz,行腹部超声检查,记录搏动指数(pulse index,PI)、阻力指数(resistance index,RI)、收缩期峰值流速与舒张期最低流速比值(ratio of peak systolic velocity to lowest diastolic velocity,S/D)。
1.3 统计学处理

2 结果
2.1 2组孕妇临床资料比较
2组孕妇的25-(OH)D、P、Hcy、FIB、D-D、TSH、TGAb、TPOAb水平及PI、RI、S/D比较差异有统计学意义(P<0.05),2组孕妇的年龄、孕前体质量指数(body mass index,BMI)、孕前月经周期、孕囊大小及FT3、FT4水平比较差异无统计学意义(P>0.05);结果见表1。
表1 2组孕妇临床资料比较Tab.1 Comparison of clinical data of pregnant women between the two groups
2.2 孕妇发生RSA的危险因素多因素logistic回归分析
将单因素分析差异有统计学意义的指标作为自变量,是否发生RSA(发生=1、未发生=0)作为因变量进行多因素logistic回归分析,结果显示,25-(OH)D 和P水平降低、Hcy和TPOAb水平升高及PI、RI、S/D升高是孕妇发生RSA的危险因素(P<0.05)。结果见表2。
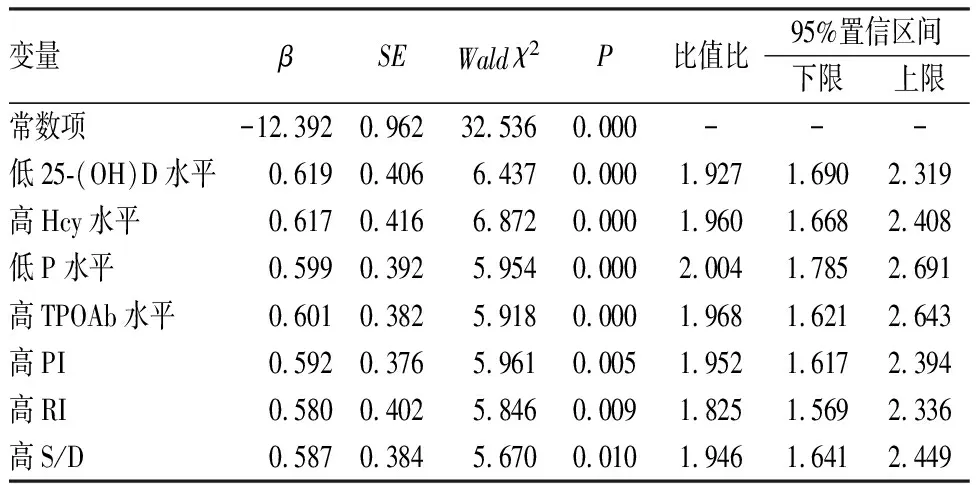
表2 孕妇发生RSA的危险因素logistic回归分析Tab.2 Logistic regression analysis of risk factors for RSA in pregnant women
2.3 孕妇发生RSA的预测模型及模型预测的效能评估
将多因素分析筛选出的危险因素作为自变量,是否发生RSA作为因变量,构建出预测孕妇发生RSA的模型:logistic(P)=-12.392+0.619X1+0.617X2+0.599X3+0.601X4+0.592X5+0.580X6+0.587X7,其中X1为25-(OH)D、X2为Hcy、X3为P、X4为TPOAb、X5为PI、X6为RI、X7为S/D,该模型预测孕妇发生RSA的敏感度、准确度、阳性预测值、曲线下面积(area under the curve,AUC)分别为92.60%、90.25%、89.26%、0.914。结果见图1。
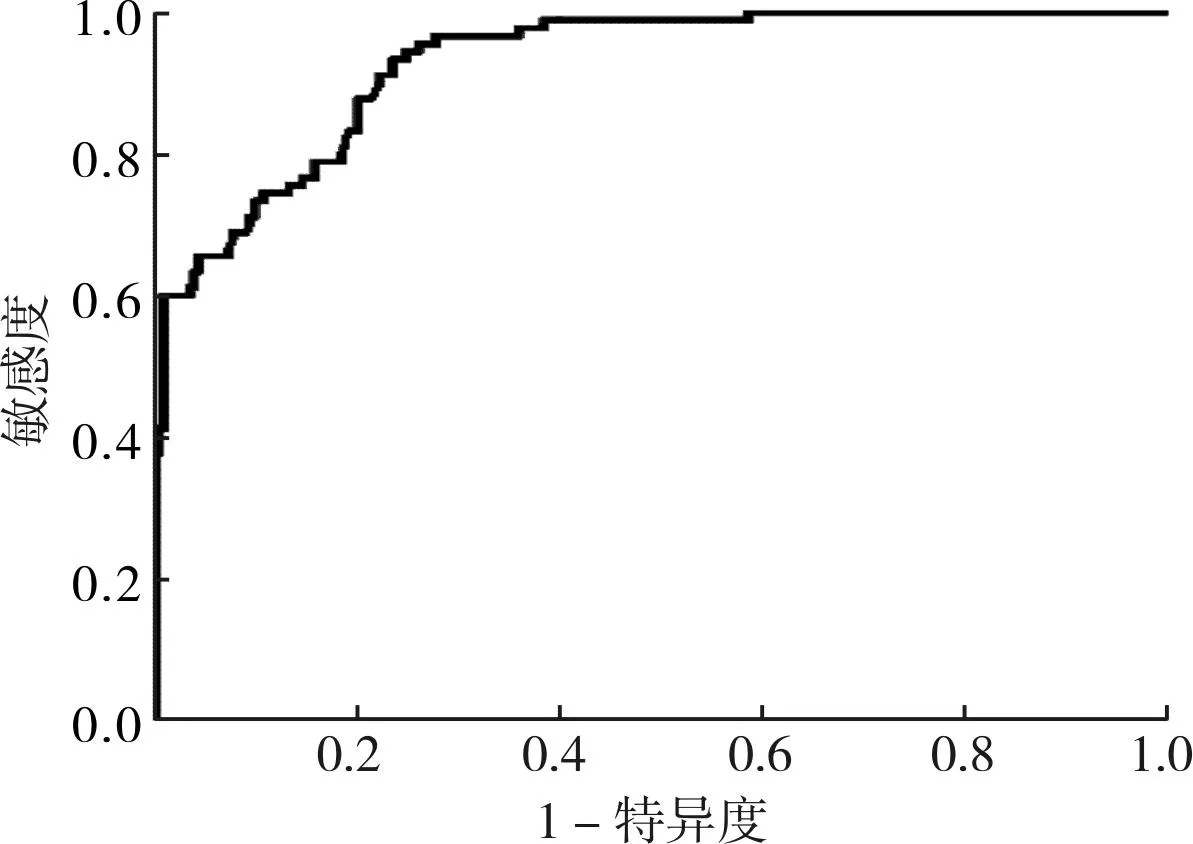
图1 评估模型预测价值的ROC曲线Fig.1 ROC curve for evaluating the predictive value of the model
3 讨论
目前,生化妊娠、胚胎发育停滞、自然流产等现象已成为困扰育龄妇女的一大难题,尤其是妊娠12周内的早期自然流产和RSA[8]。RSA的病理生理机制尚未完全阐明,多数RSA患者可能是由多种因素共同作用导致[9]。YOUSEFZADEH等[10]研究认为,在人类生殖过程中,维持正常妊娠需要母体对胎儿产生免疫耐受,免疫耐受机制被破坏后,母体下丘脑-垂体-卵巢性腺轴功能、妊娠支持、胚胎营养供给等均受到影响,导致不良妊娠结局发生风险增加;也有研究发现,Hcy可通过抑制血栓调节蛋白表达来干扰血管内皮细胞相关蛋白正常功能,降低抗血栓因子活性,激活凝血酶,促使机体血液处于高凝状态,继而增加胎盘血栓形成风险,诱发不良妊娠结局[11]。明确孕妇发生RSA的危险因素并构建RSA预测模型对改善妊娠结局具有重要意义。
从生殖免疫学角度来说,妊娠是一种同种异体移植的过程,依赖于母体对胚胎的正确识别、免疫耐受,RSA则是同种异体移植失败的表现[12]。本研究结果显示,流产组孕妇的25-(OH)D、P水平显著低于正常组。25-(OH)D是维生素D在血液循环中的主要存在形式,足量的25-(OH)D在调节母胎界面免疫反应、维持免疫耐受等方面发挥重要作用,25-(OH)D 水平降低后可导致具有促炎作用的辅助性T细胞17水平升高,此时母体免疫系统对胚胎发生排斥反应,诱发RSA;P的生理作用在于能为胚胎在子宫生长过程中提供有利的条件,同时减少子宫收缩的频率,其水平降低意味着胚胎被母体排斥,诱发胚胎停育、流产等不良事件的发生[13-14]。目前临床研究普遍认为,Hcy可增加凝血因子V活性,并加速凝血因子Xa激活凝血酶,高Hcy水平可抑制妊娠期孕妇卵黄囊血管分化,减少母胎间营养物质及氧运输,损伤血管内皮后诱发RSA,而血液高凝状态又促使母胎凝血功能发生一系列变化,形成恶性循环[15-16],这可能是本研究中流产组孕妇Hcy、FIB、D-D水平高于正常组的原因。妊娠是一个特殊的生理过程,在激素作用下,母体各个系统发生一系列适应性解剖及生理变化,其中甲状腺功能异常可激活全身免疫系统,促使母胎界面免疫调节异常,增加流产发生风险[17]。本研究结果显示,流产组孕妇的TSH、TGAb、TPOAb水平显著高于正常组,提示甲状腺储备功能异常可能与RSA有关;PI、RI、S/D同样显著高于正常组,提示RSA孕妇机体存在凝血功能紊乱的现象。因此,妊娠早期应密切关注孕妇凝血功能,若发现凝血功能异常应及时给予干预,否则子宫螺旋动脉形成微血栓后会导致胎盘供血不足,影响胚胎正常生长,继而增加胚胎停育、流产风险。本研究多因素logistic回归分析结果显示,25-(OH)D和P水平降低、Hcy和TPOAb水平升高及PI、RI、S/D升高是孕妇发生RSA的危险因素。基于这些危险因素,本研究构建了logistic回归预测模型,结果显示,该模型预测孕妇发生RSA的敏感度、准确度、阳性预测值、AUC分别为92.60%、90.25%、89.26%、0.914,提示该模型预测RSA的效能较高。徐超英等[18]研究发现,logistic回归模型预测正常耐糖量孕妇所分娩新生儿发生低血糖风险的敏感度、AUC均较高,说明logistic回归模型效能较好,根据预测结果可更早、更准确地评估相关结局发生的风险,有助于临床制定个体化预防及治疗方案。
4 结论
导致孕妇发生RSA的危险因素众多,包括25-(OH)D和P水平降低、Hcy和TPOAb水平升高及PI、RI、S/D升高等,基于上述危险因素构建的logistic回归模型预测孕妇发生RSA的敏感度、准确度均较高。
