新型冠状病毒疫苗接种对维持性血液透析合并COVID-19 患者的价值
2024-02-26朱华夏郭凯琦吴仲华刘则文李小伟
朱华夏 郭凯琦 王 显 吴仲华 刘则文 王 伟 卜 戈 李小伟
新型冠状病毒感染(corona virus disease 2019,COVID-19)是由冠状病毒引起的,在过去几年出现许多新的变种,包括德尔塔、奥密克戎等[1]。奥密克戎变异株具有强大的免疫逃逸能力,自2022 年12 月起在我国迅速流行。该毒株主要特点为传染性强,感染者以无症状或轻症为主,但有基础疾病者(如恶性肿瘤、慢性气道疾病、慢性肾功能不全需长期透析、肝硬化及血液疾病)及高龄人群,易发展为重型及危重型新型冠状病毒肺炎(新冠肺炎)的易感人群[2]。疫苗接种一直是预防传染病最有效的方法,对于可能与人类长期共存的COVID-19,新冠疫苗的接种尤为重要。本文收集了166 例终末期肾脏病行维持性血液透析(maintenance hemodialysis,MHD)合并COVID-19 患者的临床资料,回顾性分析其临床特征、短期预后及住院和重症患者的危险因素,并探讨疫苗对该类患者的临床价值。
1 资料与方法
1.1 一般资料 回顾性分析2022 年12 月至2023 年1 月安徽医科大学附属阜阳人民医院肾内科收治的166 例终末期肾脏病行MHD 合并COVID-19 患者的临床资料。依据疫苗接种情况,分为未接种组(接种0针)91 例和接种组(接种≥2 针)75 例。所有接种者接种的新冠疫苗均为病毒灭活疫苗,为上臂三角肌区域肌肉注射。
1.2 纳入与排除标准 纳入标准:①患者诊断符合COVID-19 诊疗方案(试行第十版)[3]者;②为终末期肾脏病者;③维持性血液透析时间大于1 月者。排除标准:①一般资料或实验室数据不全者;②患者感染时,未能完成规范的≥2 针疫苗接种者。
1.3 方法 通过电子病例系统及问卷收集患者有关资料,包括人口统计学资料、疾病史、新冠疫苗接种史、基础疾病、症状、实验室检验结果(白细胞计数、中性粒细胞计数、淋巴细胞计数、单核细胞计数、嗜酸性粒细胞计数、嗜碱性粒细胞计数、中性粒细胞比例、淋巴细胞比例、单核细胞比例、嗜酸性细胞比例、嗜碱性细胞比例、红细胞、血红蛋白、血小板,为患者感染新冠后入院第一次血常规指标)、胸部计算机断层扫描(computer tomography,CT)、治疗措施(抗菌药物、糖皮质激素、抗病毒药物、呼吸支持)和临床结果(治愈、好转或死亡),并根据COVID-19 诊疗方案(试行第十版)[3]分型标准将COVID-19 患者分为轻型、中型、重型、危重型,将重型和危重型患者定义为重症COVID-19 患者。
1.4 定义 临床结果[3]:①治愈,肺部影像学无新冠肺炎表现或复查结果提示无明显异常;②好转:病情明显好转,生命体征平稳,体温正常超过24 小时,肺部影像学显示急性渗出性病变明显改善,但仍可见特征性新冠肺炎表现,可以转为口服药物治疗,没有需要进一步处理的并发症等情况;③死亡:临床死亡,包括主要死亡原因非COVID-19 所致病例。
1.5 统计学方法 使用SPSS 26.0 进行统计分析。正态分布的计量资料以表示,组间比较采用t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验;计数资料以百分比表示,组间比较采用χ2检验。采用logistic 回归分析变量对MHD 合并COVID-19 患者住院及重症的影响。以P<0.05 为差异具有统计学意义。
2 结果
2.1 一般资料 本研究共纳入166 例MHD 合并COVID-19 患者,男性110 例(66.3%),女性56 例(33.7%);年龄(52.57±13.62)岁,中位透析龄4.00年;患者合并多种慢性基础疾病的前3 位分别是高血压140 例(84.3%)、糖尿病52 例(31.3%)、冠状动脉粥样硬化性心脏病(冠心病)27 例(16.3%)。未接种组年龄与吸烟比例高于接种组(P<0.05)。见表1。
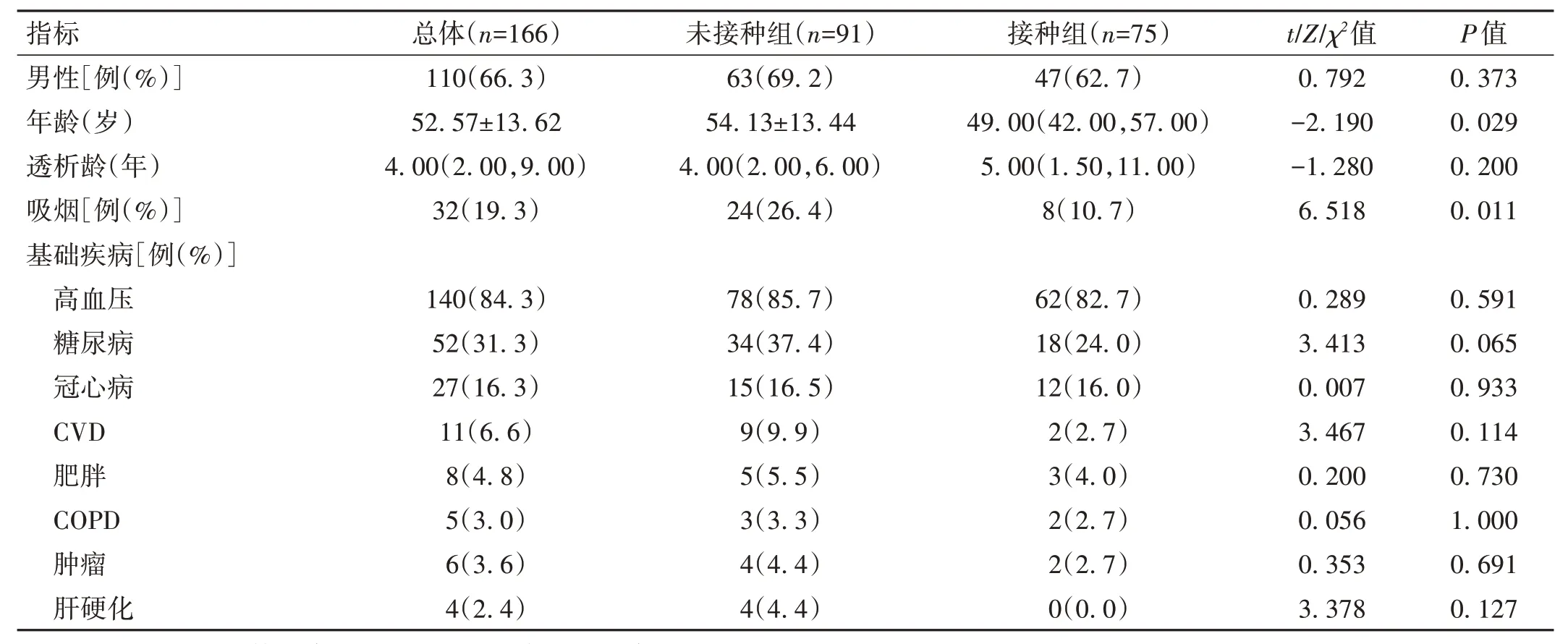
表1 两组患者一般资料比较
2.2 临床症状 本研究中有6 例死亡患者未参与新冠临床症状问卷调查,分析余160 例患者问卷资料发现:排名前3 位的常见症状为发热117 例(73.1%)、乏力105 例(65.6%)、食欲减退92 例(57.5%)。两组感染新冠后临床症状比较,差异均无统计学意义(P>0.05)。见表2。
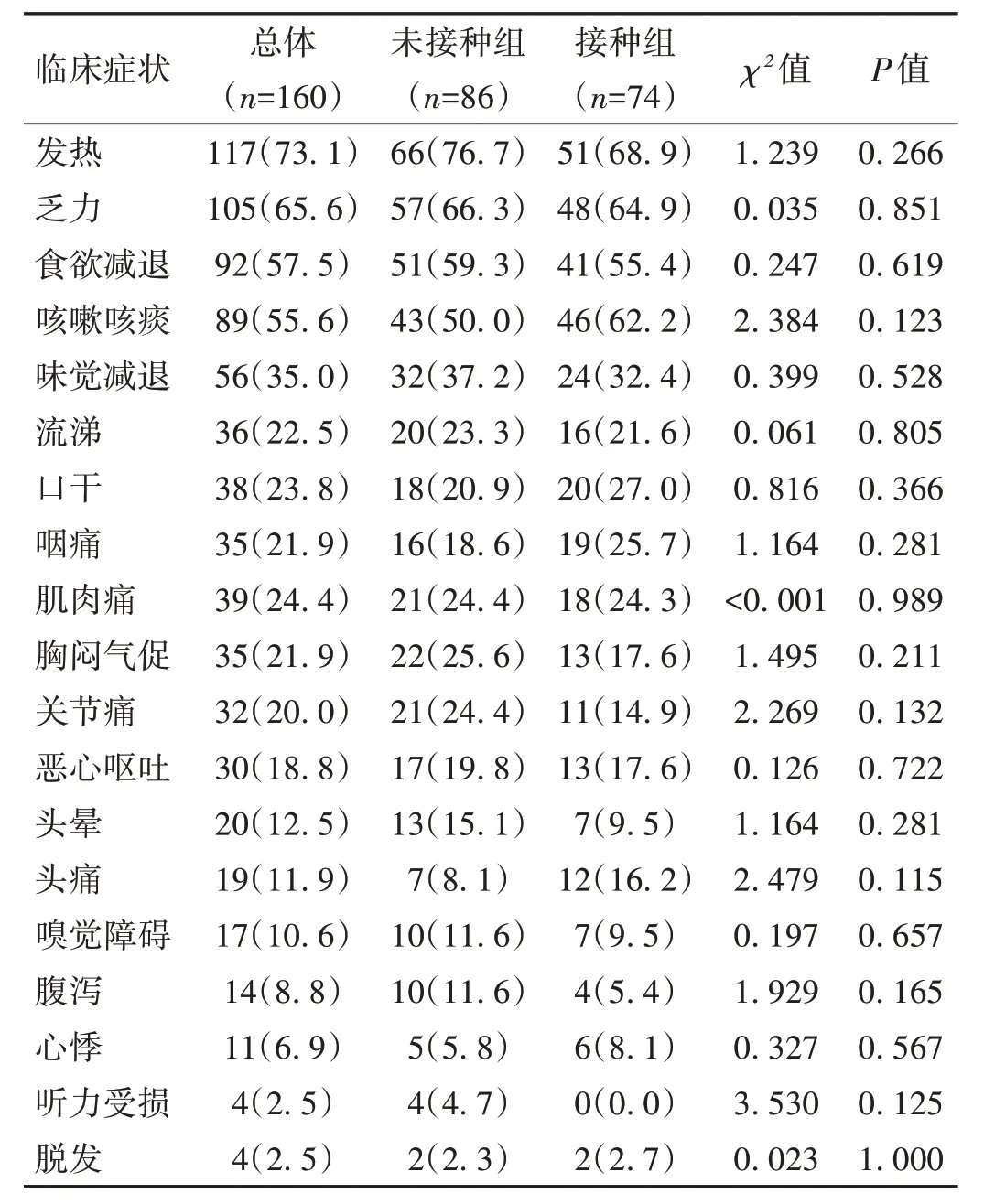
表2 两组患者感染新冠后临床症状比较[例(%)]
2.3 实验室检验结果 37 例住院患者中,有1 例因数据缺失未纳入分析,分析余36 例患者的实验室指标发现:未接种组血红蛋白量低于接种组(P<0.05),两组余指标均未见明显差异(P>0.05)。见表3。
2.4 治疗及转归 与未接种组比较,接种组使用激素、中心吸氧、住院、重症比例显著减少(P<0.05);治愈比例显著增加(P<0.05)。共6 例死亡患者,2 例因呼吸循环衰竭于普通病房死亡,4 例合并多器官功能衰竭于重症监护室救治效果不佳要求自动出院,随访确认患者家中死亡。见表4。
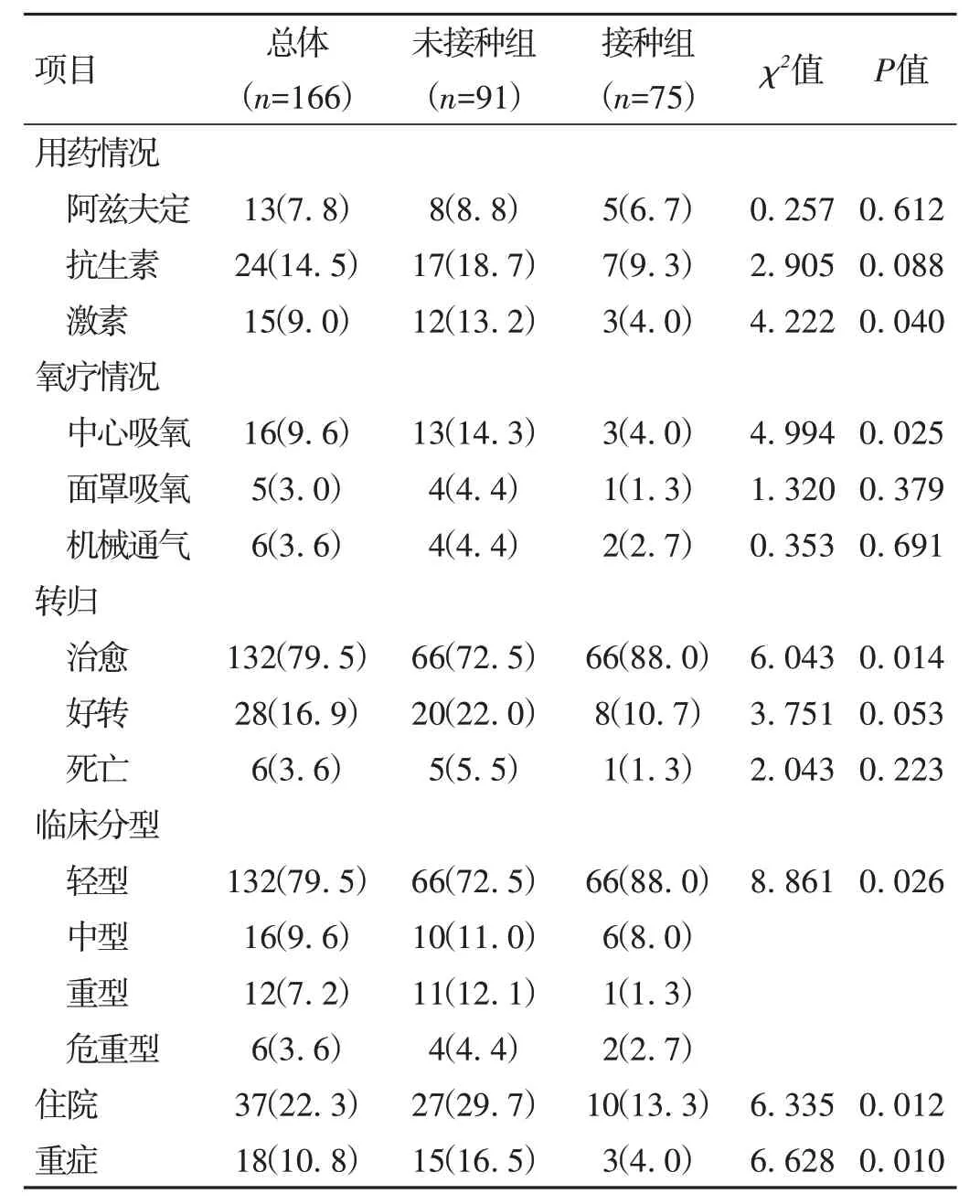
表4 166例MHD合并COVID-19患者治疗及转归
2.5 住院及重症的风险因素 以住院(未住院=0,住院=1)或重症(非重症=0,重症=1)为因变量,将单因素logistic 回归分析中差异有统计学意义的变量糖尿病(否=0,是=1)、冠心病(否=0,是=1)、疫苗(未接种=0,接种=1)、年龄(0~10 岁=1,10~20 岁=2,…,90~100 岁=10)、肝硬化(否=0,是=1)、脑血管疾病(否=0,是=1)作为自变量进行多因素logistic 回归分析,结果显示,合并糖尿病、冠心病是MHD 合并COVID-19 患者住院及重症风险增加的独立危险因素,年龄是重症风险增加的独立危险因素,新冠疫苗接种可减少患者住院及重症风险(P<0.05)。见表5、6。

表5 166例MHD合并COVID-19患者住院风险的危险因素
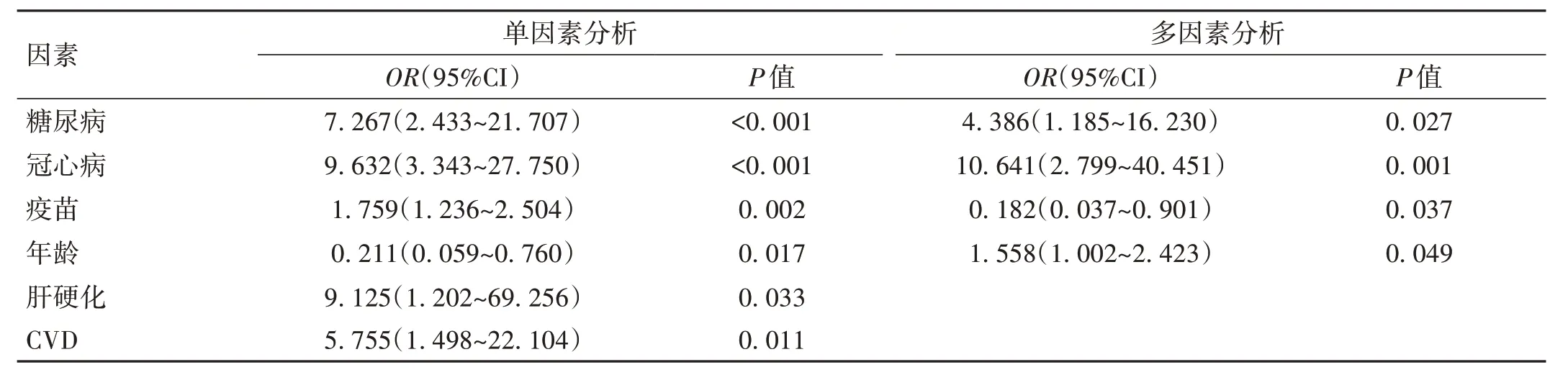
表6 166例MHD合并COVID-19患者重症风险的危险因素
3 讨论
2022 年12 月以来,奥密克戎变异株成为国内主要流行株,阜阳市疾控中心流调监测数据发现,168 例本土病例新冠病毒有效序列全部为奥密克戎,主要流行株为BA. 5.2(108 例64.29%)、BF. 7(59 例 35.12%)和BA. 5.1(1 例0.59%),未发现其他变异株,表明阜阳市与国内主要流行变异株一致。新冠病毒在传播中不断发生进化和变异,形成对中和抗体和疫苗的抵抗力更高、传染性增强及毒力增加的变异株。与原始毒株相比,变异株S 蛋白的快速进化和高频率突变可能会改变中和抗体表位的氨基酸序列,继而降低其对中和抗体的敏感性,影响中和抗体和疫苗的有效性[4]。变异株产生免疫逃逸、人群血清抗体水平不断下降、个体突破性感染的存在,在该种形势下,疫苗的有效性有待确认,尤其是在终末期肾病行血液透析人群中。
MHD 患者治疗方式特殊,很难实现自我隔离,需要聚集在有限和封闭的空间中相当长的时间,通常每周3 次;其次,大多数人还要乘坐公共交通工具往返透析中心,其间会接触到不同来源的人群,大大增加受感染的风险[5-6]。既往研究表明,虚弱、心血管疾病、糖尿病、慢性肺病、吸烟、免疫抑制疾病、恶性肿瘤病史患者合并COVID-19 患者的预后更差[7-12]。MHD 患者通常患有包括糖尿病、心血管疾病在内的多种慢性基础疾病,这使其比一般人群更容易受到疾病的影响同时产生不良结局。目前,我国使用的新冠疫苗主要为灭活病毒疫苗,其主要作用是诱导体液免疫应答,形成中和抗体,进而产生保护作用,缓解临床症状。国内外多项研究表明,接种新冠疫苗可以减少新冠症状以及缩短病程,可建立人群对新冠病毒的免疫屏障,预防重症感染及死亡,具有明确的保护力和有效性[13-14]。但遗憾的是,这些研究对象均为健康人群,并不能说明疫苗在慢性肾脏病行血液透析治疗的人群中依然有同样的临床价值。
Gaetano 等[15]研究结果显示,接种疫苗可减少MHD 人群中重症COVID-19 患者的比例。来自日本的一项研究表明,疫苗接种状态与COVID-19 从非重症到重症的进展减缓显著相关,与患者背景特征(包括入院时疾病的严重程度)无关[16]。本研究结果表明,接种疫苗可以减少MHD 人群住院(OR=0.364,95%CI:0.147~0.901)及重症(OR=0.182,95%CI:0.037~0.901)风险。与健康受试者相比,MHD 患者在感染新冠后长期保持着有效的体液和细胞免疫应答,故他们应该对疫苗接种产生并保持相似的反应[17]。这一发现可能对MHD 患者的疫苗接种加强策略具有重要意义,在新冠病毒变体快速传播和不断演变的当下,保护性抗体滴度和持续时间仍有待确定,MHD 人群面临包括死亡在内的不良后果的高风险,加强新冠疫苗接种有重要意义。
既往研究表明,存在糖尿病、高血压、心血管疾病和COPD 等基础疾病、高龄是COVID-19 患者病情进展甚至预后不良的危险因素,且合并糖尿病的COVID-19 患者更易合并心血管疾病和慢性肾脏病[18]。本研究中,轻中型患者占绝大部分,这可能与奥密克戎毒株致病力较弱的特性有关。重型患者有1 例因肝硬化于本院感染科死亡,危重型患者中有1 例好转出院,另外5例死亡患者中,主要的死亡病因分别为右肺占位合并慢性阻塞性肺病、糖尿病病史长、肝硬化合并上消化道出血、急性冠脉综合征合并糖尿病酮症酸中毒、冠心病导致严重的心功能不全,均为MHD 合并多种慢性严重基础疾病。本研究未在这些患者胸部CT 中观察到病毒性肺炎“大白肺”征象,说明感染COVID-19 导致呼吸衰竭并非死亡直接原因。慢性肾病已被证明是导致COVID-19 患者死亡率升高的独立危险因素,这可能是由于与尿毒症相关的免疫系统过早老化有关[19]。本研究结果表明,MHD 伴有糖尿病、冠心病基础疾病合并COVID-19 后住院风险增加3.413 和4.093 倍,重症风险增加4.386 和10.641 倍,与之前荟萃分析[20]结果一致。遗憾的是,本研究没有发现与死亡相关的独立危险因素,这可能与终点事件样本量少有关。
本研究作为单中心回顾性研究,样本量偏少,缺乏健康人群及其他肾病人群的对照、MHD 患者透析充分性、容量负荷、矿物质及骨代谢异常等相关指标,观察随访时间短,患者MHD 合并COVID-19 患者长期预后不详。因为疫情影响,患者住院标准并非完全统一,且危重患者及死亡的混杂因素较多,缺少进一步分析,需要更多的研究证实。
综上所述,MHD 合并COVID-19 患者临床分型以轻中型为主,大多预后较好,合并糖尿病、冠心病患者住院及重症风险均增加,年龄增加患者重症风险增加,接种新冠疫苗可减少上述风险。本研究结果提示,接种新冠疫苗将在一定程度上降低MHD 合并COVID-19 患者的住院及重症发生率,这充分显示了接种疫苗的临床价值,也为广大卫生工作人员的实践提供了临床证据,更将助力后疫情时代慢性肾病患者临床诊疗的精细化管理。
