1 例美罗培南致中性粒细胞减少症个案报道并文献分析*
2024-02-25李新艺王仲书
陶 春,李新艺,宋 林,王仲书△
(1.四川省自贡市第四人民医院,四川 自贡 643000;2.四川卫生康复职业学院,四川 自贡 643000)
中性粒细胞减少症是指中性粒细胞计数(Neut)低于1.5×109个/L,多数为获得性,主要由粒细胞破坏增多或生成减少所致,重度中性粒细胞减少症是指Neut低于0.5×109个/L[1]。中性粒细胞减少症可由遗传或后天因素引起,后天因素主要包括感染、药物、营养不良、血液系统恶性肿瘤、自身免疫性疾病、再生障碍性贫血。药物引发的中性粒细胞减少症发生率较低(0.001%~0.01%),但几乎所有药物均可引发,且长期、大剂量使用会升高其发生率[2]。美罗培南属碳青霉烯类广谱抗菌药物,临床广泛用于血流、腹腔、皮肤、呼吸道、尿路等的抗感染治疗,对革兰阳性菌、革兰阴性菌、厌氧菌、超广谱β-内酰胺酶(ESBL)肠杆菌目细菌、易诱导产头孢菌素酶细菌的抗菌活性较强[3]。美罗培南的耐受性较好,常见药品不良反应(ADR)包括恶心、呕吐、腹泻、皮疹、丙氨酸氨基转移酶升高,其中性粒细胞减少症发生率较低,上市后仅有极少数ADR 报道,但程度较重,引起并发症的风险高,甚至危及患者生命[2]。为此,本研究中报道了临床药师参与1例美罗培南致化脓性脑膜炎患者中性粒细胞减少症的诊疗过程,及时发现中性粒细胞减少症由美罗培南所致,减少了并发症的发生风险;并检索国内外有关该药致中性粒细胞减少症报道的文献,总结美罗培南致中性粒细胞减少症的临床特点,为其防治提供参考。现报道如下。
1 临床资料
1.1 病例资料
患者,男,48 岁,身高160 cm,体质量66 kg,因反复头晕头痛20 余天,于2022 年1 月25 日至四川省自贡市第四人民医院(以下简称我院)神经内科就诊。既往有糖尿病、腹部疝气手术史及吸烟、饮酒史,予胰岛素联合口服药物(品种不详)控制血糖,自诉血糖控制可;头孢可疑过敏,品种不详,临床表现为皮疹。2022年1月4日,患者受凉后出现头痛,呈阵发性胀痛,程度不剧烈,能耐受,伴发热、乏力、咽痛、眩晕、恶心、咽部不适,左耳鸣响、听力下降、可疑流脓,呕吐胃内容物数次,其余无异常。既往院外行相关检查后考虑“化脓性脑膜炎,肝功能不全,糖尿病”,予抗感染及相关治疗后,头痛、头晕较前好转,无发热,但仍有行走欠稳感、左耳鸣响,遂于2022 年1 月25 日来我院就诊。入院查体示,慢性病容,表情忧虑,神志清楚,对答切题,脑膜刺激征阳性,闭目难立征阳性,外耳道无异常分泌物,无乳突压痛,听力粗测正常。院外脑脊液培养、墨汁染色查隐球菌阴性。其余无异常。入院初步诊断:化脓性脑膜炎;糖尿病;肝功能不全。
1.2 治疗经过
入院第1天,脑脊液常规+血生化示,脑脊液浑浊,白细胞(WBC)2.53×102个/µL,葡萄糖1.6 mmol/L,降钙素原(PCT)0.034 ng/mL,超敏C 反应蛋白(hs-CRP)0.43 mg/L,其余指标无明显异常。血常规示,WBC 6.06×109个/L,Neut 3.68×109个/L,中性粒细胞比率60.8%,其余指标无明显异常。临床医师予盐酸莫西沙星氯化钠注射液0.4 g、静脉滴注、每日1 次抗感染,多烯磷脂酰胆碱胶囊456 mg、口服、每日3 次护肝,甲钴胺片0.5 mg、口服、每日3 次+维生素B1片10 mg、口服、每日3 次+维生素B6片10 mg、口服、每日3 次营养神经。
入院第9 天,患者自觉头晕、头痛,行走不稳,左耳鸣响无好转,脑膜刺激征仍阳性,其余病史同前,复查脑脊液常规示,脑脊液浑浊,WBC 2.15×102个/µL,葡萄糖1.5 mmol/L,血常规、炎性指标无明显异常,脑脊液涂片及墨汁染色培养均呈阴性。
入院第12 天,患者的病情仍无改善,遂请临床药师会诊,临床药师认为患者已使用莫西沙星11 d,感染症状和体征较入院前无明显好转,脑脊液常规示,颜色、WBC、葡萄糖浓度无明显变化,考虑抗感染疗效欠佳。莫西沙星主要针对的病原体为革兰阳性菌,而患者有免疫抑制基础疾病及院外抗菌药物使用史,不排除耐药阴性菌感染可能,结合其既往头孢过敏史,故建议将抗感染方案调整为注射用美罗培南(住友制药<苏州>有限公司,批号为202109120)2 g、静脉滴注、每8 h 1次,临床医师采纳。
入院第22 天至第24 天,患者头晕、头痛、耳鸣较前明显好转,但连续3 d出现发热,最高体温39 ℃,予冰袋物理降温及口服布洛芬混悬液,体温恢复正常。
入院第25 天,患者仍有发热,无咳嗽、咳痰、呼吸困难,尿液澄清,无尿路梗阻、尿频、尿急、尿痛症状,浅表淋巴结未扪及肿大,全身皮肤无皮疹和破损。脑脊液常规示,脑脊液澄清,WBC 2.40×10 个/µL,葡萄糖4.3 mmol/L;血常规示,WBC 1.60×109个/L,Neut 0.45×109个/L,中性粒细胞比率28.4%,嗜酸性粒细胞0.40×109个/L,嗜酸性粒细胞比率25.0%,其余无异常;PCT、CRP、G试验、肝肾功能、甲状腺功能、自身抗体谱、肿瘤标志物、粪便常规+隐血均无明显异常;血培养阴性;胸、腹部影像学结果未见异常。血常规示,Neut下降明显,再次请临床药师会诊。临床药师参考文献[4-5],对中性粒细胞减少症进行了ADR 关联性和严重程度评价,怀疑是美罗培南引起的严重ADR。患者颅内感染症状及体征、实验室指标较入院前明显好转,且抗感染疗程足够(13 d),故建议停用美罗培南,加用人粒细胞刺激因子注射液150µg、皮下注射、每日1 次升白细胞治疗,临床医师采纳。
入院第26天,患者未再发热。
入院第29 天,患者病情平稳,血常规示,WBC 12.82×109个/L,Neut 9.05×109个/L,提示Neut恢复正常,遂停用人粒细胞刺激因子注射液。
入院第34天,患者头晕、头痛总体好转,遂出院;院外带药多烯磷酰酯胆碱胶囊、维生素B1片、维生素B6片、甲钴胺片,用法用量均同前。临床药师嘱定期复查血常规,并电话随访,截至2022年9月30日,血常规无明显异常。
1.3 中性粒细胞减少症与美罗培南的相关性
临床药师参考文献[4-5],对中性粒细胞减少症进行了ADR 关联性评价,得出以下结论。1)患者入院时WBC和Neut均正常,静脉滴注美罗培南13 d后,出现中性粒细胞减少症,符合ADR 发生时间先后关系。2)注射用美罗培南药品说明书及上市后ADR 监测数据显示,其存在罕见中性粒细胞减少症的报道[6-7]。3)ADR 发生后,临床医师停用美罗培南并予升白细胞治疗后,患者的WBC 和Neut 恢复正常,且未再发热。患者未再使用美罗培南,也未再出现血液系统ADR。中性粒细胞减少症发生时,同时使用了多烯磷酰酯胆碱胶囊、甲钴胺片、维生素B1片、维生素B6片,临床药师检索药品说明书及相关文献,均未发现类似报道,且患者住院期间及院外一直服用这些药物,并未再次出现中性粒细胞减少症。4)不能通过原发疾病解释中性粒细胞减少症。临床药师根据Naranjo's评估量表[4]评估该患者的ADR 相关性,评分为6 分,判定美罗培南和中性粒细胞减少症的因果关系为很可能;使用Hartwig's Severity Assessment Scale[5]评价ADR严重程度,结果为严重。
1.4 入院第22 天至第25 天出现发热的原因分析
发热主要分为感染性疾病、非感染性炎性疾病、肿瘤、其他(包括药物热等)[8]。患者颅内感染症状及体征明显好转,脑脊液常规明显下降,其余部位无明显感染症状及体征,炎性指标PCT 和CRP 无异常,故感染性发热的可能性低;患者既往无自身免疫性基础疾病,无非感染性炎性疾病(如类风湿关节炎)临床表现,自身抗体谱检测结果为阴性,故非感染性炎性疾病引起的发热可能性低;患者既往无肿瘤病史,影像学结果、肿瘤标志物未见异常,故肿瘤性发热可能性低;有3%~7%的住院患者的发热由药物引起,几乎所有药物都能通过过敏机制引起发热,以β-内酰胺类抗菌药物最常见,部分伴嗜酸性粒细胞增多[9]。该患者基本排除感染性疾病、非感染性炎性疾病、肿瘤引起的发热,怀疑中性粒细胞减少症由美罗培南引起,结合患者嗜酸性粒细胞数及比例升高,考虑美罗培南引起发热的可能性大。
2 文献分析
2.1 文献纳入与排除标准
纳入标准:中文、英文文献;摘要及全文完整;患者基本信息完整;药品使用规范;ADR 表现叙述明确;ADR治疗和转归详细。
排除标准:重复发表;资料不完整或不准确;非临床研究;综述。
2.2 文献检索策略与分析方法
检索策略:采用计算机检索中国知网(CNKI)、万方(WanFang)、维普(VIP)、PubMed、MedSci 等数据库中美罗培罗致中性粒细胞减少症的相关文献,检索时限为自建库起至2023年2月10日。以“美罗培南”“中性粒细胞”“中性粒细胞减少”“白细胞”“白细胞减少”“粒细胞缺乏”“不良反应”等为中文关键词,以“meropenem”“neutrophil”“neutropenia”“white blood cell”“leukopenia”“agranulocytosis”“adverse drug reaction”等为英文关键词。
分析方法:将符合纳入标准的患者信息录入WPS Office 2022 软件,提取文献中的相关信息,包括患者一般情况(性别、年龄、原发疾病、药物用法用量)、潜伏期、临床表现、Neut、治疗、转归等。
2.3 纳入患者基本信息
共检索到文献5 801篇,最终纳入9篇[6-7,10-16],涉及患者10 例(包括本研究中的1 例)。文献筛选流程见图1,患者基本信息见表1。
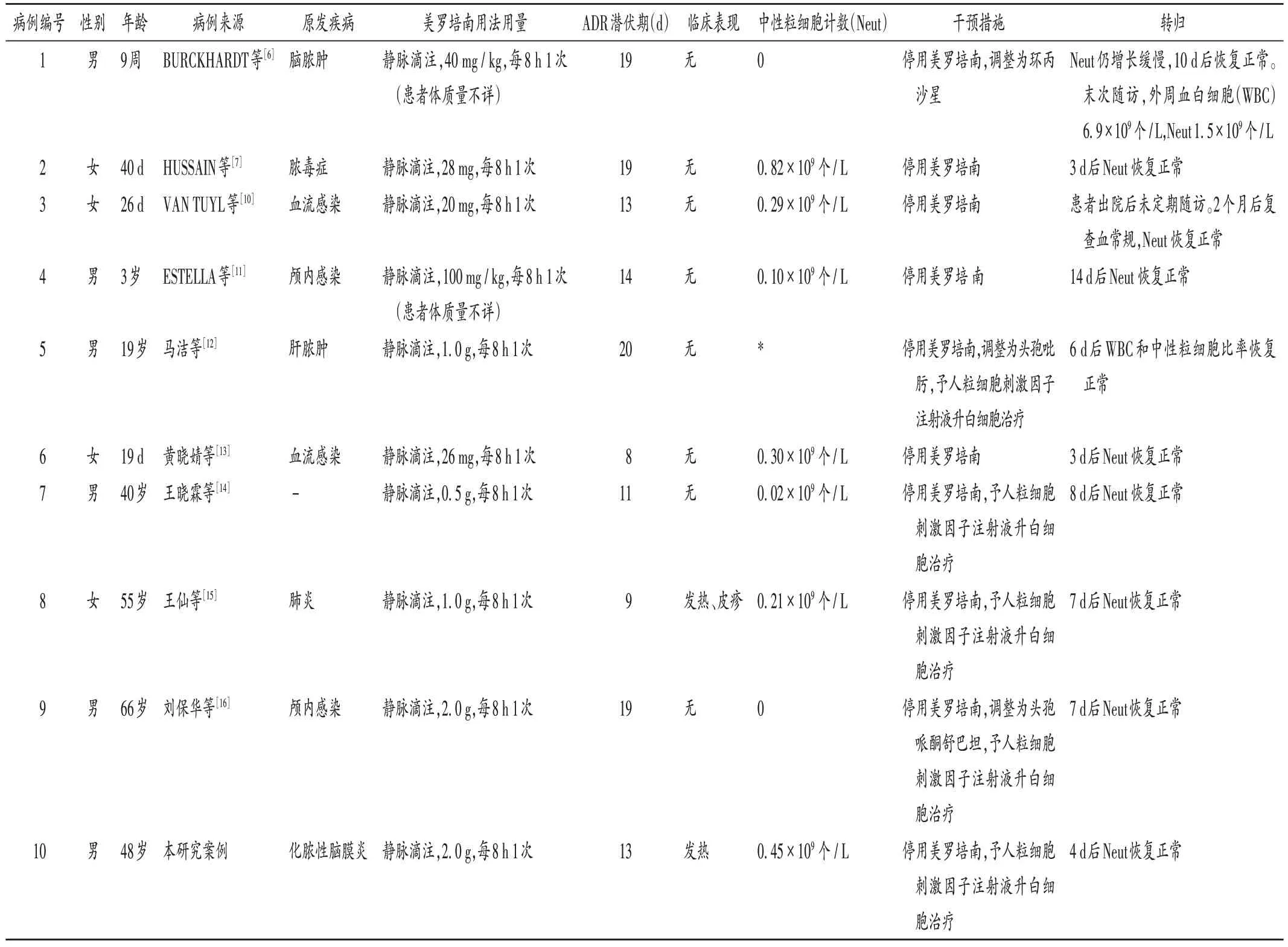
表1 纳入研究患者基本信息Tab.1 Basic information of patients included in the study
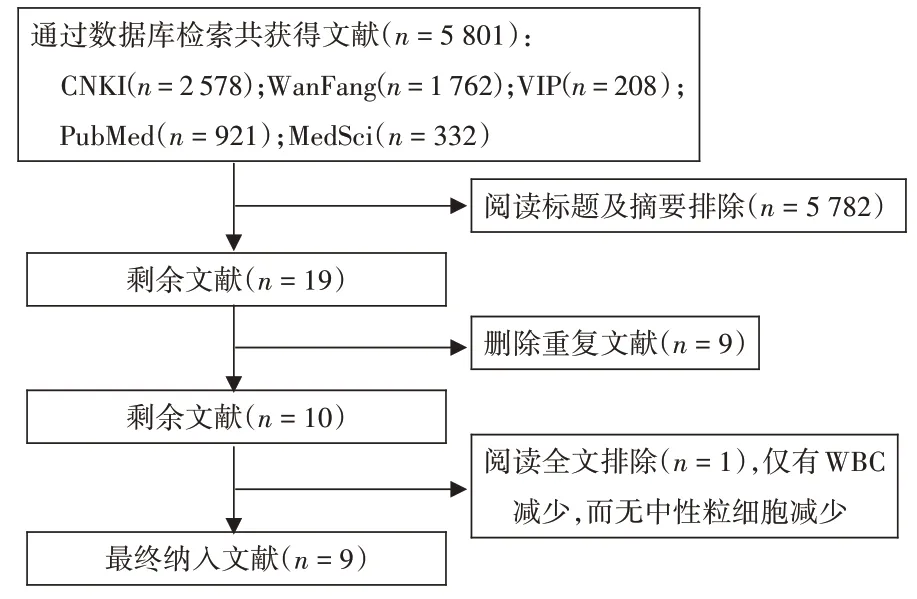
图1 文献筛选流程Fig.1 Flow chart of literature screening
2.4 美罗培南致中性粒细胞减少症的临床特点
患者人口学特征:10 例患者中,男6 例,女4 例;年龄19 d 至66 岁,其中3 岁及以下5 例(50.00%);除病例7患者使用美罗培南不能确定其感染部位外,其余患者均有明确的感染部位,主要为颅内感染、血流感染。
美罗培南用法用量及中性粒细胞减少症发生时间:10 例患者使用美罗培南均有明确的用法用量,其中2 例因体质量不详而无法获得具体给药剂量。仅病例4患者给药剂量过大,其余9例患者给药剂量均在药品说明书或指南推荐范围内。除病例7患者使用美罗培南不能确定其感染部位外,指南推荐相关感染的用药疗程均可超过1 周,10 例患者均在使用美罗培南超过1 周后出现中性粒细胞减少症(平均14.5 d)。可见,美罗培南致中性粒细胞减少症可能潜伏期较长,用药超过1周后出现中性粒细胞减少症的可能性更大。
中性粒细胞减少症的严重程度及临床表现:10 例患者发生中性粒细胞减少症的时间为输注美罗培南后8~20 d;Neut 范围为0~0.82×109个/L,其中8 例(80.00%)患者为重度(Neut <0.5×109个/L)。8 例(80.00%)患者仅存在中性粒细胞减少症,而无其他临床表现,与文献[2,17]报道相似。常规监测血常规可评估抗感染疗效,则中性粒细胞减少症能被及时发现,减少了并发症的发生风险。病例8 合并发热及皮疹[15],本研究病例有发热表现,但无皮疹,这是本研究中报道病例ADR的独特之处。
干预与转归:5例患者停用美罗培南后Neut均恢复正常。5 例患者在停用美罗培南的基础上,同时予人粒细胞刺激因子注射液升白细胞治疗后,Neut 也恢复至正常水平。1 例患者未定期随访,康复时间未知,9 例患者的平均康复时间为6.9 d。
3 讨论
3.1 美罗培南致中性粒细胞减少症的发生机制
研究表明,多数中性粒细胞减少症由药物引起,包括硫脲类药物(抗甲状腺药物)、抗肿瘤药物(如环磷酰胺、甲氨蝶呤等)、抗精神病药物(如氯氮平、三/四环类抗抑郁药)、更昔洛韦、秋水仙碱、巯唑嘌呤、柳氮磺吡啶、复方磺胺甲噁唑等[2,17]。虽然已知药物引起中性粒细胞减少症,并严密监测发病率较高的药物,同时也淘汰了部分发病率较高的药物,但药物诱导的中性粒细胞减少症发生率无明显变化,表明其特异性与不可预测性[2]。相关研究显示,抗菌药物主要通过如下2 种作用机制导致中性粒细胞减少症。1)免疫介导破坏机制,药物诱发性抗体或依赖性抗体破坏循环中的Neut;2)直接或间接毒性机制,药物或其代谢产物对骨髓前体细胞的直接破坏[2,17-18]。多数药物引起的中性粒细胞减少症是免疫介导的,很少有证据支持直接或间接毒性机制,但当中性粒细胞减少症这种特异性ADR 被触发时,2种机制可能同时发生或共同参与[17]。
如果药物引起中性粒细胞减少症的同时还伴有嗜酸性粒细胞增多(药物超敏反应典型特征),那么极有可能是一种免疫介导机制[2]。药物介导的中性粒细胞减少症或粒细胞缺乏一般发生在药物暴露后6个月内,时间范围随药物种类及作用机制的不同而不同,免疫介导机制导致的中性粒细胞减少症可能在用药后几天至几周内出现,且起病急,中性粒细胞减少症程度较重;如果是药物直接毒性或间接毒性机制,中性粒细胞减少症发生时间会推迟数月[2]。OKA等[19]报道了1例76岁女性患者,使用美罗培南2 g、静脉滴注、每8 h 1 次后出现严重贫血,进一步实验室检测发现,直接抗球蛋白试验示,免疫球蛋白G(IgG)和C3d 呈阳性,并发现患者的血清中存在美罗培南依赖性抗体。美罗培南致中性粒细胞减少症的病例较少,同时也缺乏药物依赖性抗体检测和骨髓穿刺,故无法就本研究病例中美罗培南致中性粒细胞减少症的机制得出明确结论,但本例患者同时合并嗜酸性粒细胞增多,应高度怀疑由免疫介导机制引起。由表1 可知,中性粒细胞减少症发生在使用美罗培南后1~3 周,与免疫介导机制引起中性粒细胞减少症的发生时间吻合;多数病例使用美罗培南后出现严重中性粒细胞减少症,与免疫介导机制引起中性粒细胞减少症的严重程度吻合。故认为美罗培南致中性粒细胞减少症应考虑存在抗体介导破坏机制(免疫介导机制),伴或不伴直接或间接抑制中性粒细胞生成机制(直接或间接毒性机制)。
3.2 美罗培南致中性粒细胞减少症的防治措施
药物引起的中性粒细胞减少症是一种罕见疾病,起病急,尚无预防方法。常规中性粒细胞减少症监测还不能明确是否获益,因为药物引起的中性粒细胞减少症发生率低,复查血常规监测WBC 和Neut 会产生医疗费用,检测过程也会给患者带来不良体验[2,17]。常规监测血常规的方法主要适用于具有中性粒细胞减少症高危因素,以及具有预后不良因素(包括年龄大于65岁及合并呼吸系统、心血管系统、肾病)的患者[2,20]。因此,使用美罗培南期间,年龄小、疗程超过1周、具有预后不良因素患者的感染即使已被控制,也应常规监测血常规,并密切观察发热、口腔溃疡、皮疹等临床症状,以及时发现中性粒细胞减少症。
药物致中性粒细胞减少症的最佳治疗方法为早发现,并停用可疑药物。良好的支持治疗及针对并发症进行治疗,尤其是继发感染的治疗非常重要[2]。粒细胞集落刺激因子于20 世纪90 年代首次用于临床,可作为减少粒细胞缺乏症持续时间的一种治疗选择[21],可降低并发症的发生率,改善预后[22]。如果出现发热或脓毒症,应根据发热伴中性粒细胞减少症的治疗指南[23],立即静脉使用广谱抗菌药物。本研究中病例10 患者存在严重中性粒细胞减少症,继发感染的风险高,若仅停用美罗培南,可能Neut恢复慢,故临床药师建议在停用美罗培南的基础上,加用人粒细胞刺激因子注射液。
3.3 结语
美罗培南致中性粒细胞减少症在临床较罕见,具有长潜伏期和可逆性,且无明显特定的临床表现,仅个别患者出现发热、皮疹,若未及时治疗,可能引起脓毒症等严重并发症而危及生命。因此,应动态监测患者的血常规,密切观察症状及体征,如怀疑美罗培南致中性粒细胞减少症,应及时停药,并考虑使用粒细胞集落刺激因子,以确保患者用药安全。美罗培南致中性粒细胞减少症的作用机制仍不明确,可能与免疫介导机制有关,但需进一步探究。
