控制性肺膨胀法辅助腹腔镜胃癌根治术对手术疗效及风险的影响
2024-02-18王蒙张霜李佳
王蒙 张霜 李佳
1南阳医学高等专科学校第一附属医院普通外科二病区,南阳 473000;2焦作市人民医院肿瘤科,焦作 454001
胃癌为临床常见消化道恶性肿瘤之一,其发病率、病死率均处于较高水平,可对患者生命安全造成严重威胁。针对早期胃癌,临床多实施根治性手术治疗,多数早期患者经腹腔镜下胃癌根治术治疗后可获得良好预后。与传统开放性手术相比,腹腔镜手术具有创伤小、疼痛轻、术后恢复快等多种优势,已在临床得到广泛应用[1-2]。有研究指出,对胃癌患者实施腹腔镜下根治术治疗时,需应用二氧化碳气体为患者建立人工气腹,受气腹压力及特殊体位影响,此类患者术中麻醉处理方式相对复杂,且为维持术中患者体征稳定,常需在麻醉诱导后实施肺保护性通气策略辅助治疗[3]。传统通气模式可导致患者肺部结构及功能受损,部分患者术后可发生肺不张、肺气肿等肺部相关并发症(pulmonary complications,PPC)。PPC 可延长患者通气时间并增加手术风险,在术中采用科学的肺复张策略至关重要[4-5]。控制性肺膨胀(sustained inflation,SI)为一种常见肺复张方法,可基于压力控制模式促使肺泡快速扩张,对改善患者通气功能及氧合功能均有积极作用[6]。本研究旨在分析SI 辅助腹腔镜胃癌根治术对手术疗效及术后风险的影响。
资料与方法
1.一般资料
选取南阳医学高等专科学校第一附属医院2021年1月至2022 年12 月收治的112 例胃癌患者进行随机对照试验,采用随机数字表法将入组患者分为观察组和对照组,各56例。观察组男30例,女26例,年龄48~72(60.35±5.22)岁,胃癌病程1~4(2.52±0.31)年;胃癌疾病分期[7]:Ⅰ期26 例,Ⅱ期30 例。对照组男33 例,女23 例,年龄50~70(61.23±5.16)岁,胃癌病程2~3(2.55±0.22)年;胃癌疾病分期:Ⅰ期25 例,Ⅱ期31 例。两组患者一般资料比较,差异均无统计学意义(均P>0.05)。
本研究已通过南阳医学高等专科学校第一附属医院医学伦理委员会批准(Y38932)。
纳入标准:⑴入组患者均符合胃癌诊断标准[8];⑵经评估确诊为早期胃癌;⑶符合根治术治疗指征[9]且自愿接受手术治疗;⑷均知情、同意,且自愿参与研究。
排除标准:⑴经影像学检查确认病灶已发生远端转移的中期、晚期胃癌患者;⑵其他非病理性因素导致营养不良者;⑶合并其他脏器功能异常者;⑷伴精神、认知障碍性疾病者。
2.方法
两组患者均采用腹腔镜胃癌根治术治疗。
对照组实施常规麻醉及机械通气,具体如下。⑴麻醉诱导:开放外周静脉通路,连接心电监护设备,密切关注手术期间患者血压、心率、血氧饱和度等指标,并应用脑电双频指数(bispectral index,BIS)全程监测麻醉深度;按1.0 mg/kg剂量经静脉推注丙泊酚(四川国瑞药业,国药准字H20030115,规格20 ml∶0.2 g),按0.3 μg/kg 剂量经静脉推注舒芬太尼(宜昌人福药业,国药准字H20054171,规格1 ml∶50 μg),按0.2 mg/kg 剂量经静脉推注依托咪酯(上海恒瑞医药,H32022379,10 ml∶20 mg),按0.15 mg/kg 剂量经静脉推注顺阿曲库铵(四川科伦制药,国药准字H20223546,规格5 ml),肌松满意后观察BIS 值并使其维持在45~60 之间。⑵肺保护性通气:诱导后实施常规肺保护性通气模式机械通气,通气模式选择呼气末正压通气(positive end-expiratory pressure,PEEP),呼吸频率设定在12~20 次/min 之间,潮气量选择6~8 ml/kg,单次吸氧浓度选择0.40~0.60 mmHg(1 mmHg=0.133 kPa),吸气、呼吸比例选择1∶2,呼气末压力值分别为6.12 ml/H2O、12.24 ml/H2O,治疗期间平台压需维持在30~35 cmH2O(1 cmH2O=0.098 kPa)之间。⑶麻醉维持:按0.3~0.4 μg/kg 经静脉推注舒芬太尼,按4~6 mg/(kg·h)速率经静脉持续输注丙泊酚,并按0.05~2.00 μg/(kg·min)速率输注瑞芬太尼(江苏恩华药业,国药准字H20143314,规格1 mg)。⑶术后镇痛:手术结束前10 min 连接静脉自控镇痛泵(patient-controlled intravenous analgesia,PCIA),背景速度为2 ml/h,每次1.5 ml,锁定15 min。
观察组采用SI辅助。实施机械通气前先通过压力控制模式预先进行SI 肺复张:在维持潮气量、呼吸频率、吸入氧浓度一致的情况下,将PEEP 维持在30~45 cmH2O 之间,持续30~40 s;将呼吸机压力控制在16~40 cmH2O之间,期间保持呼吸频率不变,维持90~120 s;按5 cmH2O 频率递增PEEP 压力值、高压和低压,维持30 s;后按5 cmH2O 频率递减高压、低压,每30 s 递减1 次。其余麻醉诱导、基础通气、麻醉维持、手术方法及术后镇痛均同对照组。
3.观察指标
在气腹建立前(T0)、气腹建立10 min 后(T1)、气腹建立30 min后(T2)记录两组患者血流动力学、呼吸力学及氧合功能变化情况。血流动力学指标包括心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP);呼吸力学指标包括肺泡-动脉氧分压差(difference of alveoli-arterial oxygen pressure,A-aDO2)、呼吸指数(respiratory index,RI),A-aDO2=肺泡氧分压(PAO2)-动脉氧分压(PaO2);RI 为A-aDO2与动脉氧分压间比值[10];氧合功能指标包括气道峰值压力(peak airway pressure,Ppeak)、平均气道压(mean airway pressure,Pmean)等。于术后72 h 内统计并对比两组患者肺部并发症(pulmonary complications,PPC)发生情况,主要包括肺部感染、呼吸机相关性肺炎(ventilator associated pneumonia,VAP)、肺不张、肺水肿等。
4.统计学方法
数据均采用软件SPSS 22.0 处理;计数资料以例(%)表示,采用χ2检验;计量资料均符合正态分布,以()表示,组内比较采用配对t检验,组间比较采用独立样本t检验;P<0.05为差异有统计学意义。
结果
1.两组患者围手术期血流动力学比较
两组T0时血流动力学指标比较,差异均无统计学意义(均P>0.05);观察组T1、T2时HR、MAP 均低于对照组,差异均有统计学意义(均P<0.05)。见表1。
表1 两组胃癌患者围手术期血流动力学指标比较()
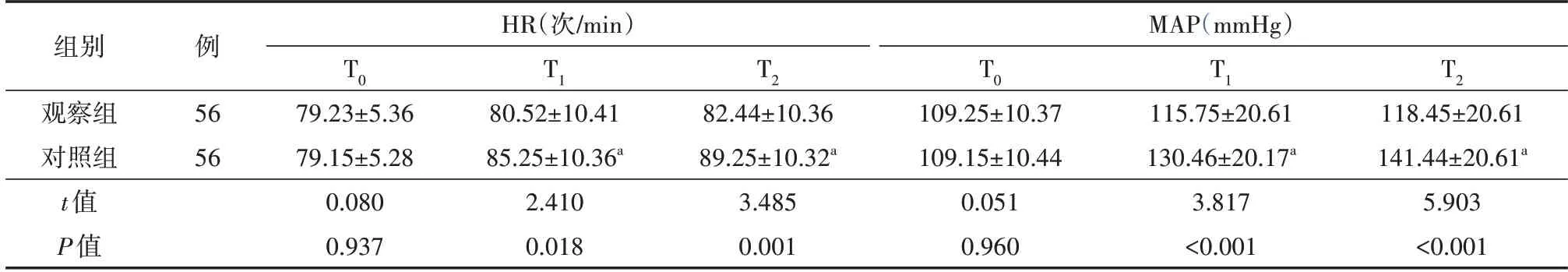
表1 两组胃癌患者围手术期血流动力学指标比较()
注:所有患者均采用腹腔镜胃癌根治术治疗;对照组实施常规麻醉及机械通气,在对照组基础上观察组采用控制性肺膨胀法辅助。T0为气腹建立前,T1为气腹建立10 min后,T2为气腹建立30 min后。HR为心率,MAP为平均动脉压。1 mmHg=0.133 kPa。与T0时比较,aP<0.05
2.两组患者围手术呼吸力学指标比较
两组患者T0时呼吸力学指标比较,差异均无统计学意义(均P>0.05);观察组T1、T2时A-aDO2、RI 均低于对照组,差异均有统计学意义(均P<0.05)。见表2。
表2 两组胃癌患者围手术期呼吸力学指标比较()
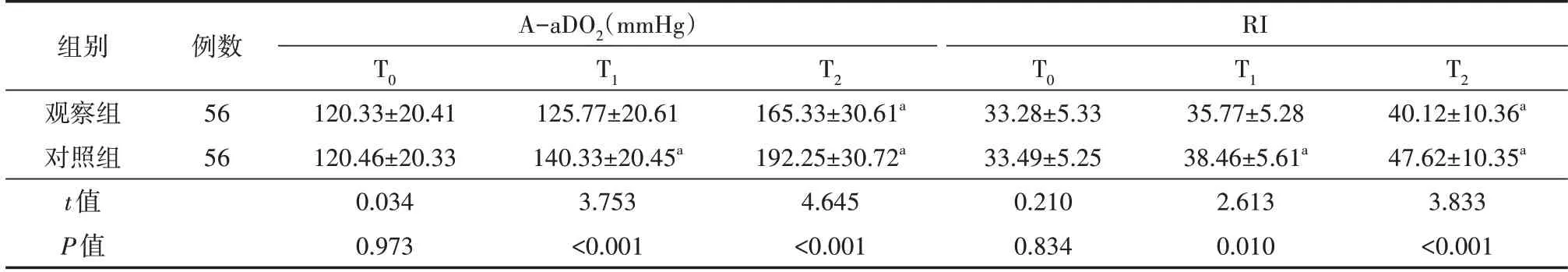
表2 两组胃癌患者围手术期呼吸力学指标比较()
注:所有患者均采用腹腔镜胃癌根治术治疗;对照组实施常规麻醉及机械通气,在对照组基础上观察组采用控制性肺膨胀法辅助。T0为气腹建立前,T1为气腹建立10 min 后,T2为气腹建立30 min 后。A-aDO2为肺泡-动脉氧分压差,RI 为呼吸指数。1 mmHg=0.133 kPa。与T0时比较,aP<0.05
3.两组患者围手术期氧合功能比较
两组患者T0时氧合功能差异均无统计学意义(均P>0.05);观察组T1、T2时Ppeak、Pmean 均低于对照组,差异有统计学意义(均P<0.05)。见表3。
表3 两组胃癌患者围手术期氧合功能比较(mmHg,)
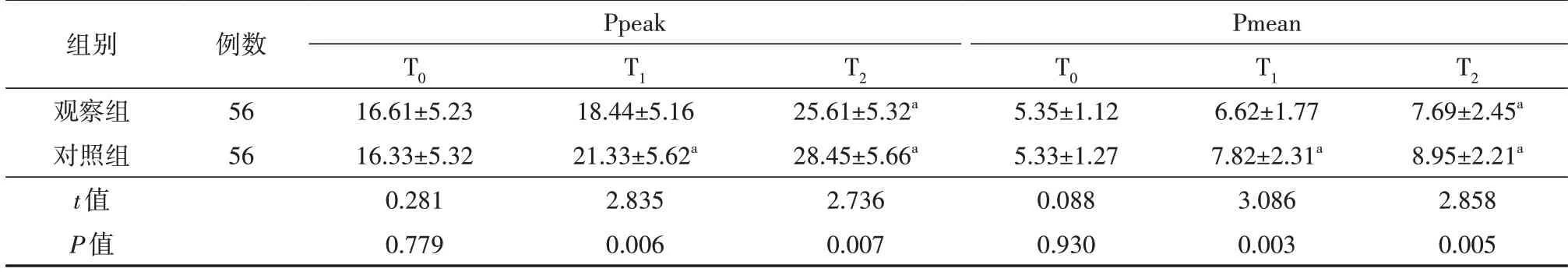
表3 两组胃癌患者围手术期氧合功能比较(mmHg,)
注:所有患者均采用腹腔镜胃癌根治术治疗;对照组实施常规麻醉及机械通气,在对照组基础上观察组采用控制性肺膨胀法辅助。T0为气腹建立前,T1为气腹建立10 min后,T2为气腹建立30 min后。Ppeak为气道峰值压力、Pmean为平均气道压力。1 mmHg=0.133 kPa。与T0时比较,aP<0.05
4.两组患者术后72 h内PPC发生率比较
观察组术后72 h 内PPC 发生率低于对照组,差异有统计学意义(P<0.05),见表4。
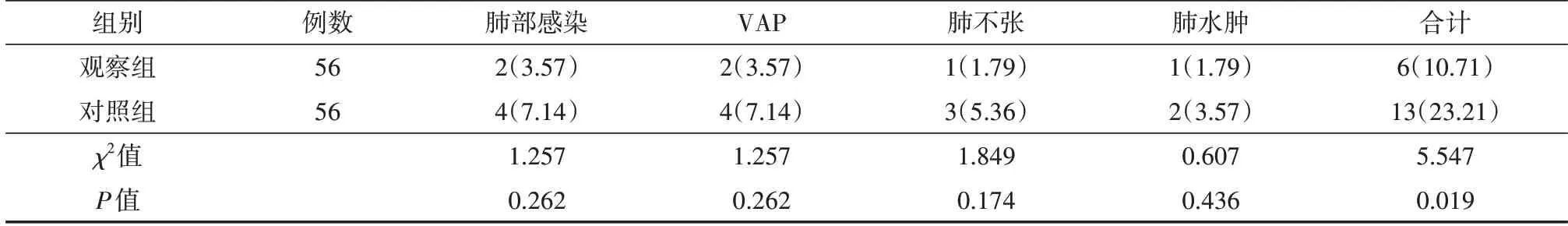
表4 两组胃癌患者术后72 h内PPC发生率比较[例(%)]
讨论
胃癌为一种发病率、病死率均较高的恶性肿瘤。近年来,随着人们饮食、生活方式的改变,其患病率仍在逐步上升。目前,针对早期胃癌临床多以根治性手术为主要治疗方法[11]。受术中二氧化碳人工气腹及特殊体位的影响,行全身麻醉下腹腔镜手术的患者多需通过机械通气以维持术中体征稳定,且为有效预防肺不张及术中低氧血症,对患者实施机械通气时一般建议将潮气量设置在10 ml/kg 及以上;10~15 ml/kg 为临床推荐的潮气量范围,在此区间内实施机械通气可有效维持机体通气功能并一定程度预防因潮气量不足所致的肺不张[12-13]。有研究表明,临床仍有30%左右成年腹腔镜手术患者未按规范实施肺保护性通气,其术中潮气量明显高于推荐范围[14]。高潮气量会诱发并加重肺部损伤,部分患者还可因通气参数设置不当而在术后72 h内发生PPC等早期并发症[15]。上述并发症除可明显延长患者通气时间外,亦可对其预后产生不利影响[16]。
肺复张为肺保护性通气策略之一。SI是一种常见的肺复张方法。SI可在基础通气模式上对PEEP进行压力控制,通过延长肺泡复张维持时间能显著增强肺泡稳定并促使肺泡通气功能恢复,对改善手术患者的通气功能及血气指标均有重要意义[17]。本研究结果显示,两组患者T0时血流动力学指标差异均无统计学意义(均P>0.05);观察组T1、T2时HR、MAP 均低于对照组,提示SI 对维持胃癌根治术患者术中体征稳定有积极作用,考虑原因如下:通过在基础通气下给予患者较高气道压力并维持一定时间后,能促使萎陷肺泡再度扩张;当肺内气体分布情况得到改善、气体分流得到抑制后,也能有效促进肺泡内气体均匀分布并延长气体交换时间,此时患者也不会因通气障碍而出现HR、MAP 异常升高现象[18]。林秋劲和陈正道[19]研究表明,肺复张策略可通过改善肺泡气体分布并阻滞气体分流而使得萎陷肺泡重新扩张,对患者实施SI 等肺复张策略能促进呼吸力学指标恢复。本研究中,观察组T1、T2时呼吸力学指标均低于对照组,提示SI 能有效抑制A-aDO2、RI 异常升高并维持呼吸力学稳定。在SI 策略下,通过提升气道压力并维持一段时间后,能使得病变程度不一的不同肺泡重新达到平衡,稳定肺泡亦可增强肺顺应性并改善机体氧合功能[20]。本研究中,观察组T1、T2时Ppeak、Pmean 均低于对照组。肺部感染、VAP、肺气肿等PPC 为影响腹腔镜下胃癌根治术患者术后康复进程及预后的危险因素;术后72 h为PPC 高发时期,其发生考虑与术中潮气量过大导致肺部组织损伤并降低肺顺应性等原因相关[21]。通过应用SI肺复张对患者实施肺保护性通气能显著降低PPC 发生风险,对改善患者预后也有重要意义。本研究中,观察组术后72 h 内PPC 发生率低于对照组。
综上所述,SI 肺复张能有效维持胃癌根治术患者术中血流动力、呼吸力学及氧合功能稳定,对降低术后PPC 发生风险、改善患者预后均有积极意义。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明王蒙:酝酿和设计试验,实施研究,采集数据,起草文章,对文章的知识性内容作批评性审阅,统计分析,行政、技术或材料支持;张霜:酝酿和设计试验,行政、技术或材料支持;李佳:酝酿和设计试验,
