注水法内镜下黏膜切除术治疗结肠息肉患者的效果观察
2024-02-16马晓芬杨小兰张攸龄
马晓芬 杨小兰 张攸龄
福建省龙岩市第二医院 364000
结肠息肉是指出现于结肠黏膜表面,突出到肠腔的息肉状病变,主要的临床表现为间歇性便血、腹部闷胀不适、隐痛等。并且该病极易发展成为癌症,危及患者生命安全[1]。目前临床上主要应用手术进行治疗,其中高频电切术是治疗消化道息肉的常用术式,能够利用负压吸引和圈套器隆起息肉,但是切除深度不易控制,极易并发出血、肠穿孔[2]。随着内镜的推广及使用,内镜下黏膜切除术逐渐成为治疗结直肠息肉的重要手段,但近年来有相关研究数据追踪显示[3],部分接受内镜下黏膜切除术治疗患者的术后复发率较高,且部分大息肉此类手术治疗效果较差。注水法内镜下黏膜切除术在手术过程中向肠腔中注入适量灭菌用水,借助水的浮力完成黏膜下层、固有肌层两者分离,可省略黏膜下注射操作,完成对息肉的安全切除,是极为简单的内镜下治疗改良方式。鉴于此,本文为了对比注水法内镜下黏膜切除术与高频电切术治疗结肠息肉患者的效果,选择我院收治的100例结肠息肉患者进行分析。现报道如下。
1 资料与方法
1.1 临床资料 选择2020年1月—2023年1月我院收治的100例结肠息肉患者,通过随机数字表法分为对照组(n=50)、观察组(n=50)。对照组男29例,女21例;年龄29~58(39.58±5.49)岁;单发息肉28例、多发息肉22例;山田分型:Ⅰ型25例、Ⅱ型19例、Ⅲ型6例。观察组男31例,女19例;年龄27~59(39.21±5.44)岁;单发息肉33例、多发息肉17例;山田分型:Ⅰ型24例、Ⅱ型20例、Ⅲ型6例。两组临床资料比较差异无统计学意义(P>0.05)。纳入标准:(1)入院就诊时存在腹痛腹泻、便血等临床症状,经结肠镜或病理检查后确诊结肠息肉者;(2)符合内镜下手术治疗指征;(3)在接受手术前1周内未服用非甾体类、抗血小板、抗凝药物;(4)患者及家属知情同意并签署知情同意书。排除标准:(1)息肉已浸润黏膜下层或者固有肌层;(2)息肉出现癌变;(3)合并全身系统疾病;(4)合并严重心肺功能障碍性疾病;(5)合并血液系统疾病;(6)合并凝血功能障碍;(7)难以耐受内镜操作;(8)依从性低。本次研究获得我院伦理委员会的认证。
1.2 方法 两组患者在手术前需要接受常规生化检查以及心电图检查。在手术当天,给患者服用复方聚乙二醇电解质散,确认肠道准备操作完成,签署关于手术检查、治疗知情同意书。对照组应用高频电切术治疗。将电子结肠镜置入结肠,使用负压吸引配合圈套器使息肉隆起,用高频电刀切除息肉,输出功率设置为40W。完成息肉切除后,检查创面是否还有出血、病变组织残留。存在出血情况则直接应用热活检钳或氩气对血管进行凝固止血处理。如发现有残留病灶,用热活检钳处理或者应用氩气刀灼除。根据创面情况决定是否进行钛夹闭合,然后将标本回收,送检。观察组应用注水法内镜下黏膜切除术治疗。通过结肠镜确认息肉所在位置,然后将粪液完全抽吸干净,暴露息肉并将息肉放在方便操作的位置,应用注水泵注入200~300ml的生理盐水,然后抽吸肠腔内气体,宜让息肉被水浸没,然后张开圈套器,套入到息肉底部,收紧,将息肉抬起,再使用高频电切,输出功率设置为40W。完成息肉切除后,检查创面是否还有出血、病变组织残留。存在出血情况,在水下应用热活检钳或氩气对血管进行烧灼凝固止血处理,根据创面情况决定是否进行钛夹闭合。如发现有残留病灶,将水抽吸干净,暴露出创面,用热活检钳处理或者应用氩气刀灼除,根据创面情况决定是否进行钛夹闭合,然后将标本回收,送检。所有患者在手术后密切观察,确认生命体征是否稳定,有无腹痛腹胀情况,如果术后患者有明显的腹痛腹胀需怀疑是否为肠穿孔,尽快完善立位腹部平片以确诊。术后24h禁食不禁水,预防迟发性出血、穿孔,给予适当补液、支持对症治疗等处理,不常规使用抗生素药物。在24h后可进食流食或半流质饮食,并确认排便的情况,病灶切除后,密切关注病理结果回报,以明确病变性质。
1.3 观察指标 (1)临床疗效[4]:术后确认患者息肉被完全切除,术后3个月复查发现原有病灶上已有新生黏膜上皮肉芽组织覆盖,无明显瘢痕病变,判定为完全控制;术后患者息肉被完整切除,术后3个月复查发现原病灶区域部分已经覆盖了新生黏膜上皮肉芽组织,可发现有一定瘢痕,判定为部分控制;息肉切除不完整,术后3个月复查病灶依然存在,判定为未控制。总有效率=(50-未控制例数)/50×100%。(2)手术指标:记录两组手术时间、术中出血量、住院时间。(3)术后12h心理应激情况:采集患者术后12h空腹静脉血3ml,利用湖南盈鸿科学仪器公司生产TDF-16H型离心机以2 850r/min的速度离心4min后取血清,利用科迪云享生物科技有限公司生产的KD-801A型酶联仪通过酶联免疫吸附法测试皮质醇(Cor)、肾上腺素(E)、去甲肾上腺素(NE)水平。(4)血清学指标:采集患者手术前后空腹静脉血3ml,取血清,通过酶联免疫吸附法测试甲胎蛋白(AFP)、癌胚抗原(CEA)水平;采用荧光免疫层析法测试胃泌素17(G-17)水平。(5)预后质量:记录患者手术后发生穿孔、出血、发热、腹痛的并发症事件例数;随访3个月记录两组术后复发情况。
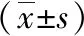
2 结果
2.1 两组临床疗效比较 观察组的总有效率为98.00%,比对照组的86.00%明显更高,差异有统计学意义(χ2=4.891,P=0.027<0.05)。详见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组手术指标比较 观察组手术时间、住院时间比对
照组明显更短,术中出血量比对照组明显更少,差异有统计学意义(P<0.05)。详见表2。
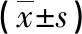
表2 两组手术指标比较
2.3 两组术后12h心理应激情况比较 观察组比对照组术后12h的Cor、E、NE水平明显更低,差异有统计学意义(P<0.05)。详见表3。
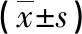
表3 两组术后12h心理应激情况比较
2.4 两组血清学指标比较 两组术前AFP、CEA、G-17水平比较差异无统计学意义(P>0.05)。术后AFP、CEA、G-17水平均明显降低,观察组比对照组明显更低,差异有统计学意义(P<0.05)。详见表4。
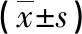
表4 两组血清学指标比较
2.5 两组预后质量比较 观察组的并发症总发生率和随访3个月后复发率比对照组明显更低,差异有统计学意义(P<0.05)。详见表5。
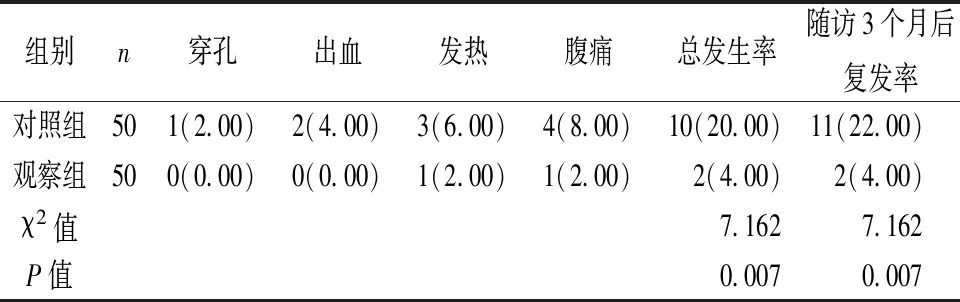
表5 两组预后质量比较[n(%)]
3 讨论
结肠息肉是指肠道局部黏膜表面增生肥厚而形成的隆起性病变,大多数情况下没有典型的临床症状,随着息肉体积在不断变化,患者可能会逐渐出现腹痛、便血、大便性状改变等症状,再进一步恶化则会有肠套叠、消化道出血、肠梗阻等[5]。大量研究表明[6],结肠息肉与结肠癌的发生密切相关,且腺瘤性息肉具备恶化为结直肠癌的风险,被公认为结肠癌的重要癌前病变。因此临床对结肠息肉患者保持高度重视,提倡采取正确、及时及规范的处理方式[7]。其中高频电切术是目前临床上使用较为广泛的常用方法,但是操作存在局限性,针对直径较小息肉易出现切除过度;针对直径较大息肉易穿孔,不但难以保证切除标本的完整性,甚至还会增加病灶残留的可能性[8-9]。
内镜下黏膜切除术虽然有微创、手术所需时间短、恢复快、患者承担经济压力低等优势,受到患者的青睐[10]。但是在临床实践操作中,消化道无蒂息肉处理难度较大,因其具有基底广的特点,因此在内镜下切除的时候发生穿孔、大出血等严重并发症的风险会明显升高。同时内镜下黏膜切除术的另一个局限性在于,如果患者息肉直径较大,超过2cm以上的大息肉难以一次性彻底切除,需要采用内镜下分片黏膜切除,相对于一次性彻底切除处理,病灶分片切除在术后有一定的复发率,不利于整体预后[11]。但是注水法内镜下黏膜切除术仅需向肠腔内注入适量的灭菌用水,通过水的浮力作用来分开黏膜下层与固有肌层,不需要行黏膜下注射就能安全切除息肉[12]。故本文结果显示,观察组的总有效率为98.00%,比对照组的86.00%明显更高;观察组手术时间、住院时间比对照组明显更短,术中出血量比对照组明显更少,而术后12h的Cor、E、NE水平对照组明显更低;术后两组AFP、CEA、G-17水平均明显降低,观察组比对照组明显更低。分析原因为注水法内镜下黏膜切除术无须进行黏膜下注射,腔内注水然后进行相关检查诊断,环形成像时能够避免肠壁肌层出现牵拉、变形,通过更清楚反馈组织关系,提高手术操作精确性,进而提高治疗效果,降低AFP、CEA、G-17水平;并且注水后水充盈为医生提供更加清晰的术野,让其可掌握到肠腔转折位置存在的息肉,水对于病灶所在位置的黏膜层、黏膜下层可产生与“浮力”相接近的作用,让黏膜层游离操作难度下降,可以有效缩短手术时间、降低术中出血量,减少术中损伤,改善术后心理应激情况,促进预后恢复,缩短住院时间。
另外,本文结果显示,观察组的并发症总发生率和随访3个月后复发率比对照组明显更低。分析原因为,以往进行结肠镜下黏膜切除术操作时需要确保肠腔里面是被充分注气的,确保肠腔被充分扩张且肠壁变薄,往黏膜下注射合理的生理盐水,让黏膜下层、固有肌层得以分开,只有这种前提下才能够最大程度避开因为固有肌层受损而发生穿孔、出血。而注水法内镜下黏膜切除术一方面手术操作精确性、安全性提高,手术视野更佳清晰,术中损伤降低;另一方面,注水后,水自身的散热作用也减少深层组织热损伤事件,从而显著改善预后质量。
综上所述,相比高频电切术,注水法内镜下黏膜切除术治疗结肠息肉患者效果更佳,可明显改善手术指标、术后12h心理应激情况、预后质量,降低血清学指标。
