妊娠合并慢性肾病患者不良结局分析及预测模型建立
2024-02-06袁健珊张静怡邱丽君唐晓彤贾素红
袁健珊,张静怡,邱丽君,唐晓彤,贾素红
(1.苏州大学附属第二医院妇产科,苏州 215000;2.南京医科大学第一附属医院妇产科,南京 210000)
慢性肾病(chronic kidney disease,CKD)通常表现为患者肾脏结构或功能持续性异常,在育龄期女性中发病率0.1%~4%[1-3]。CKD患者是妊娠高危人群之一,妊娠合并CKD女性可导致多种母儿不良转归的发生[4-6],因此加强对CKD患者孕前及孕期管理,以预防和改善孕产妇和围产儿结局。本研究通过探讨CKD患者孕期肝肾指标、孕期合并症和并发症、妊娠转归等,分析潜在危险因素,为早期诊治CKD并改善其母婴结局提供依据。
1 资料与方法
1.1 研究对象 收集2022年1月至2023年1月苏州大学附属第二医院收治并分娩的CKD产妇62例。纳入标准:(1)根据《中国慢性肾脏病早期评价与管理指南》中CKD诊断标准筛选CKD患者[7];(2)单胎妊娠;(3)建卡并规律产检;(4)既往无高血压、糖尿病等慢性病史。根据建卡时CKD患者肾小球滤过率(glomerular filtration rate,GFR)将62例患者分为两组:轻度CKD组(42例):CKD Ⅰ期,GFR >90mL/min;中重度CKD组(20例):CKD Ⅱ期和Ⅲ期,GFR为(30~89)mL/min。轻度、中重度CKD组患者年龄分别为29~34.3岁和27.3~33岁。
1.2 数据收集 (1)患者一般情况,包括年龄、体质量指数(body mass index,BMI)、孕产次、流产次数和初产妇比例。(2)孕中期(22周)、孕晚期(35周)和产前实验室相关检查,包括肝肾指标(血肌酐、血清白蛋白、白蛋白/血肌酐、谷丙转氨酶、谷草转氨酶、血清尿素和血清尿酸)、尿常规(尿蛋白定性、尿红细胞定性)、血红蛋白、血小板值。(3)围产期合并症和并发症,包括妊娠期糖尿病、妊娠期高血压疾病、妊娠合并甲状腺功能减退、胎膜早破等。(4)母儿转归情况,包括终止孕周、术中出血量、产后出血量、产后出血率、妊娠结局、新生儿出生体重、低体重儿比例、Apgar评分(1、5min)、NICU转诊率。
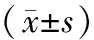
2 结 果
2.1 两组CKD患者一般情况比较 两组CKD患者的年龄、孕前BMI、孕产次、初产妇比例、流产次数比较,差异均无统计学意义(P>0.05),见表1。

表1 两组患者一般情况比较
2.2 两组CKD患者孕期实验室检验指标比较
2.2.1 孕中期实验室检验指标比较 中重度CKD组患者的尿蛋白定性2+比例明显高于轻度CKD组,差异有统计学意义(P=0.005),其他检验结果比较,差异均无统计学意义(P>0.05)。见表2。

表2 两组间孕中期肝肾相关检验指标比较
2.2.2 孕晚期实验室检验指标比较 相较轻度CKD组,中重度CKD组中孕晚期血肌酐值、尿蛋白定性(2+)比例、血清尿素水平、血清白蛋白量显著升高,白蛋白值/血肌酐比值显著下降,差异均有统计学意义(P<0.05)。两组的尿红细胞定性、肝酶和血常规部分指标(血红蛋白、血小板)等比较,差异均无统计学意义(P>0.05)。见表2。
2.2.3 产前实验室检验指标比较 相较轻度CKD组,中重度CKD组血肌酐值、人尿蛋白定性(2+)比例和人尿红细胞定性(2+)比例、谷丙转氨酶,谷草转氨酶和血清尿酸增高,血清白蛋白量、白蛋白/血肌酐比值降低,差异均有统计学意义(P<0.05)。见表2。
2.3 两组患者围产期合并症和并发症比较 中重度CKD组患者的妊娠期高血压疾病发病率高于轻度CKD组,差异有统计学意义(P=0.001);两组的妊娠期糖尿病、胎膜早破和妊娠合并甲状腺功能减退发生率比较,差异无统计学意义(P>0.05),见表3。
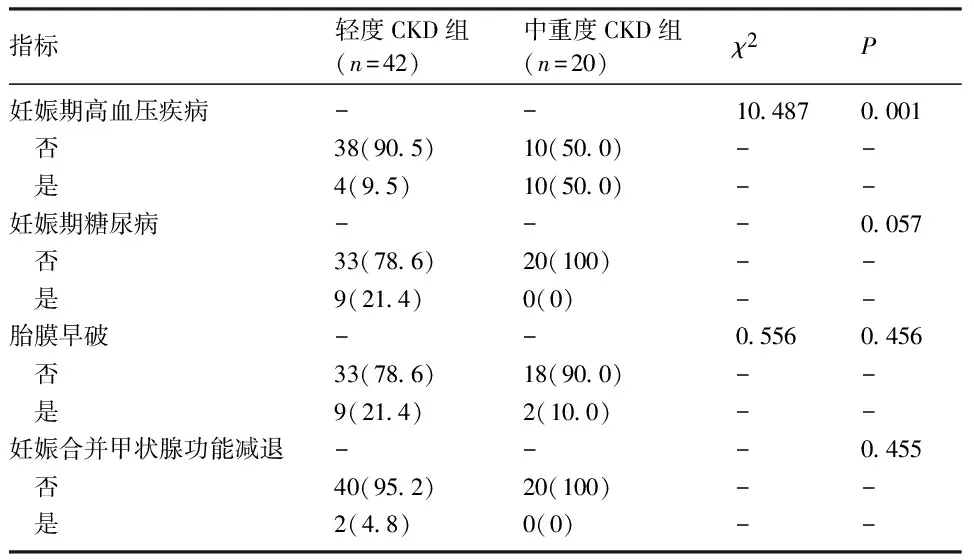
表3 两组患者围产期合并症和并发症发生情况
2.4 CKD患者易发妊娠期高血压疾病相关因素分析 以妊娠期高血压疾病为因变量,年龄、首次产检时BMI、孕中期血肌酐值、孕中期血清白蛋白值、孕晚期血肌酐值、孕晚期血清白蛋白、孕晚期血清尿素、产前血肌酐、产前血清白蛋白、产前血红蛋白、产前血小板为自变量进行多因素二元logistic回归分析。结果显示,孕中期血肌酐(OR=1.214,95%CI为1.029~1.433)和孕中期血清白蛋白(OR=0.582,95%CI为0.382~0.886)为预测CKD患者发生妊娠期高血压疾病的独立因素(P=0.022,P=0.012)。孕妇的BMI、年龄、孕晚期血清尿素值、产前肌酐值和产前血小板值与妊娠期高血压疾病呈正相关;孕晚期白蛋白、产前白蛋白和产前血红蛋白与妊娠期高血压呈负相关。见表4。

表4 CKD患者易发生妊娠高血压相关因素logistic回归分析
2.5 两组患者间妊娠转归比较 相较于轻度CKD组,中重度CKD组新生儿体重低,差异有统计学意义(P=0.007)。两组的终止孕周、术中出血量、产后出血量、产后出血率、不良妊娠结局、Apgar评分等比较,差异均无统计学意义(P>0.05),见表5。

表5 两组患者母儿转归比较
3 讨 论
CKD是导致母儿转归不良的重要病因。多数CKD患者合并慢性高血压及蛋白尿[8],导致子痫前期发病风险增加,因此妊娠合并CKD患者的诊治及预防成为了产科研究的热点[9-11]。一项大型队列研究[12]纳入504例CKD患者和836例低风险人群,结果显示,CKD孕妇的妊娠转归不良风险显著增加,且与肾功能严重情况呈正相关。Zhang等[13]纳入了23项研究,发现妊娠合并CKD患者的子痫前期(OR=10.4,95%CI为6.3~17.1)、早产率(OR=5.7,95%CI为3.3~10.0)和小于胎龄儿比例(OR=4.9,95%CI为3.0~7.8)均显著增加;不良妊娠转归与CKD疾病本身肾功能损伤严重程度呈正相关。本研究结果显示,中重度CKD患者的妊娠期高血压疾病发病风险显著高于轻度CKD患者,新生儿体重明显低于轻度CKD组近300g。究其原因主要有以下几方面[14-15]:(1)中重度CKD患者易发妊娠期高血压疾病,从而导致胎儿生长受限、小于胎龄儿;(2)中重度CKD患者合并症增加,为了保证母儿安全,医源性早产率增加。
本研究发现,在整个孕期,轻度CKD组患者的血肌酐、白蛋白、尿蛋白定性和尿素变化并不明显,而中重度CKD组患者的血肌酐、尿蛋白定性2+比例和血清尿素值均明显增加,且血清白蛋白值明显减少。表明随着孕周增加,中重度CKD患者的肾功能降低明显,两者呈正相关。本研究发现,相较于轻度CKD组患者,中重度CKD患者的肾功能随着孕周增加呈进行性恶化趋势,甚至出现肝功能异常,最终影响母儿转归。这可能与妊娠这个特殊状态相关,随着孕周增加,孕妇的血容量增加40%~45%。对于CKD患者,血容量增加可导致肾脏工作负荷增加,从而导致肾脏功能进一步受损。本研究中肾脏的损伤表现为血肌酐升高、白蛋白降低及妊娠期高血压疾病发病风险增加等。
本研究结果发现,孕中期血肌酐升高和孕中期血清白蛋白降低是妊娠期高血压疾病发生发展的主要预测因素。孕中期血肌酐值与妊娠期高血压疾病呈正相关性,即血肌酐值越高,妊娠期高血压疾病发生率越高;孕中期白蛋白值与妊娠期高血压疾病呈负相关,即血清白蛋白值下降是妊娠期高血压疾病发病率增高的潜在风险因素。文献报道[16-18],妊娠期尿蛋白水平与不良妊娠结局密切相关,与本研究结果相一致。因此,孕期应增加优质蛋白的摄入,同时增加对血清肌酐值、血清白蛋白和尿蛋白的检测。
综上所述,妊娠合并CKD患者发生不良妊娠结局机率偏高,在孕期应建立包括肾内科、产科和新生儿科的多学科会诊机制,孕前至孕后给予持续关注。
