微创折叠球囊巩膜外加压治疗孔源性视网膜脱离的临床研究
2024-01-20孙旭阳陈太想董方田
孙旭阳,陈太想,李 瑞,孙 文,董方田,2
0引言
孔源性视网膜脱离(rhegmatogenous retinal detachment,RRD)是严重威胁视力的眼底病之一[1],其每年发病率约为万分之一[2]。RRD治疗的关键是要封闭视网膜裂孔,这一观点最早被Gonin提出[3],使视网膜脱离手术成功率大大提高[4]。传统的巩膜外加压术适用于不复杂的RRD[5],术中进行视网膜下放液及冷冻后,采用硅海绵或硅凝胶在视网膜裂孔位置进行巩膜外加压。Lincoff 等[6]曾提出不放液的最小量巩膜外加压术治疗RRD,通常可以获得较高的视网膜复位率[7-9],被认为是目前为止最好的外路手术方法,但手术仍需球后麻醉、肌肉牵拉线以及冷冻等,对患者带来不同程度损伤,而且适应证有限。因此,我们探索一种全新的手术方法:采用折叠球囊(foldable capsular buckle,FCB)进行微创巩膜外加压手术,优势在于术中不需球后麻醉、不需肌肉牵拉线、不需视网膜冷冻、不需放视网膜下液、不需巩膜固定缝线、不需视网膜裂孔定位,手术操作简单、损伤小、并发症少。本研究应用FCB连续探索性治疗RRD患者11例 11眼,观察术后效果,报告如下。
1对象和方法
1.1对象回顾性研究。收集2023-05/07于海南省中医院眼科用FCB行微创巩膜外加压治疗RRD的患者11例 11眼,其中男6例,女5例,右眼7只,左眼4只;年龄36-69(平均48.27±10.51)岁。纳入标准:(1) 明确诊断为RRD患者; (2) 裂孔位置在后极部以外。排除标准:(1)多发裂孔不在1/4象限内;(2)巨大视网膜裂孔;(3)合并其他严重玻璃体视网膜疾病者,如增殖型糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)、玻璃体积血、中重度增殖性玻璃体视网膜病变(proliferative vitreous retinopathy,PVR)及其它原因引起的视网膜脱离等。本研究遵循《赫尔辛基宣言》,经海南省中医院伦理委员会批准(No.HNSZYY-2023-LL-093),所有患者均签署知情同意书。
1.2方法
1.2.1术前检查所有患者术前采用国际标准对数视力表进行最佳矫正视力(best corrected visual acuity,BCVA)检查[统计分析时转换为最小分辨角对数(LogMAR)视力]、利用广角眼底照相根据时钟方向进行裂孔钟点方向定位,以赤道部位涡静脉为基准进行视网膜裂孔位置定位、眼压、光学相干断层扫描(optical coherence tomography,OCT)、三面镜或全视网膜镜检查。
1.2.2手术方法所有患者由两位有经验的手术医生在手术显微镜下进行操作。术前2%利多卡因注射液于顶压区域结膜下注射,距角膜缘后2-3 mm或5-6 mm处平行角膜缘切开球结膜5-8 mm;沿巩膜表面裂孔方向纵向钝性分离球筋膜,根据裂孔部位掌握分离深度;将带有引流管-阀系统的FCB(图1)折叠后紧贴于巩膜表面置于视网膜裂孔部位;前房穿刺放液;经引流阀向FCB内注入无菌生理盐水,根据视网膜脱离的程度,总注水量为1.5-2.3 mL;将引流阀横向折叠埋入球筋膜下,缝合球结膜切口(图2)。

图1 FCB是由薄的透明硅胶制成并带有引流管-阀系统的球囊 A:FCB自然状态下外观;B:FCB注水后外观。
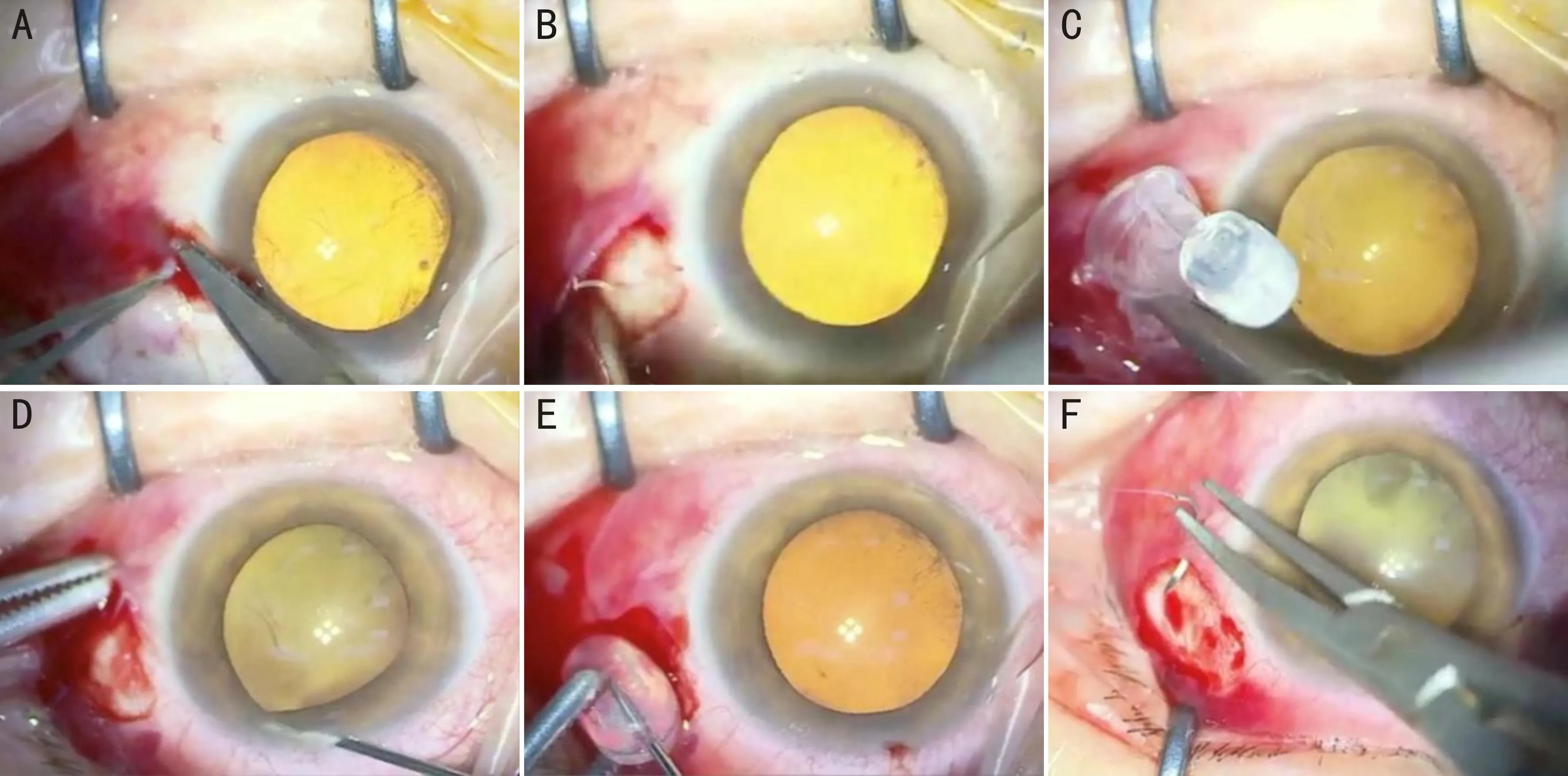
图2 手术步骤 A:距角膜缘后2 mm处平行角膜缘结膜切开5 mm;B:延经线纵向钝性分离球筋膜;C:将折叠球囊紧贴巩膜表面置于视网膜裂孔对应部位;D:前房穿刺放液降低眼压;E:向球囊内注入无菌生理盐水;F:缝合球结膜切口。
1.2.3术后处理术后患者仰卧位1-3 d,视网膜复位后行激光光凝封闭视网膜裂孔;球囊位置偏移则行球囊调整;球囊顶压嵴上或附近视网膜裂孔处仍视网膜脱离则玻璃体腔注入无菌空气1.0 mL,术后嘱患者保持裂孔朝上体位,次日予以激光封闭裂孔。注气后眼压高者给予甘露醇250 mL静滴。所有患者术后检查BCVA、眼压、广角眼底照相、OCT、眼部B超或彩色多普勒超声。
2结果
2.1纳入病例特点及手术效果本研究共纳入RRD患者11例11眼(表1),成功行微创FCB巩膜外加压术10眼(91%):其中球囊顶压一次成功4眼(40%)(图3),包括球囊位于直肌下1眼(图4)、“苍蝇拍效应”1眼(图5);球囊顶压后行玻璃体腔注气1眼(10%);球囊顶压后行球囊调位3眼(30%),包括“苍蝇拍效应”1眼;球囊顶压后调位及玻璃体腔注气2眼(20%)(图6)。球囊顶压术后4-12 wk行球囊取出5眼(50%)(图5、6)。球囊顶压术后改为行玻璃体切除联合硅油填充术1眼(9%)(病例10,图7),其原因为上方视网膜脱离时间长,伴有增殖及广泛变性区,球囊顶压后行玻璃体注气使视网膜复位,激光完成视网膜裂孔封闭,但1 wk气体吸收后上方视网膜变性区发生多处裂孔,导致视网膜再次脱离。

表1 纳入病例特点及手术效果

图3 病例1 A:术前左眼广角眼底照相:颞上方马蹄形视网膜裂孔(白箭头),颞半侧视网膜高度隆起,脱离累及黄斑;B:术前左眼OCT:黄斑区视网膜神经上皮脱离;C:术后第2 d广角眼底照相:视网膜复位,球囊顶压嵴及裂孔(白箭头)周围视网膜激光斑清晰可见;D:术后第2 d OCT:黄斑区视网膜下液明显吸收;E:术后12 wk左眼广角眼底照相:颞上方可见顶压嵴及陈旧视网膜激光斑;F:术后12 wk OCT:黄斑区视网膜下液较前进一步吸收;G:术后12 wk左眼眼球超声:顶压球囊清晰可见。

图4 病例2 A:术前右眼广角眼底照相:颞侧马蹄形视网膜裂孔(白箭头),颞侧视网膜灰白隆起,接近黄斑;B:术前右眼OCT:颞侧视网膜神经上皮脱离及层间囊腔样改变,接近黄斑中心;C:术后第2 d右眼广角眼底照相:球囊顶压嵴清晰可见,视网膜裂孔(白箭头)位于顶压嵴上,裂孔周围激光斑清晰可见,视网膜下液见吸收;D:术后第2 d右眼OCT:颞侧黄斑旁视网膜神经上皮层部分复位,层间囊腔消失;E:术后10 wk右眼广角眼底照相:颞侧可见球囊顶压嵴及陈旧视网膜激光斑,视网膜在位;F:术后10 wk右眼OCT:颞侧黄斑旁视网膜下液基本吸收;G:术前眼球彩超:提示右眼视网膜脱离;H:术后1 wk眼球彩超,右眼顶压球囊清晰可见,球囊上方可见外直肌血流信号;I:术后10 wk眼球彩超:顶压球囊仍清楚可见,大小无变化。

图5 病例5 左眼广角眼底照相:A:术前鼻上方马蹄形视网膜裂孔(白箭头),鼻上象限视网膜灰白隆起;B:术后第2 d球囊顶压嵴清晰可见,裂孔略偏位(白箭头),位于顶压嵴侧方(“苍蝇拍效应”),视网膜下液吸收;C:术后第2 d视网膜激光光凝后,裂孔周围激光斑清晰可见;D:球囊取出术后第1 d,视网膜平伏在位,补充裂孔周围激光光凝;E:球囊取出术后4 wk,视网膜脱离无复发,裂孔周围可见陈旧激光斑。左眼眼球彩超:F:术前左眼玻璃体腔内异常反光条带,提示视网膜脱离;G:球囊顶压术后第2 d,球囊清晰可见;H:球囊取出术后,视网膜在位。

图6 病例8 右眼广角眼底照相:A:术前颞上方及鼻上方视网膜脱离,颞上方视网膜裂孔(白箭头);B:球囊顶压术后第2 d,隐约见颞上方球囊顶压嵴,视网膜复位不理想,予球囊调位;C:球囊调位后视网膜复位,激光封闭视网膜裂孔(白箭头);D:出院1 wk后视网膜再脱离,顶压嵴鼻侧新发视网膜裂孔(红箭头);E:玻璃体腔注气后,及时补充视网膜激光;F:注气后4 wk,视网膜平伏,上方可见球囊顶压嵴及陈旧激光斑;G:球囊取出术后4 wk,视网膜平伏,上方周边可见陈旧激光斑。

图7 病例10 右眼广角眼底照相:A:术前3 d,颞上方马蹄形视网膜裂孔(白箭头),上方广泛视网膜变性区伴增殖(白虚线内);B:球囊顶压后3 d,颞上方可见视网膜裂孔(白箭头)及半球形巩膜顶压嵴,视网膜复位不理想;C:注气术后第2 d,视网膜复位,裂孔(白箭头)位于顶压嵴上,予视网膜激光光凝封闭裂孔;D:1 wk后复诊,视网膜脱离复发,上方原视网膜变性区内可见多发裂孔(红箭头);E:玻璃体切除联合硅油填充术后,视网膜复位。右眼眼球超声:F:球囊顶压术前,视网膜呈高度隆起脱离;G:球囊顶压及玻璃体腔注气术后,视网膜复位,球囊清晰可见。
2.2手术前后BCVA和眼压比较成功行微创FCB巩膜外加压术的10眼患者术前平均BCVA(LogMAR)为1.30±1.10,术后4 wk为0.37±0.39,差异具有统计学意义(P<0.01);术前平均眼压为11.51±3.37 mmHg,术后4 wk为13.72±2.57 mmHg,差异无统计学意义(P>0.05)。
2.3并发症所有患者一次手术时间15-25 min,术后均无切口感染、角膜水肿、高眼压等手术并发症。
3讨论
几十年来,巩膜外加压手术一直为RRD治疗的首选方法,但术中往往进行巩膜切开或穿刺放出视网膜下液体、视网膜冷冻及巩膜缝线固定加压物等[10],难免对眼球产生一定创伤及一些并发症,如视网膜穿孔、出血、冷冻过量或部位不准确,可引起玻璃体炎性混浊以及色素细胞游离,导致视网膜前膜及增殖性玻璃体视网膜病变。20世纪70年代,Lincoff 等[6]提出了最小量巩膜外加压术治疗RRD,被认为是最理想的外路手术方式,虽然术中不放视网膜下液、减少眼球手术创伤,但仍需视网膜冷冻封闭裂孔及巩膜外加压物固定缝线[11-12]。此外,最小量外加压手术适应证局限,往往对于发病时间短、局限的视网膜脱离比较合适。本文多数病例视网膜脱离时间长、多发裂孔及不同程度变性区,不宜采用最小量外加压手术。
FCB代替传统的硅凝胶或硅海绵作为外加压手术的顶压物,与以往的外加压手术相比,减少了手术损伤及操作时间[13]。2020年Zhang等[14]首次报道了5例用FCB行巩膜外加压治疗RRD的病例,在常规的外路手术基础上,术中仅做球结膜切口,行视网膜冷冻及视网膜下放液,不需肌肉牵拉线,简化了手术操作,提高了手术效率。随后也见类似的报道[13,15]。
本研究中,所有病例均在术中不采用球后麻醉、不做肌肉牵拉线、不做巩膜外冷冻、不做巩膜穿刺或切开放视网膜下液、不做巩膜固定缝线、不术中视网膜裂孔定位。在连续手术治疗11例患者中,球囊顶压手术成功率91%(10眼),术后4 wk平均BCVA(LogMAR)(0.37±0.39)较术前(1.30±1.10)改善(P<0.01),其中一次性手术成功4眼(病例1、2、4、5),术后第1 d视网膜裂孔与巩膜顶压嵴完全贴附、视网膜下液明显吸收,及时行视网膜激光光凝封闭裂孔;7眼球囊植入术后视网膜复位不理想,视网膜裂孔不能与球囊顶压嵴贴附,不能实现激光封闭视网膜裂孔,但6眼仅行玻璃体腔注气或球囊调位手术,使视网膜复位,术后予以激光封闭视网膜裂孔,避免了冷冻及巩膜放液导致的并发症。有学者认为外加压视网膜裂孔后形成液体层流和 Bernoulli 效应,促进视网膜下液向玻璃体腔内引流,以及眼球的转动可以帮助视网膜下液向玻璃体腔流动[16-17],这可能是术中不进行视网膜放液,术后视网膜下液吸收的原因。
本研究中发现视网膜脱离时间与手术效果有直接关系。11眼中有4眼一次手术成功复位视网膜的视网膜脱离时间均在2 wk内,无视网膜玻璃体增殖现象。7眼需球囊调位或玻璃体注气,其中5眼发病时间在4 wk或以上;3眼为多发萎缩孔伴轻度视网膜玻璃体增殖;3眼为马蹄孔伴不同程度的视网膜玻璃体增殖,其中2眼孔缘略翻卷。因此,不难看出,视网膜脱离时间长、视网膜玻璃体有增殖现象者,辅助手术率较高。7眼再次手术眼中,除1眼改为玻璃体手术外,其余6眼经过球囊调位(3眼)、玻璃体腔注气(1眼)或者二者联合手术(2眼)后,最终均使视网膜复位。
玻璃体腔注气是FCB巩膜外加压手术后不可缺少的补充手术,术前视网膜脱离较高、时间较长、出现视网膜皱褶,球囊植入后顶压嵴不能与脱离的视网膜裂孔处贴附,或发生新的视网膜裂孔,则需要玻璃体腔注入无菌空气。注气不仅可以分离玻璃体与视网膜的黏连,而且术后采取裂孔朝上的体位,通过气泡的表面张力有效的顶压视网膜裂孔,促使视网膜下液吸收,提高球囊顶压手术的成功率(图6)。Zhou等[18]报道了巩膜扣带术联合玻璃体腔注气治疗视网膜脱离的成功率达91.82%,因此,对于术前视网膜脱离较高、时间较长的病例,球囊顶压术中是否可以联合玻璃体腔注气,以提高一次手术成功率,是今后值得探讨的问题。本文中有4眼辅助玻璃体腔注气,其中1眼(病例9)球囊顶压术后3d视网膜下液吸收欠佳、视网膜裂孔未能与顶压嵴贴附,颞上方视网膜裂孔附近变性区内多发萎缩孔,伴轻度玻璃体增殖,玻璃体腔注气后第1 d,视网膜下液明显吸收,视网膜复位,及时行裂孔周围激光。2眼(病例3、病例8)球囊顶压术后球囊位置偏移,行球囊调位后视网膜下液吸收仍欠佳,再行玻璃体腔注气后视网膜复位。1眼(病例10)在注气术后视网膜复位,裂孔予以激光封闭,1wk气体吸收后原有视网膜变性区内出现多个不同部位新裂孔,引起视网膜再次脱离,改为玻璃体切除术(图7)。玻璃体腔注气后约13%-23%的患者出现新裂孔[19-20],其形成的原因可能是玻璃体腔内的气泡移动导致玻璃体对视网膜的牵拉,以致裂孔形成[21]。因此,玻璃体注气后要警惕其它部位,尤其视网膜变性区内发生视网膜裂孔,及时发现并予以视网膜激光光凝,可避免视网膜再脱离。
本研究中另一创新是手术中不进行视网膜裂孔定位,节省手术时间。以往外路手术中常规进行视网膜裂孔顶压定位,耗费手术时间。我们术前进行详细眼底检查,结合广角眼底照相,明确视网膜裂孔及视网膜脱离部位和范围,确定视网膜裂孔的钟点方位,以及与视网膜涡静脉之间的位置关系,判定视网膜裂孔位置,术中将FCB置于裂孔部位的巩膜与球筋膜之间,然后进行球囊注水,球囊膨胀使眼球产生压陷,形成巩膜嵴。
球囊植入后位置偏移是此手术值得关注的问题。本研究5眼术后球囊顶压位置出现偏移,其中2眼视网膜裂孔位于球囊顶压嵴的边缘,也能够有效的顶压视网膜裂孔,使视网膜复位,我们将这一效应称之为“苍蝇拍效应”。 球囊植入后位置偏移可能有以下原因:(1)术后患者眼球运动促使球囊移位,尤其球囊放置于眼外肌旁者(病例7、8、11);(2)球囊处于折叠状态植入顶压区域,球囊注水膨胀后发生位移;(3)术中分离巩膜与球筋膜之间空隙略大,球囊放置后滑动偏移。若术后2d发现球囊顶压位置偏移,需考虑重新手术调整球囊顶压位置。球囊位置调整手术,简单易行,局部麻醉下仅需打开原结膜切口,将球囊内液体抽出,取出球囊后重新放置即可。FCB巩膜外加压术后球囊调位及玻璃体腔注气虽然为损伤小的补充手术,但如何减少重复手术,有待于临床进一步探索。
本研究中,5例患者(病例2、3、5、7、8)球囊顶压术后4-12 wk行球囊取出,术后随诊,未见视网膜再脱离。其中病例5因鼻上方球囊突出,造成异物感及眼球运动受限,球囊取出后症状逐渐消失。
综上所述,本文中应用FCB行巩膜外加压术治疗RRD,是一种操作简单的全新的手术方法,进一步诠释了微创的RRD外路手术的优点,国内外至今尚无相关报道。虽然本研究中病例数量较少,但从手术效果来看球囊顶压手术有望替代传统巩膜外加压手术,为RRD手术治疗开辟新的思路和方法。
