多学科整合护理模式在静脉治疗实践中的应用
2024-01-12陈淑琴荆文慧沈丽丽殷玉心
薛 娟, 陈淑琴, 荆文慧, 沈丽丽, 殷玉心, 荆 洁
(中国人民解放军海军第九七一医院, 1. 护理部, 2. 泌尿外科, 3. 神经外科, 山东 青岛, 266071)
静脉输液治疗(简称静疗)是医疗行为中一项非常重要的治疗措施,其具有直接、见效迅速等优点[1]。随着医疗技术的不断进步,静脉输液治疗具有专业性强以及操作风险性和技术含量高等特点,逐渐发展成为多学科、多层面知识技能相融合的临床实践[2]。近年来,静疗专业通过运用先进的护理管理工具、加强培训等措施不断提高静疗质量,但临床中在输液工具选择、感染控制等方面仍存在需要解决的问题[3]。多学科团队(MDT)模式作为以团队为基础的多学科协作工作模式,可最大程度地整合临床资源及医疗干预方案,是一种新型的诊疗模式[4]。研究[5]表明,以专科护士作为MDT的主导可显著提高护理质量和护理效果。本研究观察以专科护士为主导的多学科整合护理模式在静脉治疗实践中发挥的效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选择本院2021年3月—2022年9月收治的162例肿瘤科初治肿瘤患者作为研究对象。纳入标准: ① 患者年龄≥18岁; ② 生命体征稳定且认知功能正常者; ③ 文化程度为初中及以上者; ④ 经济条件良好者; ⑤ 血管条件良好者; ⑥ 有配合研究意愿,自我管理能力强者。排除标准: ① 患者有认知障碍、语言沟通与理解障碍; ② 无法配合研究者; ③ 病情危重者。根据Kendall样本估算方法[6], 样本量至少为问卷条目数的5~10倍。本研究相关问卷共计20个条目,考虑20%的失效率,计算出样本量应为120~240例,本研究最终纳入162例。脱落标准: 研究期间病情变化不适合继续干预者。将162例患者随机分为对照组79例和观察组83例。2组患者的性别、年龄、学历、住院前输液情况等一般资料比较,差异无统计学意义(P>0.05), 见表1。本研究经医院伦理委员会审批通过并备案(伦理审批号: 971LL-2023092201)。
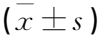
表1 2组患者一般资料比较
1.2 干预方法
对照组给予常规护理,护士实施“护理部-科室护士长-责任护士”三级护理管理体系。护理部定期组织输液治疗相关知识培训及考核,护士长负责对病区静疗工作进行质量检查和控制,指导病区护士执行护理常规; 病区实施责任制护理模式,静疗相关技术操作由病区护士执行,依据静脉治疗护理技术操作规范[7]及新版《输液治疗实践标准》,按照静脉输液治疗常规方法进行,其工作包括输液工具的选择及使用、日常导管维护、并发症观察与处置等。患者发生严重并发症时或者需要留置除外周静脉短导管以外的血管通路时,护理组按照规定流程申请护理会诊。
观察组在对照组护理基础上实行以专科护士为主导的多学科整合护理模式。① 组建多学科静疗团队。多学科静疗团队成立由护理部牵头,团队成员包含静疗专家及专科护士若干、肿瘤科医生1名、影像科医生1名、血管外科医生1名、药剂科医生1名、心理咨询师1名,科室联络员若干。团队成员中,静疗专家或专科护士均需从事静疗专科护理工作不少于10年; 静疗专家应经过专业培训,并取得静疗专科护士资质,且熟练掌握经外周中心静脉置管技术。团队医生由具有中级及以上职称人员担任; 联络员每个科室选拔1名,由责任心强、工作年限5~10年的中高年资护士担任。制订团队工作制度,明确工作流程及分工等。建立团队微信群,团队成员可通过微信、电话等形式建立团队联络,线上解决不了的问题,由相关团队成员到科室进行线下指导,以及时、有效地解决静疗相关问题。② 多学科静疗团队各成员职责。团队成员按照专业分工,各司其职。静疗专家或专科护士主要负责经外周中心静脉置管及日常维护、医院护理静疗工作进行质量检查与控制、教学培训; 肿瘤科医生主要负责制订治疗方案; 血管外科医生主要负责导管断裂、打折的处理; 影像科医生主要负责置管后尖端定位和报告结果,对导管异位提出调整方案,疑难穿刺前的评估和筛查,负责导管静脉血栓形成的诊断和随访; 药剂科医生主要负责治疗药物的评估及审核,提供药物的咨询和指导; 心理咨询师主要负责评估患者心理状态,必要时给予心理支持; 联络员主要负责联络多学科会诊、科室护士培训及指导,并发症的观察与上报,患者健康宣教,组织协调日常护理及管理工作。③ 多学科静疗团队管理模式。团队由护理部负责统筹管理,实施多学科协作。静疗学组组长(从静疗专家中选拔)担任团队组长,负责牵头协调、统筹管理工作。护士实施“护理部-专科护士-科室联络员”三级护理管理体系。团队管理模式见图1。④ 质量控制。首先,建立完善质控流程。患者住院后,病区护士将患者评估结果及时反馈给联络员,联络员将信息汇总上报专科护士后启动多学科团队会诊,经专家讨论后形成会诊方案,联络员与患者及家属进行沟通,专科护士主导进行方案实施,同时实施监测与评估,完善环节控制与方案修订,并持续跟踪随访。护理部每个月2次将静疗内容纳入护理质量检查环节,护理专家每个月1次下科检查督导,与科室护士长共同做好日常静疗质量监管。其次,实现静疗工作同质化管理。护理部每季度组织1次全院范围内静疗相关知识培训授课。院内、院外专科护士主要围绕输液工具的选择与使用、并发症预防与处理、导管维护流程等方面内容,并邀请影像科医生、药剂师等团队成员进行血管解剖、影像知识、药理学等相关知识培训。培训方式有理论授课、现场实操等; 从全院静疗专科护士中,经理论和操作双项考核选拔6名专科护士组成静疗维护专组,负责全院中心静脉导管的维护; 多学科团队成员采取主动静脉治疗模式[8], 即输液前对患者、药物、输液器材等因素进行全面评估,根据评估结果及治疗需求,为患者选择安全有效的静脉通路。最后,全面落实团队工作制度。对疑难病例建立讨论制度,定期召开多学科会议,总结团队工作,建立预警机制,制订整改措施; 鼓励科室上报静疗相关不良事件,与静疗团队共同分析存在的风险隐患,持续质量改进; 建立管理跟踪档案,医院开发并使用静疗信息软件系统,可全面查询医院静疗相关数据,包括维护专员工作情况,医院输液工具使用情况、静疗相关并发症、院内会诊等内容,不断优化静疗管理。

图1 多学科静疗团队管理模式
1.3 观察指标
1.3.1 静疗并发症发生率: 静疗并发症包括导管相关性感染、静脉炎、导管堵塞、药物外渗、导管脱出或断裂等,具体临床评判标准采用新版《输液治疗实践标准》血管通路装置并发症评判标准[9]。
1.3.2 输液工具选择及使用规范性: 输液工具选择和使用规范性由静疗专家通过定期质量检查到科室实地进行评估、考核,评估输液工具的选择和使用规范性是否遵循新版《输液治疗实践标准》血管通路装置选择和放置标准及血管通路装置管理标准[9]。
1.3.3 患者满意度问卷: 患者满意度问卷由团队成员共同制订,并经护理质量管理委员会审核修订通过。问卷Cronbach′s α系数为0.865, 邀请6位静疗专家对问卷进行内容效度评定,各条目内容效度为0.83~1.00, 问卷的内容效度为0.98。问卷包括患者基本信息和对静疗工作评价2个维度,共20个条目,采用Likert 4级评分法,总分20~100分,得分越高说明患者满意度越高。
1.4 统计学分析

2 结 果
2.1 2组患者并发症发生率比较
对照组共有12例发生并发症,发生率为15.19%; 观察组有2例发生并发症,发生率2.41%; 观察组并发症发生率低于对照组,差异有统计学意义(P<0.01)。见表2。

表2 2组并发症发生情况比较[n(%)]
2.2 2组患者输液工具选择和使用规范性比较
输液工具选择比较,对照组不规范15例(其中头皮针选择5例,留置针选择10例),观察组不规范2例(留置针选择2例)。输液工具使用规范性比较,对照组不规范18例(其中穿刺部位的选择5例、导管消毒维护5例、敷贴固定问题4例、冲封管问题3例、胶带使用1例),观察组不规范4例(其中穿刺部位的选择1例、敷贴固定问题1例、冲封管问题1例、导管消毒维护1例)。2组输液工具选择和使用规范性比较,差异有统计学意义(P<0.01), 见表3。

表3 2组输液工具选择和使用情况比较[n(%)]
2.3 2组患者满意度情况比较
观察组患者满意度评分为(96.88±2.51)分,高于对照组的(92.28±7.39)分,差异有统计学意义(P<0.01)。
3 讨 论
研究[10]报道静脉输液相关并发症发生率可高达91%, 如果处理不当,不仅会增加患者的身心痛苦,还会增加其经济负担,加大医疗资源消耗[11]。本研究结果显示,观察组并发症发生率显著低于对照组(P<0.01); 观察组导管相关感染、导管堵塞及导管脱出断裂发生率为0%, 表明以专科护士主导的多学科静疗医护团队模式在相关并发症预防与处置中发挥着重要作用,可减少并发症的发生。研究[12]显示护理操作不规范是引起静疗并发症的重要原因之一。常规管理模式中,科室静疗工作由全病区责任护士轮流承担。由于病区责任护士的护理技能水平参差不齐,且病区内无专职护士负责静疗相关工作,科室静疗工作缺乏同质化和连续性,同时对并发症的处理也缺乏预见性。多学科团队成立后,团队成员紧密配合,通过主动静脉治疗模式,在输液工具选择与使用方面严格把关,有效降低液体外渗、静脉炎等并发症; 开展同质化培训,加强质控管理,可有效提高病区责任护士专业水准及工作依从性,大大降低了并发症发生率; 6名专科护士负责全院中心静脉导管的维护与管理,实现导管维护同质化,使置管后期维护更具规范性、连续性,可有效控制导管相关性感染、管道堵塞等并发症; 联络员作为静疗专职护士,负责并发症的观察与上报,并及时联络多学科会诊,在静疗并发症的观察与处理上更加及时,同时保证了工作的连续性。
在静脉输液治疗中,合理选择输液工具发挥着重要作用,可有效减少输液并发症的发生[13]。研究[14]表明,合理选用输液工具可保障患者以及操作者安全,有效提高治疗效果。本研究中,多学科团队成员采取主动静脉治疗模式,即输液前对患者、药物、输液器材等因素进行全面评估,根据评估结果及治疗需求,为患者选择安全有效的静脉通路。为确保患者得到更为安全的治疗,使输液工具的选择更为合理,患者入院后团队成员立即启动该模式[15], 病区护士对相关性因素进行综合评估后,将评估结果及时反馈给联络员,联络员将信息汇总上报专科护士后启动多学科团队会诊。将全科医学理念纳入多学科团队模式的培训体系[16], 多学科团队成立后,专科医生、专科护士及技师组成的团队成员从不同专业角度为全院护理人员组织静疗相关知识规范化培训,有效拓展了护士知识面,有利于护士从患者血管条件、药理作用等方面综合评估,在输液工具选择与使用方面更加合理、规范。加强患者输液相关知识教育,鼓励患者主动参与输液工具选择[17]; 在多学科团队专家讨论后形成会诊方案后,联络员与患者及家属进行沟通,提升其对输液工具、使用药物及血管损害的认识,从而提高参与度与配合度,也有利于选择合理的输液工具。护士实施“护理部-专科护士-科室联络员”三级护理管理体系,打破了以往护士长管理常规,科室责任护士和联络员共同参与,实现了多人协同管理; 同时,完善静疗质量评价标准和流程[18], 采用静疗专科质量巡查制度,有效提高输液工具选择与使用规范性。
与常规管理模式相比,多学科整合护理模式采取评估、选择的主动静脉治疗模式,依据评估结果选择合适的输液工具,不仅提高穿刺成功率,减少静疗相关并发症,而且能减轻患者痛苦,提高静脉输液护理质量[19]; 每个科室设置的专职联络员对静疗患者实施全程跟踪管理,密切关注静疗过程质量,建立预警机制,发现并发症及时上报、处理[20]; 同时充分发挥多学科在解决疑难问题的优势,团队成员密切配合,整合医疗资源共同解决复杂问题[21], 对于专家会诊方案及时与患者及家属沟通,尊重其选择权与知情同意权。本研究与常规管理模式相比,制度层面上多学科整合护理模式明确团队成员分工、完善护理管理体系及制订同质化质控方案,技术层面上规范护士行为、提升护士能力,有效提升静疗质量与安全[22]。通过以上举措有效提升患者正性就医体验,不仅有利于营造医护良好合作氛围,而且对提高患者满意度有积极的促进作用[23]。
综上所述,多学科整合护理模式能够有效降低静疗并发症发生率,提高输液工具选择及输液工具使用的规范性,患者满意度较高。
